血糖控制對高血壓糖尿病并腦出血并發癥的影響
劉曉凱 劉麗
[摘要] 目的 研究且分析在高血壓糖尿病伴發腦出血患者中采取血糖控制的臨床效果和應用價值。方法 該次研究且分析處理2016年12月—2017年12月期間診治的44例高血壓糖尿病伴發腦出血患者涉及的數據資料,依據血糖控制情況進行組別研究,實驗組即為24例良好控制血糖的患者,參照組即為20例不能良好控制血糖患者,比較且分析兩組并發癥發生率、HOMA-IR(穩態模型評估胰島素抵抗指數)、PBG(餐后2 h血糖)、FPG(空腹血糖)以及臨床控制有效率計算值。結果 實驗組并發癥發生率、HOMA-IR、PBG、臨床控制有效率計算值和參照組比較,差異有統計學意義(P<0.05)。結論 將血糖控制應用在高血壓糖尿病伴發腦出血患者中可降低并發癥發生率。
[關鍵詞] 血糖控制;高血壓;糖尿病;腦出血;并發癥
[中圖分類號] R587.1? ? ? ? ? [文獻標識碼] A? ? ? ? ? [文章編號] 1672-4062(2019)03(a)-0033-02
近幾年隨著生活節奏的加快以及生活方式的改變,糖尿病發生率不斷增加,因糖尿病是慢性且終身性疾病,呈現出消瘦、多食和多飲等情況,發病之后大部分需要予以終身治療,但因遺傳以及生活方式不規律等因素[1],促使高血壓疾病發生率增加,容易導致嚴重不良反應,同時出現以上兩種疾病會增加死亡率,該次報道分析目標為2016年12月—2017年12月期間納入且采納診治的44例高血壓糖尿病伴發腦出血患者,分析血糖控制對于并發癥減少的作用。報道如下。
1? 資料與方法
1.1? 一般資料
實驗組即為采納的血糖控制良好的24例高血壓糖尿病伴發腦出血患者,女性比男性為12:12,中位年齡(66.87±4.32)歲。參照組采納的血糖控制不良的20例高血壓糖尿病伴發腦出血患者,女性比男性為10:10,中位年齡(66.21±3.55)歲。比對參照組與實驗組基礎資料,差異無統計學意義(P>0.05)。
納入標準即為入組樣本均是初次發生腦出血的高血壓糖尿病伴發腦出血疾病者,并且在48 h之內接受入院治療,均符合血管病學術會議判讀腦血管病的標準,患者及其家屬對該醫院給出的相關同意書內容知曉后自愿簽署,對該院倫理委員會提交申報得到批準。
排除標準即為存在藥物禁忌患者、存在凝血功能異常患者、不配合治療患者。
1.2? 方法
入組患者均予以降血壓、降低顱內壓、止血、降糖、減輕腦水腫、改正代謝紊亂、保護腦細胞、預防感染等處理,同時開展飲食干預、支持治療、康復干預。選擇生物電子快速血糖儀實施血糖監測,對于入院時、強化胰島素治療時患者水平予以記錄。
1.3? 觀察指標
觀察且研究參照組與實驗組治高血壓糖尿病伴發腦出血患者并發癥發生率、HOMA-IR(穩態模型評估胰島素抵抗指數)、PBG(餐后2 h血糖)、FPG(空腹血糖)、臨床控制有效率計算值。顯效控制即為患者血糖水平得到顯著改善,減少并發癥數量;有效控制即為患者血糖水平有所改善,稍微降低并發癥數量;無效控制即為不滿足以上指標數據。
1.4? 統計方法
基于SPSS19.0統計學軟件處理參與診治的44例高血壓糖尿病伴發腦出血患者涉及的所有數據資料,HOMA-IR、PBG、FPG對比用(均數±標準差)形式表示,實施t檢驗,并發癥發生率、臨床控制有效率計算值對比用率(%)的形式表示,實施χ2檢驗,P<0.05為差異有統計學意義。
2? 結果
2.1? 比較分析兩組患者血糖水平
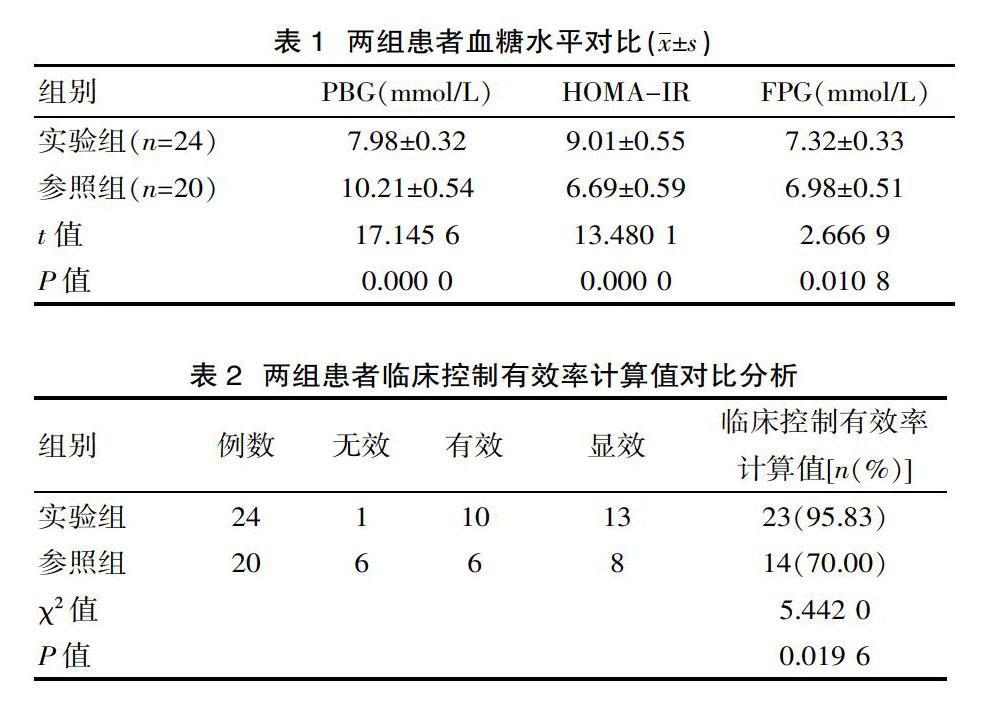
實驗組HOMA-IR、PBG對比參照組,差異有統計學意義(P<0.05)。見表1。
2.2? 比較分析兩組患者臨床控制有效率計算值
參照組臨床控制有效率計算值70.00%低于實驗組的95.83%,差異有統計學意義(P<0.05)。見表2。
2.3? 比較分析兩組患者并發癥發生率
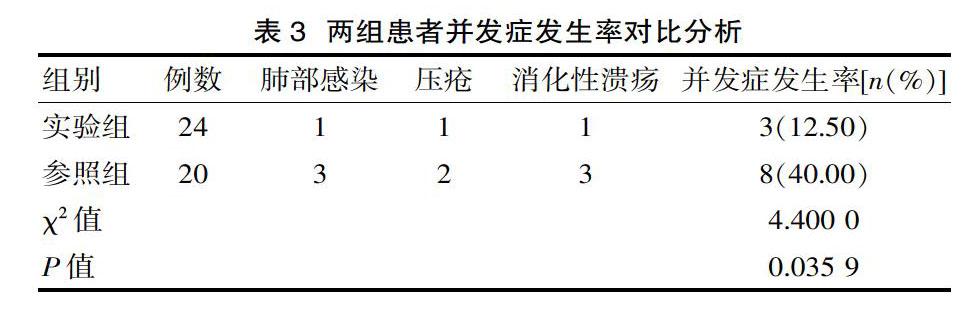
參照組并發癥發生率40.00%低于實驗組相關數據(12.50%),差異有統計學意義(P<0.05)。見表3。
3? 討論
糖尿病屬于常見的臨床疾病,促使患者處于較高的血糖水平,導致誘發多種合并癥,進一步將臨床治療難度增加,減少患者日后生活質量。糖尿病患者中心血管疾病占據比較大并發癥的發生率[2],促使發生高血壓糖尿病的概率比較高,高血壓糖尿病患者因高血壓以及高血糖的相互影響和作用,促使發生腦出血等很多種并發癥,將其致死率顯著提升。資料分析顯示于高血壓糖尿病伴發腦出血患者中控制自身血糖水平有利于疾病的預后和康復。大部分高血壓糖尿病伴發腦出血疾病患者存在較大年齡,不能足夠認知血糖控制的重要性,且因外界因素帶來的影響,十分容易發生胰島素用量不足、機體胰島素抵抗等情況,進而對血糖控制效果造成影響,加重腦出血病情,誘發嚴重并發癥[3]。在臨床治療高血壓糖尿病伴發腦出血患者中不但需要予以支持治療,也需要予以優質護理干預,對于肺部感染患者者的護理,醫護人員需要維持其呼吸道的通暢,及時清除異物,及時對患者進行叩背和翻身處理,定期通風,保持室內空氣清新,有效控制室內濕度和溫度。對探視人員和次數進行限制,避免發生交叉感染,強化患者口腔干預,嚴格遵守無菌操作規范,予以良好的消毒隔離處理。對于壓瘡患者的護理,醫護人員需要對患者受壓位置皮膚情況進行定期檢查[4],對患者皮膚狀態及時評估,對于發生異常的皮膚進行及時處理,避免局部皮膚長期發生受壓情況,定時進行翻身處理,如存在特殊情況,可開展減壓治療,例如氣墊床、海綿圈等,此時需要護理人員正確指導患者清洗受壓位置皮膚和臀部,擦干之后應該擦拭滑石粉,避免產生壓瘡。如果需要移動患者,需要平穩抬動,不可對患者進行用力拖拉,維持患者衣物和床單的干燥,有利于對皮膚損傷進行預防。飲食護理干預。醫護人員對患者每天飲食狀態進行及時記錄,每天檢測三餐后2 h和空腹血糖,讓患者盡可能食用蔬菜以及粗糧,對脂肪攝入量進行禁燒,采取蒸煮方式處理食物,減少油炸食物使用量,同時告知患者及時戒酒以及戒煙。健康教育干預。醫護人員依據患者文化程度、年齡的不同,選擇通俗易懂語言、溫和態度詳細告知患者疾病知識和簡單治療措施,讓患者對糖尿病機制進行充分了解,重視患者的臨床飲食治療,將患者自我控制能力顯著提升,且醫護人員及時和患者、家屬交流,采取合理措施疏導不良情緒[5-6]。
該次數據發現,參照組并發癥發生率、臨床控制有效率計算值、HOMA-IR、PBG對比參照組,差異有統計學意義(P<0.05)。證實,對于高血壓糖尿病伴發腦出血患者采取良好的血糖控制,可降低發生并發癥的概率。
綜上所述,將血糖控制納入到高血壓糖尿病伴發腦出血患者處理中有助于降低并發癥發生率。
[參考文獻]
[1]? 金丹.血糖控制對高血壓糖尿病并腦出血并發癥的影響[J].糖尿病新世界,2016,19(10):116-117.
[2]? 吳秀芬.血糖控制對高血壓糖尿病并腦出血并發癥的影響[J].中國醫藥指南,2018(3):37-38.
[3]? 寧濤.血糖控制水平對高血壓糖尿病合并腦出血患者并發癥的影響[J].糖尿病新世界,2016,19(18):102-103.
[4]? 胡明森.血糖控制水平對高血壓糖尿病合并腦出血患者并發癥的影響[J].糖尿病新世界,2017,20(13):5-6.
[5]? 劉興宇,甄艷鳳,崔建忠,等.糖化血紅蛋白對高血壓腦出血合并糖尿病患者預后及MMP-9的影響[J].廣東醫學,2016, 37(19):2947-2949.
[6]? 奚新明,田曉金,譚支強,等.高血壓腦出血術后再出血患者的危險因素及預后分析[J].中國醫藥導刊,2017,19(3):245-246.

