兒童重癥監護病房鮑氏不動桿菌臨床分布及耐藥性變化趨勢觀察分析
郭宏
【摘 要】 目的:研究兒童重癥監護病房鮑氏不動桿菌的臨床分布情況,且觀察其耐藥性。方法:回顧性分析本院從2015年8月至2017年8月期間納入研究的100例重癥監護病房患兒,其中涉及25株鮑氏不動桿菌,了解鮑氏不動桿菌的臨床分布情況以及耐藥性。結果:對本院收治的100例重癥監護病房患兒進行研究,其中鮑氏不動桿菌占據比例為25.00%,肺炎是基礎疾病中占據比例最高的類型,鮑氏不動桿菌臨床分布以支氣管吸出物以及痰液為最多,并且近年來鮑氏不動桿菌耐藥性不斷增加,其中阿米卡星、環丙沙星、左氧氟沙星具有較低的耐藥性。結論:在兒童重癥監護病房中感染鮑氏不動桿菌概率較高,且臨床常見抗菌藥物具有多藥耐藥性的特點,因此需要規范用藥,提升救治安全性。
【關鍵詞】
兒童重癥監護;鮑氏不動桿菌;臨床分布;耐藥性
自然環境中廣泛分布鮑氏不動桿菌,隨著廣泛應用廣譜抗菌藥物,鮑氏不動桿菌導致的感染發病率不斷增加[1],且出現更加嚴重的多藥耐藥菌株。兒童重癥監護患兒檢出鮑氏不動桿菌的概率也在增加,且多藥耐藥菌株也隨之增加。此次研究對象為2015年8月至2017年8月期間納入的100例重癥監護病房患兒,鮑氏不動桿菌的臨床分布情況以及耐藥性情況報道如下。
1 資料與方法
1.1 一般資料
將2015年8月至2017年8月期間納入研究的100例重癥監護病房患兒作為研究對象,將痰液、尿液、血液、穿刺液、分泌物、膿液等經細菌培養標本進行送檢,選擇和感染有關的臨床分離株進行分析。100例重癥監護病房患兒以及家屬在了解此次研究的知情同意書之后均自愿確認簽字,本研究已獲得本院倫理委員會批準。
1.2 方法
選取法國生物梅里埃公司研發提供的VITEK-32微生物全自動鑒定系統進行細菌鑒定處理,選擇英國Oxiod公司研發提供的藥敏紙片,選擇法國生物梅里埃公司研發且提供的M-H培養基作為實驗的藥敏培養基。通過VITEK-32系統和K-B紙片擴散法常規藥敏檢測細菌,依據CLSI制定的相關標準判斷耐藥性。金黃色葡萄球菌ATCC 25923、大腸埃希菌ATCC 25922以及銅綠假單胞菌ATCC 27853為主要質控菌株,每周開展室內質控檢測1次。
2 結果
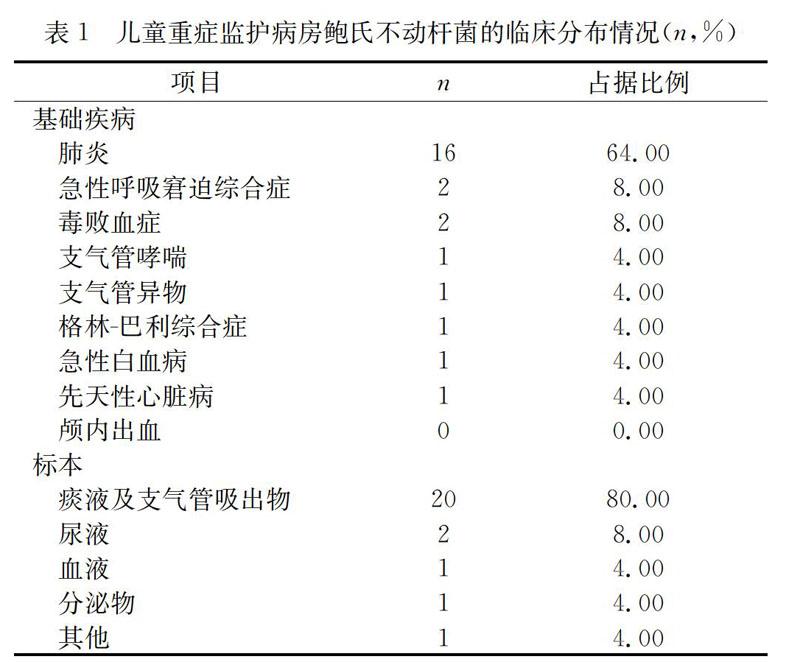
2.1 分析研究兒童重癥監護病房鮑氏不動桿菌的臨床分布情況
對本院收治的100例重癥監護病房患兒進行研究,其中鮑氏不動桿菌出現株數為25株,占據比例為25.00%。其中肺炎是基礎疾病中占據比例最高的類型,支氣管吸出物以及痰液占據最多的標本比例。詳見表1。
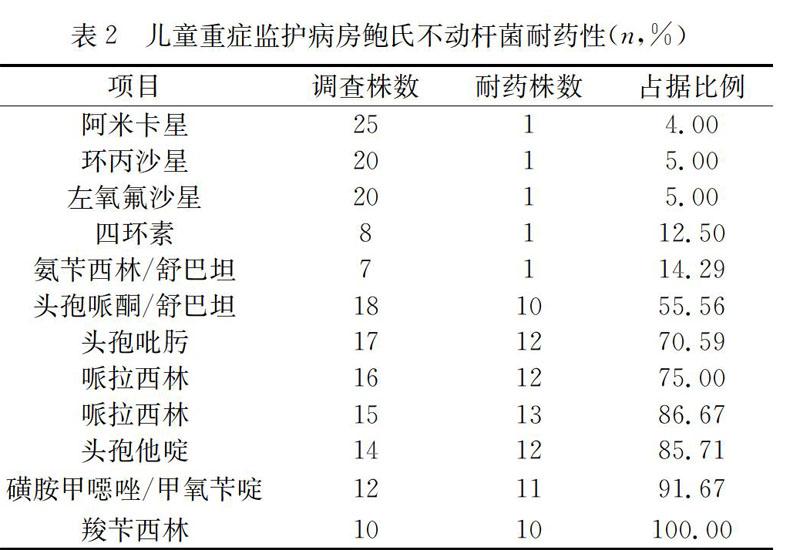
2.2 分析研究兒童重癥監護病房鮑氏不動桿菌耐藥性
經藥敏實驗發現,大部分鮑氏不動桿菌在不同程度上對抗菌藥物具有一定的耐藥性,且同時耐藥超過3種的占據很大部分,并且近年來鮑氏不動桿菌耐藥性不斷增加,其中阿米卡星、環丙沙星、左氧氟沙星具有較低的耐藥性。詳見表2。
3 討論
本次研究顯示,100例重癥監護病房患兒中檢出鮑氏不動桿菌的比例為25.00%,支氣管吸出物以及痰液占據最多[2],肺炎是基礎疾病中占據比例最高的類型,并且近年來鮑氏不動桿菌耐藥性不斷增加,其中阿米卡星、環丙沙星、左氧氟沙星具有較低的耐藥性。重癥監護病房治療中開始廣泛應用廣譜抗菌藥物,進而將定植和篩出多藥耐藥鮑氏不動桿菌的機會顯著增加,進而導致耐藥菌株迅速發育生長[3]。對多種抗菌藥物而言,鮑氏不動桿菌存在天然耐藥性,是依據提升頭孢菌素酶(AmpC酶)表達,降低外膜孔通道蛋白的表達,形成OXA-23碳青霉烯酶,青霉素結合蛋白缺失以及主動外排泵系統亢進等形式產生的抗菌藥物的耐藥性。因外膜孔通道蛋白具有一定的非特異性,能夠引發多種抗菌藥物耐藥。并且鮑氏不動桿菌十分容易通過質粒結合模式產生一定耐藥性,并存多種耐藥質粒[4]。因此,對于常見的抗菌藥物,鮑氏不動桿菌的耐藥率比較高。近年來耐藥性呈現出發展的趨勢,除了頭孢哌酮/舒巴坦之外,其他頭孢菌素類以及青霉素類藥物的鮑氏不動桿菌抗菌藥物耐藥率超過70.00%,但頭孢哌酮/舒巴坦的鮑氏不動桿菌抗菌藥物耐藥率相對低,和舒巴坦結合PBPs或者將革蘭陰性桿菌外膜通透性改變,增加β內酰胺酶外漏幾率等因素有關,所以,在不動桿菌屬感染中應用頭孢哌酮復合制劑對鮑氏不動桿菌存在良好的抗菌活性[5],是對重癥患兒治療的碳青霉烯類抗菌藥物中的首選藥物。但近年來研究顯示,碳青霉烯類抗菌藥物耐藥性不斷增加,可能和醫院過度使用碳青霉烯類抗菌藥物存在關系,所以,需要對碳青霉烯類藥物適應證完全掌握,降低產生耐藥菌株的概率。
臨床治療和分析兒童重癥監護疾病中,需要強化醫護人員培訓力度,增強醫護人員對感染鮑氏不動桿菌相關知識的學習,了解有效預防措施,掌握正確預防鮑氏不動桿菌感染的方法。專業人員每天對兒童重癥監護疾病進行指導和督查,重點預防和控制醫院感染,嚴格遵守無菌操作原則,做好手衛生工作,同時需要做好隔離和消毒的相關工作。醫院感染科室人員需要積極參與兒童重癥監護病房的查房工作,指導醫護人員正確用藥,并且及時對感染者采集的樣本進行送檢,開展有效的藥敏實驗和病原體檢查,根據實際檢查結果,選擇合適的抗菌藥物。對重癥感染者,需要通過降階梯治療方式將產生的耐藥菌減少。醫院藥劑科需要重點監護抗菌藥品五中,必要的時候可以及時進行調整,且每季度醫院細菌耐藥率不可超過75.00%,如超過以上范圍,需要停止用藥,并且在檢測耐藥結果之后,決定是否對藥物進行恢復應用,同時對抗菌藥物分級管理制度進行認真執行。盡早安置鮑氏不動菌感染者,同時配合專業人員進行護理,確保所有物品都專用,及時地一對一消毒處理患者物品,醫護人員嚴格執行隔離接觸制度。
綜上所述,鮑氏不動桿菌感染在兒童重癥監護病房發生率較高,常見臨床抗菌藥物存在多藥耐藥性的特點,因此臨床醫護人員應該合理用藥,了解各類藥物的耐藥性以及規范用量,以便將重癥監護患兒的救治安全性顯著提升。
參考文獻
[1] 王玉春,劉洪波.鮑氏不動桿菌的臨床分布及耐藥性分析[J].中國衛生檢驗雜志,2016,(14):2109-2111.
[2] 吳春蘇,汪艷,盛瑞玲,等.多藥耐藥鮑氏不動桿菌的臨床分布特點及耐藥性監測分析[J].中華醫院感染學雜志,2017,27(04):732-734.
[3] 張全華,李桂霞,趙紅斌,等.2012至2014年蘭州地區鮑氏不動桿菌臨床分布及耐藥性的相關分析[J].河北醫藥,2016,38(08):1264-1266.
[4] 楊淑香,王莎莎,陳會波,等.醫院感染鮑氏不動桿菌分布與耐藥性分析[J].中華醫院感染學雜志,2016,26(06):1232-1234.
[5] 阮建鋒,林紅燕,鐘韻.重癥監護病房鮑曼不動桿菌臨床分布特征及耐藥性變遷分析[J].廣州醫科大學學報,2016,44(01):44-48.

