胃腸道外間質瘤預后因素分析
鄭國良 鄭志超 趙巖
胃腸間質瘤是獨立起源于胃腸道間質干細胞的腫瘤,是胃腸道最常見的間葉源性腫瘤,起源于胃腸道Cajal間質細胞(intestinal cells of Cajal,ICC)或具有ICC分化傾向的多潛能干細胞的腫瘤。約占全部消化道惡性腫瘤的1%[1]。近年來,國內外陸續報道了表達CD117的來源于網膜和腸系膜的原發性腫瘤,命名為胃腸道外間質瘤(extragastrointestinal stromal tumor,EGIST),發病率僅為胃腸道間質瘤的1.5%~6.0%[2-3],其組織形態、免疫表型等與胃腸道間質瘤(GIST)相似,且與GIST具有相似的突變位點和突變頻率,但起源于腹腔或腹膜后腔的軟組織,與腸壁或內臟漿膜面無關。EGIST常發生在系膜、網膜、腹膜、縱隔和胰腺等[4],大多數被認為是惡性的,但由于其在臨床上較為罕見,現有的文獻多為個案報道,對EGIST的發病率、預后和遺傳背景尚缺少大樣本的系統研究[5-6]。本研究通過對遼寧省腫瘤醫院2008年1月至2017年5月間收治的47例胃腸道外間質瘤患者的臨床及隨訪資料進行回顧性分析,探討胃腸道外間質瘤的臨床特征、手術治療及影響其預后的因素。
資料與方法
一、一般資料
EGIST患者男性25例(53.2%),女性22例(46.8%),年齡26~82歲,平均年齡為(56.32±12.28)歲。腫瘤直徑4.5~36.0 cm,平均直徑為(13.44±6.61)cm,其中直徑≥10 cm者32例(68.1%)。腫瘤發生部位:系膜17例(36.2%),腹膜后16例(34%),網膜11例(23.4%),盆腔3例(6.4%)。同時納入本中心254例GIST患者資料進行對比。
二、臨床特征
首發癥狀包括腹部包塊13例(27.7%),體檢發現12例(25.5%),腹脹8例(17%),腹痛7例(14.9%),腹部不適4例(8.5%),大便性狀改變3例(6.4%)。
三、治療方法
本組47例患者均行手術治療,且術前未發現遠處轉移。腫瘤獲得完整切除(R0)25例(53.2%),非R0切除22例(46.8%)。淋巴結清掃11例,均未發現淋巴結轉移。術后接受甲磺酸伊馬替尼(400 mg/d,瑞士諾華制藥公司)至少1年者共26例,剩余21例未行術后靶向治療(因經濟等原因者15例,無法耐受副反應而中斷服藥者6例)。
四、隨訪
所有病例通過電話和門診進行隨訪,主要觀察:總生存率(OS),末次隨訪日期為2018年3月15日。生存時間定義為自手術治療之日至末次隨訪日或死亡日的時長。
五、統計學分析
采用SPSS19.0進行統計學分析,計數資料用卡方檢驗,應用Kaplan-Meier曲線計算生存率,影響生存率采用Log rank檢驗,以P<0.05為差異有統計學意義。
結 果
一、術后病理結果
本研究對47例EGISTs的臨床病理的因素如年齡、性別、腫瘤大小、組織學類型、核分裂像、CD117表達、CD34表達、Dog-1表達、是否壞死、改良NIH危險度分級與我們中心的254例胃腸間質瘤對比(表1)。結果表明,兩組在年齡(χ2=6.394,P<0.011),腫瘤大小(χ2=60.941,P<0.001),組織學類型(χ2=30.081,P<0.001),CD117表達(χ2=52.99,P<0.001),CD34表達(χ2=37.21,P<0.001)和Dog-1表達(χ2=24.57,P<0.001),是否壞死(χ2=10.38,P=0.006),改良NIH危險度分級(χ2=56.12,P<0.001)之間差異有統計學意義。
二、生存分析
總體預后,本組病例術后隨訪時間10~136個月,中位隨訪時間38個月,全組患者1、2、3年生存率分別為84.6%、78.3%、63.4%(如圖1)。患者因EGIST進展死亡16例(34%),失訪者2例。25例接受R0切除的患者術后復發或轉移4例(1.6%),其中2例為腹腔多發轉移灶,1例小腸單發轉移灶,1例肝轉移。
三、預后因素分析
本組47例EGIST患者R0切除患者的生存率明顯高于非R0切除患者(χ2=5.104,P=0.024)。(如圖2)。其中,25例R0切除的患者顯示不同核分裂像(如圖3)、不同腫瘤直徑大小(如圖4)、是否伴壞死(如圖5)與預后未體現統計學意義(χ2=2.067,P=0.151;χ2=1.355,P=0.244;χ2=0.912,P=0.34)。
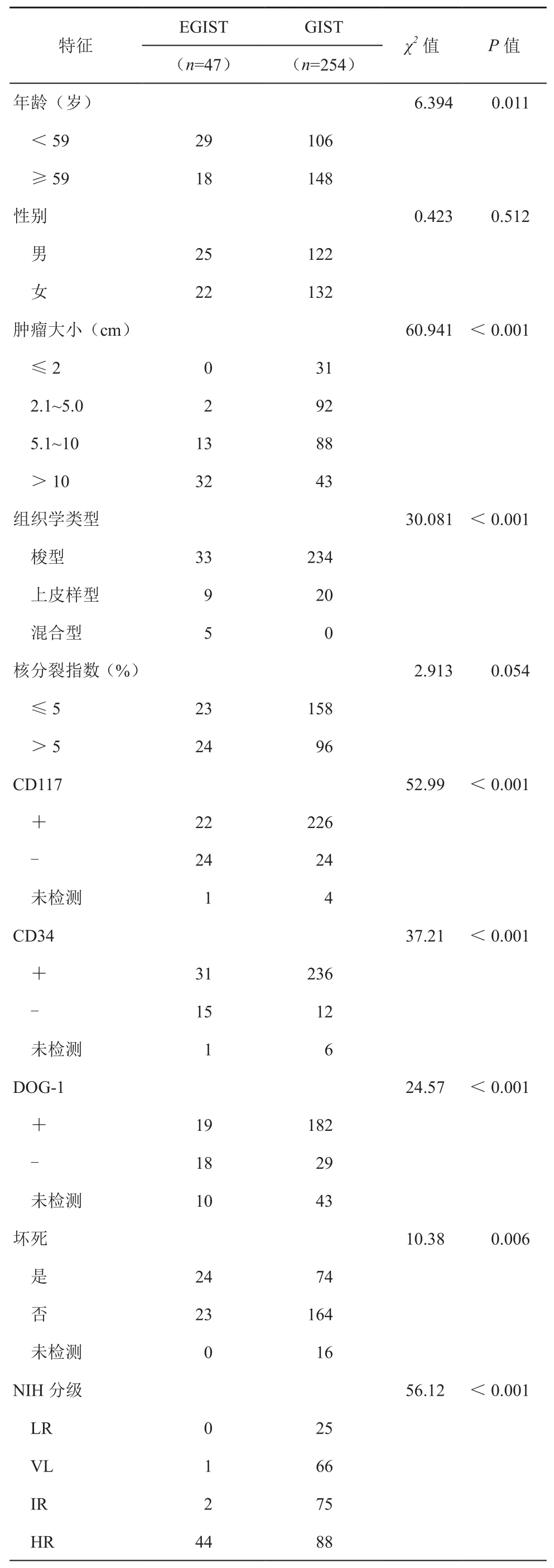
表1 EGIST和GIST的臨床病理參數比較(例)
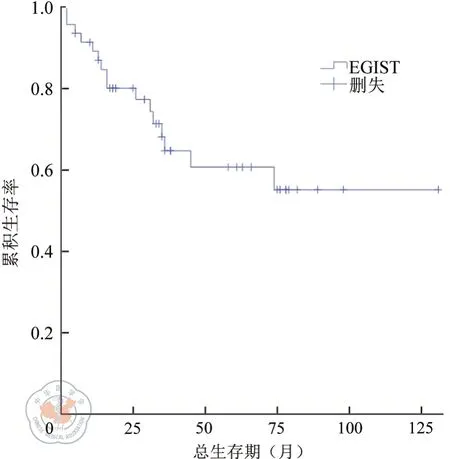
圖1 EGIST患者的總生存曲線
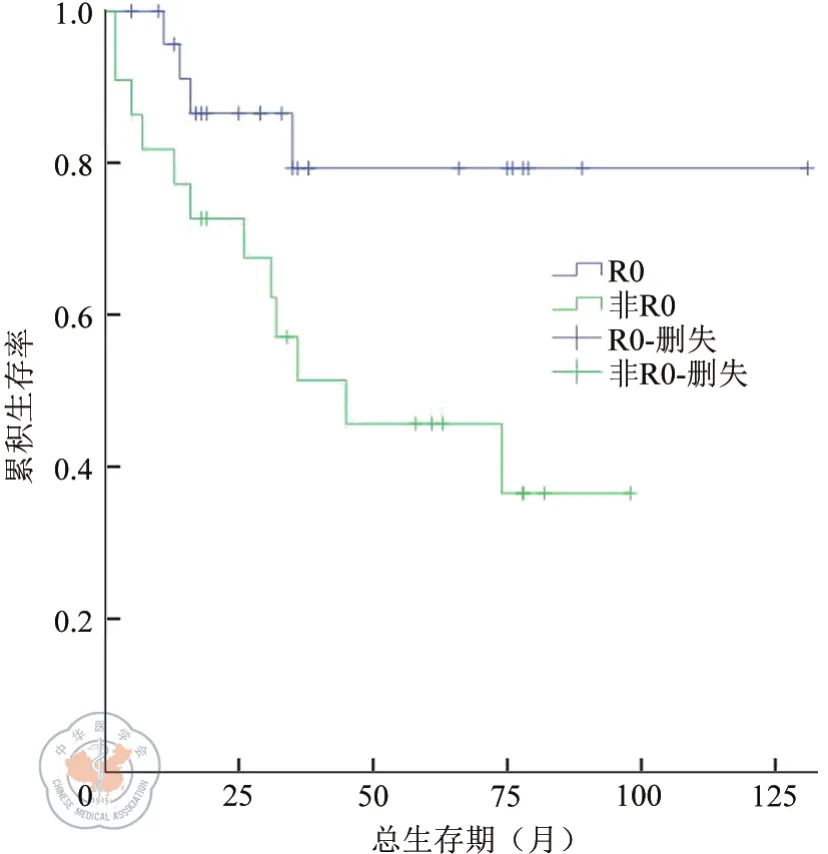
圖2 EGIST患者腫瘤是否R0切除的生存曲線。
討 論
胃腸道間質瘤可以發生在消化道的任意部位,從食管到結直腸,約有60%的胃腸道間質瘤發生于胃,約30%發生于小腸,約5%發生于結直腸和食道,僅有5%發生在胃腸道外的網膜、腸系膜、盆腔等部位[4]。本組EGIST共47例,占同時期遼寧省腫瘤醫院收治GIST的6.7%,所占比例略高于文獻報道。胃腸道外間質瘤的發病無明顯性別傾向,與胃間質瘤相似,男性與女性比為1.13:1。發病年齡與胃間質瘤相比明顯小,59歲以下的患者占61.7%,中位年齡為56.3歲。胃腸道間質瘤的臨床癥狀及體征沒有特異性,而本組EGIST的臨床癥狀以腹部包塊、體檢、腹脹、腹痛等為主,幾乎沒有惡心、嘔吐或消化道出血等消化道癥狀。Steigen等[7]研究認為,不同部位的胃腸道間質瘤其臨床表現不同,就診時癥狀不是影響預后的獨立因素。本組病例將47例EGIST按照部位分為系膜17例,腹膜后16例,網膜11例,盆腔3例。
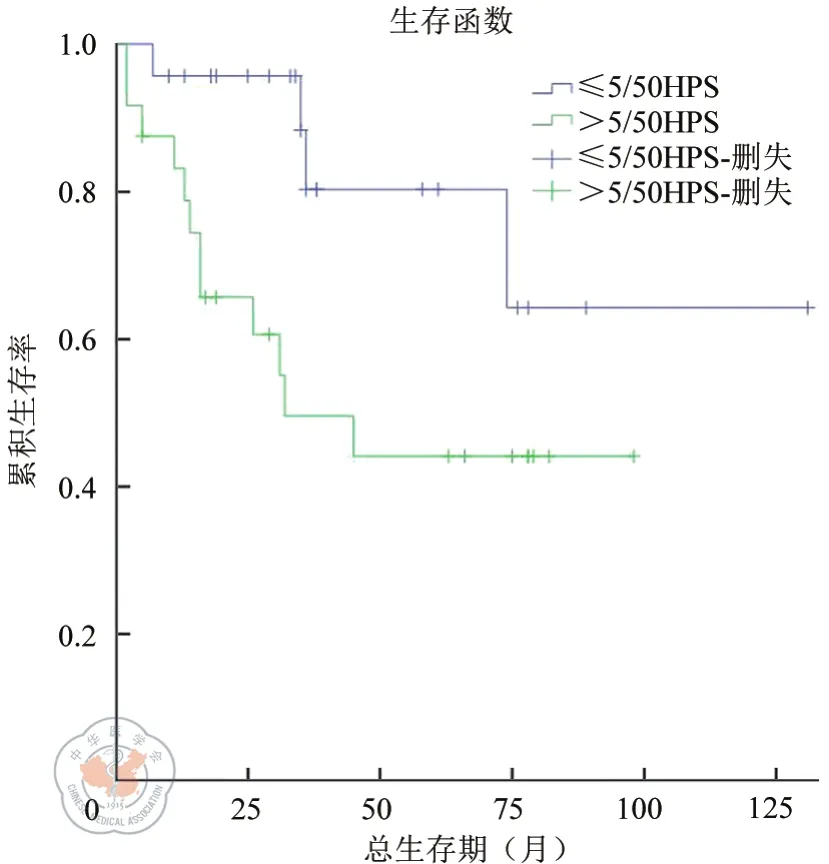
圖3 R0切除的EGIST患者腫瘤不同核分裂象的生存曲線。注:χ2=2.067,P=0.151
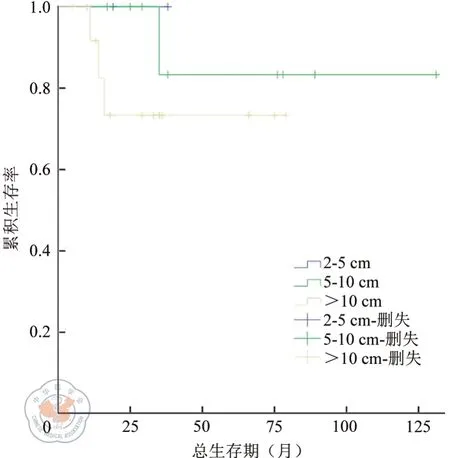
圖4 R0切除的EGIST患者腫瘤不同大小的生存曲線。注:χ2=1.355,P=0.244
外科手術切除是無復發轉移EGIST的標準治療,而將腫瘤完整切除是治療的關鍵,手術目標盡量達到R0切除,這也是腫瘤治療的普遍性共識。EGIST患者就診時腫瘤較大,常廣泛侵犯腹腔內鄰近組織器官,甚至部分患者已有腹腔種植結節,此時很難達到R0切除。我們將二者進行了對比發現,R0切除較非R0切除的患者生存率顯著提高。
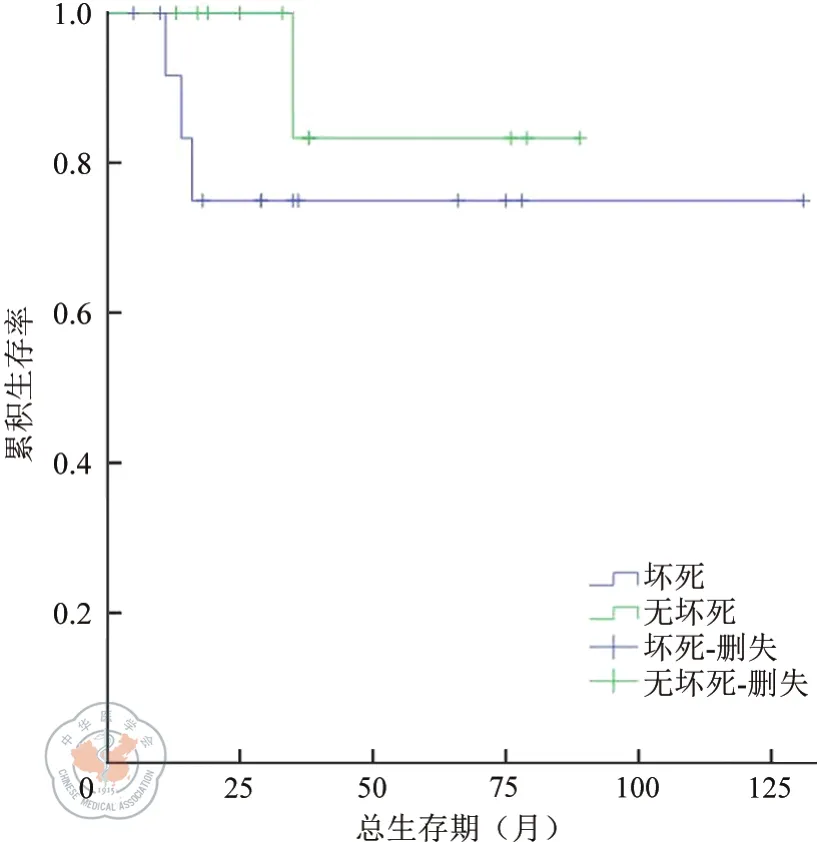
圖5 R0切除的EGIST患者腫瘤有無壞死的生存曲線。注:χ2=0.912,P=0.34
胃腸道間質瘤可發生于黏膜下、肌層或漿膜下[8],以發生于外部肌層向腔外生長從而表現為腔外型者多見。腹腔的空間很大[9],因此發生于這些部位的EGIST患者,癥狀隱匿,不易診斷,首次就診時腫瘤體積往往較大。當腫瘤體積較大時,由于腫瘤供血不足就表現為腫瘤內部的囊變和壞死。本組R0切除的25例患者中出現囊性壞死的患者有14例,占56%,比例明顯高于同期我中心胃GIST(P=0.006)。生存分析顯示,腫瘤未出現囊性出血壞死的患者預后盡管優于腫瘤出血壞死的患者,但差異無統計學意義(P>0.05)。
在腫瘤大小方面,大于10 cm的EGIST明顯多于胃GIST,可能因為EGIST發生的部位有足夠的空間供腫瘤生長,所以腫瘤經過很長一段時間后才出現臨床表現,診斷時多數腫瘤直徑通常大于10 cm,從而也導致危險度分級明顯高于胃GIST。而在25例R0切除的EGIST患者中,不同腫瘤大小與生存時間差異無統計學意義(P>0.05)。
由于胃腸道外間質瘤病例數少,目前現有的數據不能對EGIST患者的預后和生存作出明確判斷,但比較公認的是:核分裂像可以作為預測預后的因素。核分裂像越高或腫瘤壞死提示預后不良。本組研究結果雖未體現統計學差異(P>0.05),但也體現了這種趨勢。
雖然EGIST發病率較低,對于其生物學特性及治療尚缺乏大樣本證實,我們認為在評估EGIST預后時需結合是否R0切除、腫瘤大小、核分裂像、腫瘤有無出血壞死等因素進行綜合考慮。

