卡比多巴-左旋多巴控釋片治療帕金森病合并睡眠障礙的臨床效果評價
潘燕春 王鳳蓮
(福建省龍巖市新羅區婦幼保健院,龍巖,364000)
帕金森病多在中老年人群中發生,是因中腦黑質多巴胺能神經元變性死亡、紋狀體多巴胺顯著減少而導致的神經系統變性疾病。目前臨床對于帕金森病的研究尚未深入,其病因尚不明確。帕金森病患者發病后癥狀較多,可出現明顯的運動癥狀及非運動癥狀,嚴重時將導致患者喪失自理能力,給社會和家庭均造成極大影響,患者生命質量低下[1]。睡眠障礙是帕金森病患者較為常見的并發癥類型,睡眠障礙的出現會進一步影響患者生命質量,并加重機體耗損,影響內平衡,影響疾病控制效果,也可誘發多種并發癥,影響患者預后。及早改善患者睡眠質量在改善患者療效和預后中具有重要意義。藥物治療是治療睡眠障礙的常用手段。卡比多巴-左旋多巴控釋片是治療帕金森綜合征的常用藥。本研究在神經內科帕金森病合并睡眠障礙的治療中對40例患者實施了卡比多巴-左旋多巴控釋片治療,現將結果報道如下。
1 資料與方法
1.1 一般資料 選取2017年1月至2018年12月將神經內科帕金森病合并睡眠障礙患者80例作為研究對象,按照隨機數表法分為對照組與觀察組,每組40例。對照組中男24例,女16例;年齡33~75歲,平均年齡(59.48±11.64)歲;病程1~12年,平均病程(6.71±5.13)年;疾病類型:強直型13例,震顫型15例,混合型12例。觀察組中男23例,女17例;年齡33~75歲,平均年齡(59.51±11.55)歲;病程1~12年,平均病程(6.68±5.12)年;疾病類型:強直型14例,震顫型15例,混合型11例。2組基線資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 納入標準 實施臨床綜合檢查參照英國腦庫帕金森病的相關診斷標準確為帕金森病者[2];存在睡眠障礙者,患者匹茲堡睡眠質量指數量表(PSQI)評分>6分者;一般資料完整者;可配合用藥者;患者家屬了解研究內容并簽署知情同意書。
1.3 排除標準 存在其他神經系統病變者;其他嚴重組織、器官、系統病變者;因其他因素導致的睡眠障礙者;中途退出研究及研究期間死亡者。
1.4 治療方法 對照組患者實施艾司唑侖治療,給患者口服艾司唑侖片(北京益民藥業有限公司,國藥準字H11020891),1 mg/次,1次/d,均在睡前用藥,持續用藥2周。觀察組運用卡比多巴-左旋多巴控釋片治療,給患者口服卡比多巴-左旋多巴控釋片(Merck Sharp & Dohme(Italia)S.P.A.,進口藥品注冊證號:H20100047),初始劑量為0.5片/次,1次/d,治療3~5 d后將用藥劑量增加至1片/次,1次/d,持續用藥2周。
1.5 觀察指標 1)分析患者睡眠障礙變化狀況。使用匹茲堡睡眠質量指數(Pittsburgh Sleep Quality Index,PSQI)評價睡眠質量,評定內容涉及睡眠效率、睡眠時間、入睡時間、睡眠質量、催眠藥物、睡眠障礙、日間功能障礙,每項分值均為0~3分,共21分,評分升高提示睡眠質量變差[3]。2)分析患者實際睡眠狀況。在治療前后使用全夜多導睡眠圖及視頻監控記錄患者總睡眠時間、臥床時間、睡眠潛伏期、覺醒次數狀況。3)分析患者用藥安全性狀況。用藥不良反應癥狀包括口干、乏力、頭暈等。
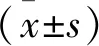
2 結果
2.1 患者睡眠障礙變化狀況分析 對照組、觀察組患者治療前PSQI評分組間比較無統計學意義(P>0.05)。對照組、觀察組患者治療后PSQI評分與治療前組內比較均顯著降低,差異有統計學意義(P<0.05)。觀察組患者治療后PSQI評分與對照組組間比較更低,差異有統計學意義(P<0.05)。見表1。
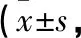
表1 患者睡眠障礙變化狀況分析分)
注:與治療前比較,*P<0.05
2.2 患者實際睡眠狀況分析 對照組、觀察組患者治療前總睡眠時間、臥床時間、睡眠潛伏期、覺醒次數組間比較,差異無統計學意義(P>0.05)。對照組、觀察組患者治療后總睡眠時間、臥床時間與治療前組內比較均顯著升高,睡眠潛伏期、覺醒次數與治療前組內比較均顯著降低,差異有統計學意義(P<0.05)。觀察組患者治療后總睡眠時間、臥床時間與對照組組間比較更高,睡眠潛伏期、覺醒次數與對照組組間比較更低,差異有統計學意義(P<0.05)。見表2。
2.3 患者用藥安全性狀況分析 觀察組患者用藥不良反應總發生率與對照組組間比較更低,差異有統計學意義(P<0.05)。見表3。
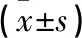
表2 患者實際睡眠狀況分析
注:與治療前比較,*P<0.05

表3 患者用藥安全性狀況分析[例(%)]
3 討論
帕金森病常引起患者出現運動癥狀和非運動癥狀,睡眠障礙是較為常見的非運動癥狀并發癥[5]。研究發現帕金森病患者睡眠障礙的誘因較多,可分為以下幾點:1)帕金森病患者神經元變性,去甲腎上腺素、乙酰膽堿等相關神經內分泌因子水平失衡,影響睡眠狀況;2)患者多需采取左旋多巴治療,其用藥劑量過大時將導致睡眠障礙發生;3)帕金森病患者多存在較明顯的抑郁情緒,從而影響機體內分泌狀況,影響睡眠,且部分抑郁患者常需采取藥物治療,長期用藥也會對睡眠狀況造成影響;4)帕金森病患者病程較長,自理能力較差,夜間睡眠時自由活動能力不足,易出現尿失禁等相關狀況,影響睡眠[6]。但人體正常睡眠是保證機體正常內分泌,改善精神狀態的重要過程,睡眠障礙的出現將影響患者機體免疫力和抵抗力,并影響內分泌,不僅影響患者生命健康,還會影響帕金森病病情控制效果,加重病情。因此在帕金森病的治療中需及早控制患者睡眠障礙狀況[7]。
艾司唑侖是臨床常用的催眠藥物,為短效BDZ類藥,其主要作用于BDZ受體,可縮短NREM睡眠第四期,抑制網狀結構激活,發揮催眠鎮靜效果。但其對帕金森病合并睡眠障礙患者療效仍待提升。卡比多巴-左旋多巴控釋片是左旋多巴和卡比多巴的復合制劑,其中左旋多巴可為患者提供多巴胺,改善多巴胺不足狀況,有效控制帕金森病病情,而卡比多巴為強效外周多巴脫羧酶抑制劑,該藥與左旋多巴合用時可有效抑制外周多巴脫羧酶活性,從而抑制外周組織中多巴胺的形成,在一定程度上抑制外周不良反應的發生,此外,該藥還可促進多數左旋多巴胺進入中樞,從而增加中樞多巴胺濃度,有效提升治療效果[8]。本研究中觀察組患者治療后總睡眠時間、臥床時間與對照組組間比較更高,睡眠潛伏期、覺醒次數、PSQI評分與對照組組間比較更低,說明實施卡比多巴-左旋多巴控釋片對睡眠狀況改善效果更好,多巴胺可參與睡眠穩態調節,多巴胺受體激動劑使用過量會引起睡眠障礙,使用卡比多巴-左旋多巴控釋片治療可提升中樞內左旋多巴含量,可在一定程度上減少左旋多巴胺使用劑量,保證藥效的同時,減輕藥物引起的睡眠障礙。本研究中觀察組患者用藥不良更少,說明卡比多巴-左旋多巴控釋片使用安全性高。
綜上所述,帕金森病合并睡眠障礙患者實施卡比多巴-左旋多巴控釋片治療可改善睡眠障礙,且用藥安全性高,值得運用。

