鹽酸曲唑酮對帕金森病睡眠障礙患者療效觀察
林昭敏 林敬源 林小娟
(福建醫科大學教學醫院福建省老年醫院神經內科,福州,350003)
帕金森病(Parkinson′s Disease,PD)是常見的老年神經系統變性疾病,在≥65歲的老年人群中,其患病率約為1 000/10萬,其典型的臨床表現為靜止性震顫、運動遲緩、姿勢步態異常及肌強直。過去對PD患者的非運動癥狀(NMS)較少關注,PD患者的非運動癥狀在診斷PD時即已存在,這些非運動癥狀主要包括:嗅覺減退、睡眠障礙、抑郁、記憶力減退、便秘、不安腿綜合征等,且隨著疾病的進展,非運動癥狀成為影響患者生命質量的重要因素。其中睡眠障礙在PD患者中的發生率高達60%[1],且被認為可預測患者生命質量的獨立預測因素之一[2]。同時,睡眠障礙的出現可導致PD患者生活能力的下降,故對本類患者睡眠障礙的改善需求較高。本研究觀察應用小劑量的鹽酸曲唑酮對PD患者的睡眠障礙的療效,并同時觀察其對PD患者常見的其他一些非運動癥狀及運動癥狀的影響,現報道如下。
1 資料與方法
1.1 一般資料 選取2016年2月至2018年12月福建省老年醫院神經內科門診和住院病房的帕金森病睡眠障礙患者92例為研究對象,采用隨機數字表法分為觀察組(鹽酸曲唑酮組)和對照組(艾司唑侖組),每組46例。對照組中男26例,女20例,年齡66~80歲,平均年齡73.34歲,平均病程(4.06±1.12)年;觀察組中男33例,女13例,年齡68~77歲,平均年齡73.35歲,平均病程(3.89±1.18)年。2組一般資料比較,差異無統計學意義(P>0.05),具有可比性。經醫院倫理委員會審批通過并簽署患者知情同意書。
1.2 納入標準 符合英國PD協會腦庫的帕金森病診斷標準。
1.3 排除標準 帕金森疊加綜合征;繼發性帕金森病;嚴重認知功能損害(MMSE評分:文盲≤17分,小學≤20分),伴語言、構音、聽力障礙不能配合檢查者;伴嚴重心肺、肝腎疾病、腫瘤晚期及精神障礙患者。
1.4 治療方法 2組患者在常規抗帕金森治療的基礎上,觀察組給予鹽酸曲唑酮(沈陽福寧藥業有限公司,國藥準字H20050223)起始劑量25 mg睡前半小時口服,根據治療反應可加量至50 mg睡前半小時口服。對照組給予艾司唑侖1 mg睡前半小時口服,根據治療反應可加量至2 mg睡前半小時口服。2組療程均為1個月。
1.5 觀察指標 經培訓過的專科醫師對患者進行病史采集、神經專科體檢及量表評估,量表評估分別在治療前及治療后1個月進行。1)采用匹茲堡睡眠指數量表(PSQI)對患者近1個月的睡眠質量進行評定,量表共分7個因子,每個因子分值0~3分,總分0~21分,分值≥7分提示存在睡眠障礙。對所有PD患者先予PSQI量表評定,評分≥7分為PD合并睡眠障礙。2)采用Epworth嗜睡量表(ESS)評估患者是否存在白天過度嗜睡狀態,量表共24分,>6分提示存在瞌睡,分值越高瞌睡傾向越明顯。3)采用疲勞嚴重程度量表(FSS)評估患者否存在疲勞及疲勞的嚴重程度的變化,所測FSS總分/9,若>4預示患者存在疲勞,分值越高提示疲勞越嚴重。4)采用漢密爾頓抑郁量表(HMDS)對患者的抑郁狀態進行評估,HMDS≥8分提示存在抑郁癥狀,分值越高抑郁癥狀越嚴重。5)采用Hoehn-Yahr分級評分對患者活動能力進行評估。6)采用PD統一評分量表III(UPDRSIII)對PD患者治療前后的運動癥狀進行評估,評分越高提示病情越嚴重。7)采用簡易智能狀態量表(MMSE)對患者的認知功能進行評估,文盲≤17分或小學文化≤20分提示存在認知功能障礙,分值越低認知障礙越嚴重。8)2組患者在治療前后對所使用的抗帕金森藥物與左旋多巴進行等效換算。9)隨時記錄在治療過程中的不良反應,對所有患者在治療前及治療后1個月進行血常規、肝功能、腎功能及心電圖檢查。
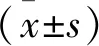
2 結果
2.1 2組患者治療前后的UPDRS-III、PQSI、ESS、FSS、HMDS評分及晨僵發生率比較 治療前2組患者的UPDRS-III評分、PQSI、ESS、FSS、HMDS評分及晨僵發生率比較,差異無統計學意義(P>0.05),治療后2組的治療后UPDRS-III評分比較,差異無統計學意義(P>0.05),觀察組的PQSI評分、ESS評分、FSS評分及HMDS評分均低于對照組(t=5.39,13.70,9.59,5.20,P均=0.00);觀察組的晨僵發生率低于對照組(χ2=6.57,P=0.01)。見表1。
2.2 2組患者的不良反應發生情況比較 2組患者在治療前及治療后1個月行血常規、肝功能、腎功能、心電圖檢查未見異常,觀察組患者口干、便秘各2例,出現在治療初期,未予特殊處理,對照組患者頭暈、食欲減退各2例,亦見于治療初期,后患者逐漸耐受。

表1 2組患者治療前后的UPDRS-III、PQSI、ESS、FSS、HMDS評分及晨僵發生率比較
3 討論
良好的睡眠可以幫助機體功能得以修復,而睡眠障礙的患者常伴發覺醒時的疲勞、記憶力、能動力減退及情緒低落等現象。神經系統對睡眠的調控主要通過神經遞質來實現,與睡眠有關的解剖結構如:網狀上行激動系統、中縫核、孤束核、藍斑等病變,將會導致相關的神經遞質:乙酰膽堿、多巴胺、5-羥色胺、腎上腺素、r-氨基丁酸等的變化,從而導致睡眠障礙[3]。帕金森病患者合并睡眠障礙的機制尚不清楚,既往研究發現帕金森病本身可引起多個與睡眠相關的核團及神經元數量減少,從而導致相關神經遞質障礙[4]。PD患者睡眠障礙與其疾病本身的病理生理機制有關外,抗帕金森病藥物、抑郁及運動障礙等也是影響PD患者睡眠另一因素。
正常睡眠分為2個周期:非快速眼動期(NREM)與快速眼動期(REM),NREM又分為四期:1期(入睡期)、2期(淺睡期)、3期(中睡期)、4期(深睡期)。REM特征是機體肌張力及各種感覺功能進一步減退,肌電監測可見肌肉活動減少甚至消失,從而使肌肉和體力得到充分休息。既往相關研究提示帕金森病睡眠障礙主要表現在睡眠結構的異常:3、4期睡眠及REM睡眠時間明顯減少[5],從而使機體得不到完全修復,并易導致疲勞、日間嗜睡、認知及情緒等改變。

鹽酸曲唑酮為5-HT受體拮抗劑/再攝取抑制劑,低劑量曲唑酮可阻斷5-HT2A、α1和H1受體,通過擬5-羥色胺能作用而增加γ-氨基丁酸能作用,增加3、4期睡眠,從而使深睡眠得以增加[7],既往研究還發現鹽酸曲唑酮可同時延長REM睡眠潛伏期[8],且長期使用無成癮性、對認知功能影響小。國內指南推薦使用小劑量的鹽酸曲唑酮可用于睡眠障礙治療[6]。本研究使用小劑量的鹽酸曲唑酮治療合并睡眠障礙的PD患者進行療效觀察,結果顯示,鹽酸曲唑酮顯著改善PD患者睡眠障礙的同時,還能改善PD患者的疲勞嚴重程度、白天嗜睡現象、抑郁情緒等,對PD患者的晨僵發作頻率亦有改善趨勢,考慮可能與鹽酸曲唑酮可增加深睡眠時間,改善睡眠結構,從而帶來睡眠以外的更多獲益,小劑量使用安全且不良反應小。本組研究例數有限,尚需進一步擴大樣本進行研究觀察,為更多PD合并睡眠障礙的患者提供個性化的治療。

