腦卒中恢復期失眠癥患者實施臨床護理路徑的效果分析
徐茜茜
(安徽醫科大學第一附屬醫院神經內科,合肥,230000)
腦卒中具有進展快、預后差、病死率高、病殘率高等特點,隨著疾病惡化,可引起不同程度的心理不適感和軀體不適感,影響患者身心健康和神經功能,進而引發睡眠障礙,可表現為醒后不能入睡、時寐時醒、睡不深熟、入睡困難等,隨后病情惡化,可對日常生活造成影響[1]。為了改善預后,加速病情恢復,還需加強護理指導工作。目前效果最為顯著的方案為臨床護理路徑,其能夠制定一個嚴格的工作順序,提高護理服務質量,改善睡眠質量。而本文在面對腦卒中恢復期失眠癥患者時,運用了不同護理方式,現將結果報道如下。
1 資料與方法
1.1 一般資料 選取2017年4月15日至2018年4月15日安徽醫科大學第一附屬醫院神經內科收治的腦卒中恢復期失眠癥患者120例作為研究對象,采用奇偶數分組方式,分為觀察組和對照組,每組60例。觀察組中男29例,女31例,平均年齡(70.45±2.54)歲,平均病程(5.38±2.19)年;卒中類型:13例為腦出血,47例為腦梗死。對照組中男28例,女32例,平均年齡(70.78±2.69)歲,平均病程(5.43±2.82)年;卒中類型:12例為腦出血,48例為腦梗死。一般資料經統計學分析,差異無統計學意義(P>0.05),具有可比性。
1.2 納入標準 1)患者均簽署書面知情同意書;2)患者能夠配合研究,意識清楚,能夠表達內心感受;3)患者生命體征穩定,且經MRI、CT檢查,確診為腦卒中,且處于恢復期。
1.3 排除標準 1)排除中途失訪患者;2)排除伴有其他嚴重器質性疾病患者。
1.4 治療方法 對照組采用常規護理指導,觀察組采用臨床護理路徑,主要措施:組建護理小組,由臨床康復護理專家、病區護士長、護理組長組成,統一制定健康教育手段、心理測試方案、功能鍛煉方案等;主要護理路徑:1)第1天:參與醫師會診,對患者病情進行評估,做好醫院環境和醫務人員介紹,解釋康復護理方法;2)第2~7天:a.為患者介紹藥物作用,比如用藥方法、優勢、目的、注意事項等,由于咖啡因、氨茶堿均可減輕睡意,刺激中樞神經,對此此類藥物需安排在晨間服用,b.加強認知行為療法,為了提高患者睡眠質量,還需進行放松訓練、刺激控制、睡眠衛生教育等綜合護理措施,減少自主喚醒,糾正患者對睡眠知識的錯誤認知,且將護理操作盡可能安排在日間,為了促使患者身心處于預約狀態,還需播放舒緩、輕柔的音樂,易于睡眠,且將音量控制在30~40 dB,以免影響患者睡眠質量[2];3)第8~14天:結合患者病情康復情況,給予相應的康復訓練,注意預防并發癥,調節康復訓練時間和強度,為了提高患者睡眠質量,還需制定1張合理的睡眠時間表,以免白天睡眠時間過長,影響夜間睡眠質量,且將娛樂活動安排在晨間,創造輕松愉快的氛圍,必要時還需配合穴位按摩,從而刺激患者足部反射區和穴位,調節人體陰陽平衡,促進氣血運行,提高睡眠質量[3]。
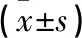
表1 2組患者護理質量比較
1.5 觀察指標 2組患者PSQI評分、睡眠時間、入睡時間、覺醒次數PSQI評分(匹茲堡睡眠質量指數)比較[4]:包含5個他評項目和19個自評項目,最高分值21分,各個評分標準,按照嚴重程度,分為0~5分之間選擇,若分數越高,代表患者當前睡眠質量越差。
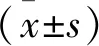
2 結果
觀察組覺醒次數少于對照組,入睡時間短于對照組,PSQI評分低于對照組,睡眠時間長于對照組,差異有統計學意義(P<0.05)。見表1。
3 討論
腦卒中在發病期間,可因為神經遞質失調,改變神經生化物質,導致5-羥色胺含量和去甲腎上腺素下降,從而導致機體出現睡眠障礙、抑郁、焦慮等癥狀,經研究統計,腦卒中引起睡眠障礙比例占57%,再加上大部分腦卒中患者均為中老年人群,常合并高血壓、糖尿病等慢性疾病,可影響病情恢復,加重睡眠障礙現象,對此還需配合護理指導,從而在根本上控制病情惡化,改善睡眠質量[5]。
腦卒中誘發睡眠障礙的主要原因為患者擔心疾病對日后生活的影響,部分患者還可因擔心治療費用、社會功能障礙、日常生活能力減弱加重抑郁、焦慮、不安等負面情緒。而本次的臨床護理路徑能給根據患者自身特點,實施相應的護理指導,保證護理方案的針對性和合理性。通過在第1天介紹相關醫院環境和醫務人員,能夠消除患者對醫務人員的緊張感,以免因過分緊張,影響睡眠;第2~7天通過認知教育和用藥指導,能夠在根本上杜絕影響睡眠質量的因素,有效幫助患者消除疲勞,促使身心處于愉悅狀態,保持心情舒暢,糾正以往錯誤觀念;第8~14天能夠幫助患者緩解失眠癥狀,養成良好睡眠習慣,營造一個舒適、溫馨的睡眠環境,進而促使患者病情康復,提高依從性,利于生命質量的提高,真正意義上體現護理路徑的連貫性、系統性特征,獲取滿意效果[6]。
總而言之,臨床護理路徑更符合患者康復理念,通過各路徑環節設置,保證護理模式科學性、針對性、合理性,用于腦卒中恢復期失眠癥患者中效果顯著。

