骨髓細胞形態學聯合骨髓活檢和基因檢測在血液病診療中的應用研究
袁曉婧
(酒鋼醫院 甘肅 嘉峪關 735100)
血液病是一種造血系統疾病,表現為發熱、貧血或出血等特征,凡是涉及造血系統病理或生理表現的疾病,均可以歸屬于血液病的范疇。以往多采用細胞形態學方法診斷血液系統疾病,存在漏診率誤診率高的弊端。隨著近年來骨髓活檢術的應用及基因檢測技術的發展,采用細胞形態學與骨髓活檢聯合基因檢測的方法提高了血液疾病的診斷率,減少了弊端,并體現其臨床價值。
1.資料與方法
1.1 一般資料
于我院2017年1月—2018年10月收治的血液病患者中選取32例,其中男16例,女16例,年齡在27~85之間,平均年齡(54.8±3.9)歲。
1.2 方法
本研究所有患者均給予骨髓活檢基因檢測和骨髓細胞形態學檢查。骨髓活檢的具體方法為:采用環鉆法采集患者骨髓組織,并使用4%的甲醛進行固定,完成上述操作后,實施乙醇梯度脫水,并用進行塑料包埋。將標本進行常規切片和染色處理后,實施鏡檢。骨髓細胞學檢查方法:使用利多卡因對患者實施局麻,多點麻醉至骨膜,然后用骨穿針穿刺患者的髂前或髂后上嵴,垂直進針后將穿刺針置于骨面,取出針芯后用無菌注射器抽取骨髓0.2ml,將其制成涂片后進行瑞氏染色,觀察和記錄患者檢查結果。流式細胞分析技術是采用流式細胞儀來檢測細胞的抗原標記。由于不同類型及不同成熟階段的血液及免疫細胞表達不同的抗原,惡性細胞經常有抗原標記的異常,因此免疫學分析可以幫助鑒別細胞的良惡性、成熟階段及系列來源等。
1.3 觀察指標
觀察和統計32例患者的不同方法診斷準確率,并分析僅采取細胞形態學檢查,骨髓活檢聯合基因檢測對患者的骨髓增生分型狀況,骨髓細胞學檢查分型標準為:以成熟紅細胞與有核細胞比值為300:1評定為Ⅰ級,成熟紅細胞與有核細胞比值為50:1評定為Ⅱ級,以比值為20:1評定為Ⅲ級,Ⅳ級為成熟紅細胞與有核細胞比值10:1,若比值為1:1則評定為Ⅴ級。骨髓活檢增生分型依據:造血組織面積/(造血組織+脂肪組織面積)的比值低于20%為Ⅰ級,造血組織面積/(造血組織+脂肪組織面積)比值介于21~40%為Ⅱ級,比值在41%~60%為Ⅲ級,比值在60%以上但不足80%為Ⅳ級,比值超過80%為Ⅴ級。
1.4 統計學方法
2.結果
2.1 不同檢查方法診斷率比較見表
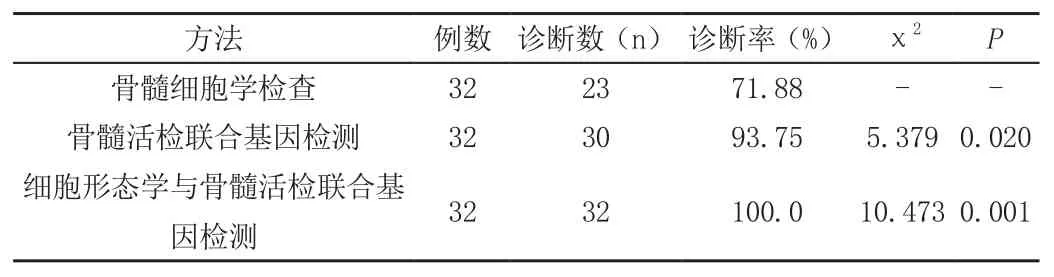
表 各檢查方法與骨髓細胞學檢查診斷率對比
2.2 骨髓活檢聯合基因檢測與分類確診情況
檢出血液系統疾病30例,共占93.75%。其中,急性白血病(AL)6例、再生障礙性貧血(AA)4例、發性骨髓瘤(MM)2例、骨髓增生異常綜合征(MDS)6例、慢性粒細胞白血病(CML)2例、地中海貧血1例、1例、淋巴瘤(NHL)1例、混合性貧血1例、慢性淋巴細胞白血病(CLL)3例、骨髓纖維化(MF)3例、免疫性血小板減少癥(ITP)1例。其余為非血液系統疾病,共2例,占比6.25%。
2.3 不同檢查方法的骨髓增生分型狀況比較
通過對32例患者實施骨髓活檢,共檢出28例存在骨髓增生,其中Ⅰ級3例,Ⅱ級4例,Ⅲ級9例,Ⅳ級7例,Ⅴ級5例,骨髓增生Ⅲ級及以上檢出率為75%。骨髓細胞學檢查檢出骨髓增生23例,其中骨髓增生Ⅰ級為6例,Ⅱ級7例,Ⅲ級4例,Ⅳ級5例,Ⅴ級1例,Ⅲ級及以上檢出率為43.48%。骨髓活檢的骨髓增生Ⅲ級及以上檢出率與骨髓細胞學檢查比較顯著較高,有統計學差異(P<0.05)。
2.4 骨髓活檢聯合基因檢測與細胞形態學判斷增生程度比較
骨髓活檢聯合基因檢測判斷增生程度優于單獨細胞形態學判斷增生程度。
3.討論
血液病通常又稱為造血系統疾病,主要包括原發造血系統疾病和累及造血系統疾病,如白血病、缺鐵性貧血、多發性骨髓瘤等,患者臨床表現為發熱、出血或貧血等特征[2]。
骨髓細胞學檢查是通過檢查患者的骨髓增生狀況、細胞分類狀況以及細胞形態等,從而對患者的疾病狀況進行判定,這種檢查方法具有取材快捷、操作簡便、檢測時間短等優勢,有助于及時了解患者具體病情,從而為臨床治療提供指導。隨著近年來基因檢測技術的發展,骨髓活檢聯合基因檢測的方法極大地提高了血液疾病診斷率,減少了弊端。若能聯合應用上述檢查方式,可充分發揮這些檢查方法的優勢,減少誤診和漏診,提高臨床診斷效率。本研究中,通過對32例血液病患者應用細胞形態學與骨髓活檢聯合基因檢測發現,聯合檢查的診斷準確率可達100.0%,明顯優于單獨骨髓活檢或骨髓細胞形態檢查,且骨髓活檢對骨髓增生Ⅲ級及以上具有較高檢出率,證實了聯合檢查在血液病診斷中的可行性。
綜上,在血液病臨床診療過程中,細胞形態學與骨髓活檢聯合基因檢測,優于單細胞形態學檢查,值得推廣。

