粘連性腸梗阻手術患者護理干預效果分析
張玲 童梅 江麗

【摘要】 目的:研究粘連性腸梗阻手術患者實施綜合性護理干預的效果。方法:將2016年8月-2018年3月于筆者所在醫院開展手術治療的粘連性腸梗阻患者94例設為研究對象,經過電腦隨機法分為觀察組(47例)和對照組(47例)。對照組患者按照常規模式實施護理,觀察組患者則在對照組基礎上接受綜合性護理。分析兩種護理模式的效果差異。結果:在術后腸道功能恢復時間、下床時間及住院時間等康復指標方面,觀察組明顯優于對照組(P<0.05);而在術后并發癥發生情況方面,觀察組并發癥發生率明顯較對照組低(P<0.05);在治療總有效率方面,觀察組顯著高于對照組(P<0.05)。結論:臨床上針對粘連性腸梗阻手術患者開展綜合性護理模式效果良好,可減少術后并發癥的發生,提升護理效果,促進患者康復,改善預后,具有較高的臨床推廣價值。
【關鍵詞】 手術; 粘連性腸梗阻; 并發癥; 綜合護理; 效果
doi:10.14033/j.cnki.cfmr.2019.12.052 文獻標識碼 B 文章編號 1674-6805(2019)12-0-02
由于患者腹腔內部腸管受到粘連帶壓迫,或由于患者出現腸或其他組織架構粘連,逐漸發展為腸管成角,從而造成了粘連性腸梗阻[1]。粘連性腸梗阻有著發展快、發病快、致死率極高的特點,是進行腹部手術后容易出現的并發癥,且臨床癥狀變化多端,難以對再次手術的指征進行把握。因此,為了使患者早日康復,除了基本必要治療,還要對患者進行有效的護理干預措施,防止患者產生短腸綜合征和腸瘺及腹腔感染等[2]。本文針對粘連性腸梗阻手術患者護理干預效果進行探討,研究對象選為筆者所在醫院收治的粘連性腸梗阻患者,具體研究報道如下。
1 資料與方法
1.1 一般資料
將2016年8月-2018年3月于筆者所在醫院開展手術治療的粘連性腸梗阻患者94例設為研究對象,納入標準:患者均存在有明顯的腹脹不適以及腹部膨隆情況,腸部常伴有明顯的鳴音,長時間內肛門未發生排便排氣現象,使用X線檢查表明患者腹部小腸部位均存在有液氣平面情況。經過電腦隨機法分為觀察組(47例)和對照組(47例)。對照組中男25例,女22例,
年齡29~55歲,平均(37.56±2.65)歲;病程10~25 d,平均(16.54±2.35)d;其中不完全腸梗阻20例,完全腸梗阻27例。觀察組男26例,女21例,年齡28~53歲,平均(36.73±2.53)歲;
病程11~25 d,平均(17.78±2.98) d,其中不完全腸梗阻23例,完全腸梗阻25例。兩組患者性別、年齡及疾病類型等比較,差異均無統計學意義(P>0.05),有可比性。所有患者均自愿參加本次試驗調查,且簽署知情同意書。本研究經過醫院倫理委員會審核批準。
1.2 方法
對照組患者進行常規護理,即胃腸減壓、禁食,即酸堿失衡和水電解質紊亂的糾正。手術開始前階段護理人員便要做好針對患者生命指標變化監控工作,及時指導患者禁食禁水,開展皮試,在完成手術后對患者康復狀況進行觀察[3]。
觀察組在常規護理基礎上進行綜合護理:(1)主動積極地在手術開展前階段與患者交流溝通,鼓勵患者自主行走、變更體位等;耐心為患者進行粘連性腸梗阻相關知識的講解。(2)術后2.5 h內,對患者心理活動進行掌握,為患者說明手術情況,針對其進行心理督導,使患者內心恐懼、焦慮、緊張的負面情緒獲得緩解。(3)在術后患者開始蘇醒且麻醉效果消退之后,觀察患者沒有出現心悸、惡心或暈眩等不良反應,則鼓勵患者起身進行大約12 min的活動[4]。當觀察到康復情況良好且各項生命體征表現平穩,則護士可以輔助患者對體位進行提縱橫,替換為坐起姿勢,將雙臂垂于病床旁。(4)在患者安置了引流管在腹腔內的情況下,則囑咐家屬在患者起身進行活動前,固定引流管在衣服上,防止出現逆流現象,保持引流管暢通[5]。(5)患者術后要進行腸外營養補給,而禁止食用食物,待患者的腸胃功能得到一定恢復后,患者可以食用流質食物,若患者在4 d后沒有出現不良反應,則可食用半流質食物,1周后患者可食用軟質食物,患者要少吃多餐,且主要食用便于消化的清淡食物。(6)應避免患者術后出現脫水,為患者進行碳酸氫鈉的靜脈注射,并進行適當的鉀的補充[6]。(7)如果患者病情嚴重,要對患者體內水、電解質不平衡等問題做出改善,進行輸血措施。(8)出院后,囑咐患者進行規律的運動及措施,根據醫囑定量定點用藥,不可擅自停藥換藥。(9)告知患者禁止吸煙喝酒,并定期復查[7]。
1.3 觀察指標及評價標準
療效評定標準為:治療后1 d內,完全沒有臨床癥狀,術后未反復發作者,且解除內粘連性腸梗阻則為痊愈;治療后1~2 d內,氣液平得到減緩,臨床癥狀有一定改善則為有效;治療后3 d,臨床癥狀毫無改善則為無效[8]。總有效率=(痊愈+有效)/總例數×100%。
對兩組患者的下床時間、術后并發癥(腸瘺、腹腔感染和短腸綜合征)發生情況、腸道功能恢復時間、住院時間、護理總有效率開展評估。
1.4 統計學處理
本研究數據采用SPSS 18.0統計學軟件進行分析和處理,腸道功能恢復時間、下床時間及住院時間等相關計量資料以(x±s)表示,采用t檢驗,護理有效率等計數資料以率(%)表示,采用字2檢驗,P<0.05為差異有統計學意義。
2 結果
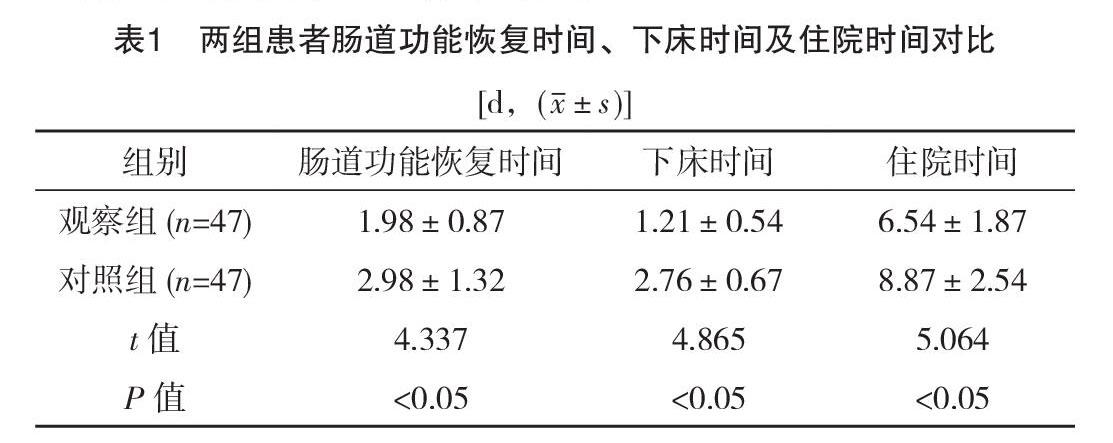
2.1 兩組患者腸道功能恢復時間、下床時間及住院時間對比
觀察組患者的腸道功能恢復時間、下床時間及住院時間均顯著短于對照組(P<0.05),見表1。
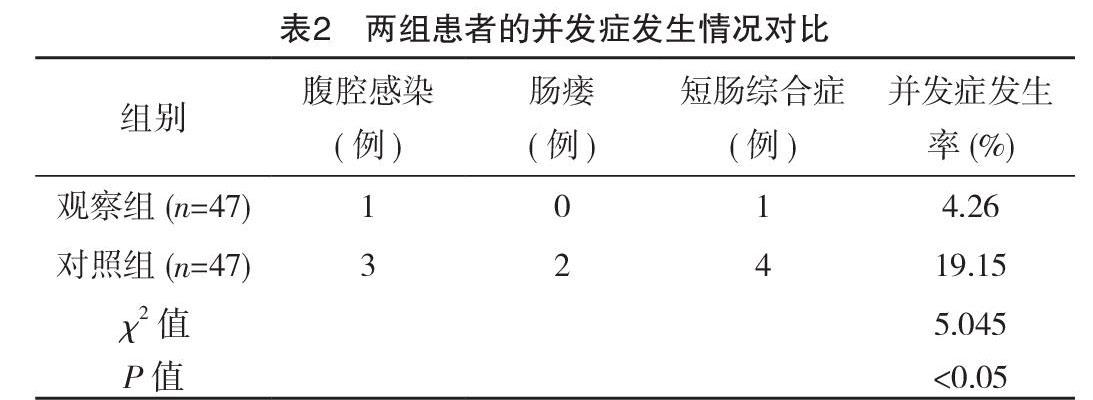
2.2 兩組患者的并發癥發生情況對比
觀察組患者的并發癥發生率明顯低于對照組(P<0.05),見表2。

