鼻內鏡下低溫等離子射頻消融術治療兒童OSAHS的價值探討
李柏滋 吳樹濃 盧堅 黃紀逸 何婷婷 鄒建華 林宗懿

【摘要】目的 觀察鼻內鏡下低溫等離子射頻消融術治療兒童OSAHS的臨床效果。方法 選擇80例OSAHS患兒,按入院時間順序編號,奇數號為觀察組、偶數號為對照組,每組各40例,對照組予傳統(tǒng)扁桃體剝離術與鼻內鏡下腺樣體切除術,觀察組實施鼻內鏡下低溫等離子射頻消融術。觀察2組患兒手術時間、術中出血量、偽膜脫落時間及術后24、48、72 h 疼痛視覺模擬量表(VAS)評分,對比手術前后通氣功能指標變化,包括氧減飽和指數(ODI)、呼吸紊亂指數(AHI)、最長呼吸暫停時間(LAT)、最低夜間血氧飽和度(LSaO2)、血氧飽和度 < 90%時間所占睡眠時間百分比(SLT90%),并比較2組患兒術后出血發(fā)生率。結果 與對照組比較,觀察組手術時間較短、術中出血量較少(P均< 0.05),2組偽膜脫落時間比較差異無統(tǒng)計學意義(P > 0.05)。2組患兒術后VAS評分均隨時間延長而降低(P均< 0.017),其中觀察組的術后24、48、72 h VAS評分均低于對照組(P均< 0.05)。術后2組患兒的ODI、AHI、LAT、SLT90%均低于術前(P均 < 0.05)、LSaO2高于術前(P < 0.05);術后觀察組患兒的ODI、AHI、LAT、SLT90%均低于對照組,LSaO2高于對照組(P均< 0.05)。2組患兒術后出血發(fā)生率比較差異無統(tǒng)計學意義(P > 0.05)。結論 鼻內鏡下低溫等離子射頻消融術治療兒童OSAHS臨床療效良好,能有效縮短手術時間,減少術中出血,緩解術后疼痛,改善患兒通氣功能。
【關鍵詞】鼻內鏡;低溫等離子射頻消融術;阻塞性睡眠呼吸暫停綜合征
【Abstract】Objective To observe the clinical efficacy of low-temperature plasma radiofrequency ablation under nasal endoscope in the treatment of children with obstructive sleep apnea-hypopnea syndrome (OSAHS).? Methods Eighty children with OSAHS were selected and assigned into the observation (odd admission number, n=40) and control groups (even admission number, n=40). In the control group, traditional tonsillectomy combined with nasal endoscopic adenoidectomy was performed, and low-temperature plasma radiofrequency ablation under nasal endoscope was conducted in the observation group. The operation time, intraoperative blood loss, time of pseudomembranous detachment and visual analogue scale (VAS) scores at postoperative 24-, 48- and 72-h were observed in two groups. The changes in the ventilation function parameters were statistically compared before and after surgery including oxygen desaturation index (ODI), respiratory disturbance index (AHI), the longest apnea time (LAT), the lowest oxygen saturation at night (LSaO2<90%), the percentage of oxygen saturation time in sleep time (SLT90%). The incidence of postoperative bleeding was compared between two groups.? Results Compared with the control group, the operation time was significantly shorter and the intraoperative blood loss was considerably less in the observation group (both P< 0.05). The time of pseudomembranous detachment did not significantly differ between two groups (P > 0.05). The VAS scores were significantly decreased over time in two groups (both P < 0.017). The VAS scores at postoperative 24-, 48- and 72-h in the observation group were significantly lower compared with those in the control group (all P < 0.05). In both groups, the ODI, AHI, LAT and SLT90% were significantly declined, whereas the LSaO2 was considerably elevated after surgery (all P < 0.05). Postoperatively, the ODI, AHI, LAT and SLT90% in the observation group were considerably lower, whereas the LSaO2 was significantly higher than those in the control group (all P < 0.05). The incidence of postoperative blood loss did not significantly differ between two groups (P > 0.05).? Conclusions Nasal endoscopic low-temperature plasma radiofrequency ablation is an efficacious treatment of pediatric OSAHS, which can effectively shorten the operation time, reduce intraoperative bleeding, relieve postoperative pain and improve the ventilation function of the OSAHS children.
【Key words】Nasal endoscopy;Low-temperature plasma radiofrequency ablation;Obstructive sleep apnea-hypopnea syndrome
兒童OSAHS主要是指在睡眠過程中上呼吸道機械性梗阻所致反復呼吸暫停,伴打鼾、睡眠不足,可引起高碳酸血癥、低氧血癥等并發(fā)癥[1]。兒童OSAHS與腺樣體肥大、扁桃體肥大、肥胖、舌扁桃體增生、鼻中隔偏曲、下鼻甲肥大等因素密切相關[2]。對保守治療無效的兒童OSAHS,多采用手術治療,常見術式有扁桃體剝離術、腺樣體刮除術、鼻內鏡下低溫等離子射頻消融術,前兩者由于對手術設備、條件的要求較低,易推廣,但手術創(chuàng)傷較大,會誘發(fā)周圍正常組織損傷,術后疼痛不適感較強;后者屬于微創(chuàng)手術,術野清晰,可精準切除病變組織,有報道稱其在兒童OSAHS治療中起著重要的作用,但目前有關其與傳統(tǒng)扁桃體剝離術和鼻內鏡下腺樣體切除術對兒童OSAHS療效比較的研究較少[3-4]。為此,本文納入80例鼾癥患兒,開展前瞻性研究,旨在深入探討鼻內鏡下低溫等離子射頻消融術治療兒童鼾癥的臨床效果,現報告如下。
對象與方法
一、研究對象
2015年9月至2017年9月在我院就診的80例OSAHS患兒,按入院時間順序編號,奇數號為觀察組,偶數號為對照組,每組各40例。觀察組男24例、女16例,年齡8.0 ~ 13.5歲、中位年齡11.6歲,單純扁桃體肥大10例、單純腺樣體肥大9例、扁桃體合并腺樣體肥大21例,扁桃體雙側Ⅱ度肥大10例、一側Ⅱ度肥大及一側Ⅲ度肥大4例、雙側Ⅲ度肥大17例。 對照組男22例、女18例,年齡8.0 ~ 13.6歲、中位年齡11.6歲,單純扁桃體肥大9例、單純腺樣體肥大12例、扁桃體合并腺樣體肥大19例,扁桃體雙側Ⅱ度肥大7例、一側Ⅱ度肥大及一側Ⅲ度肥大3例、雙側Ⅲ度肥大18例。2組患兒的腺樣體堵塞后鼻孔均超過2/3。本研究獲我院醫(yī)學倫理委員會批準,2組患兒的性別、年齡、疾病類型等一般資料比較差異均無統(tǒng)計學意義(P均> 0.05)。
二、病例納入與排除標準
1. 納入標準
患兒年齡≥3歲,為首次發(fā)病,結合睡眠呼吸監(jiān)測、MRI、CT、電子鼻咽喉鏡等檢查確診為OSAHS[5]。患者監(jiān)護人均對本研究知情且簽署知情同意書。
2. 排除標準
合并嚴重心、腦、肝、腎、造血系統(tǒng)等原發(fā)性疾病者,因肥胖、喉部、鼻息肉、氣管疾病等因素所致呼吸不暢者,支氣管哮喘急性發(fā)作期或近期存在急性呼吸道感染者,顱面部、小頜等先天性畸形者,合并認知功能障礙、精神疾病者,依從性差者。
三、方 法
1. 鼻內鏡下低溫等離子射頻消融術
觀察組患兒經口氣管插管全身麻醉,取平臥位,常規(guī)消毒鋪巾后采用Davis開口器行撐開固定,使口咽充分暴露、雙側扁桃體充分顯露。采用Coblator ENTec射頻儀(美國Arthro Care公司,工作頻率100 kHz),借助Evac 70°刀頭,調節(jié)能量至合適檔位(切割時8檔,止血時4檔),自內牽拉扁桃體,由扁桃體上極開始,緊貼扁桃體被膜,刀頭斜方位面對扁桃體側,將雙側扁桃體完整切除,同步采用等離子刀止血,術中注意保護扁桃體前后弓,防止損傷頸部大血管。在處理扁桃體下極時先利用等離子刀頭止血功能(4檔)燒灼,再予切割。然后行腺樣體低溫等離子消融,采用細軟導尿管通過鼻腔穿入至口腔拉出,將軟腭稍微系緊,待鼻咽部充分暴露后經鼻腔放置0°或30°鼻竇內窺鏡(直徑為4 mm),直視鼻咽部,采用Evac 70 °刀頭經口咽達鼻咽部,對肥大腺樣體行自下而上、自外而內消融,用吸引器吸除消融后組織,溫度控制在40 ~ 70℃。術中注意避免與正常組織接觸,向前消融直至鼻中隔后緣,兩側預防傷及咽鼓管圓枕,避免自后消融引起椎前筋膜過深損傷,導致術后出現頸部疼痛、頸部僵直或椎前感染,消融時予以止血,直至腺樣體完全切除后沖洗口腔、鼻腔,吸引并清理術腔,進一步檢查有無出血,術畢。術后常規(guī)靜脈滴注抗生素抗感染,患兒完全清醒后拔管,采用康復新液漱口,禁食、禁水,平臥維持6 h,予中流量吸氧,強化心電監(jiān)護。術后6 h可予以冷流質飲食,3 ~ 7 d進流質食物,7 ~ 14 d予以軟食,14 d后可正常飲食。術后疼痛明顯者行乙酰氨基酚栓劑塞肛處理。
2. 傳統(tǒng)扁桃體剝離術與鼻內鏡下腺樣體切除術
對照組患兒在全身麻醉后予開口器置入口腔,扁桃體充分顯露后采用彎刀自扁桃體上極方位開始,逐漸向下沿扁桃體外側將舌腭弓游離緣、咽腭弓部分黏膜切開,借助剝離子將扁桃體包膜分開,自上至下游離扁桃體,然后用圈套器將扁桃體根部絞斷,行棉球壓迫、雙極電凝止血處理,使用30 °鼻內鏡檢查腺樣體肥大情況,在鼻內鏡直視下應用鼻竇吸切器行腺樣體切除術,吸除鼻咽部分泌物,借助吸割器切除肥大之腺樣體。將與圓枕相連的腺樣體組織順著枕內側方位予以切除,充分暴露圓枕后,徹底切除后鼻孔部位阻塞腺樣體,自口腔送入紗條,行鼻咽部壓迫止血,術后處理與觀察組一致。
三、觀察內容
包括:①手術基本情況,記錄2組患兒的手術時間、術中出血量、偽膜脫落時間,采用疼痛視覺模擬量表(VAS)評估2組術后24、48、72 h疼痛程度,術中根據吸引器內除鹽水外吸收的血液與術中應用標準紗布全部吸滿血液估算術中出血量,每塊紗布按可吸收血液為5 ml計算。②通氣功能指標,應用美國Embla 多導睡眠監(jiān)測儀 F505010-CU-0200,于術前、術后6個月行通氣功能監(jiān)測,觀察氧減飽和指數(ODI)、呼吸紊亂指數(AHI)、最長呼吸暫停時間(LAT)、最低夜間血氧飽和度(LSaO2)、血氧飽和度 < 90%時間所占睡眠時間百分比(SLT90%)變化。③出血并發(fā)癥,觀察2組術后出血并發(fā)癥發(fā)生狀況。
四、統(tǒng)計學處理
采用SPSS 19.0處理數據。計數資料用百分率表示,組間對比行χ2檢驗或Fisher確切概率法;計量資料以表示,組間對比行獨立樣本t檢驗,組內治療前后對比采用配對t檢驗,多個觀察時點數據比較先采用重復測量方差分析,因時間因素與處理因素存在交互效應,故對每個時點組間對比或組內2個時點對比采用t檢驗。P < 0.05為差異有統(tǒng)計學意義,組內多個時點兩兩比較采用Bonferroni法校正,即P < 0.05/3=0.017為差異有統(tǒng)計學意義。
結果
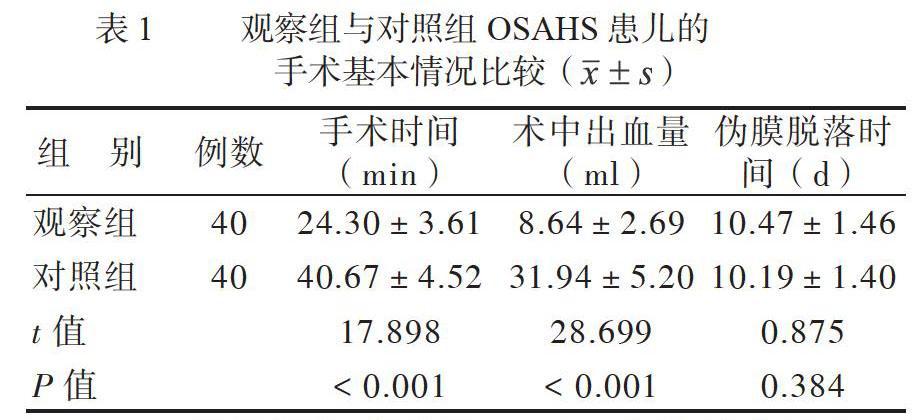
一、觀察組與對照組OSAHS患兒的手術基本情況比較
2組患兒均順利完成手術。與對照組比較,觀察組手術時間較短、術中出血量較少(P均< 0.05),2組偽膜脫落時間比較差異無統(tǒng)計學意義(P > 0.05),見表1。
二、 觀察組與對照組OSAHS患兒的術后VAS評分比較
2組患兒術后VAS評分均隨時間延長而降低(P均< 0.017),其中觀察組術后24、48、72 h的VAS評分均低于對照組(P均< 0.05),見表2。
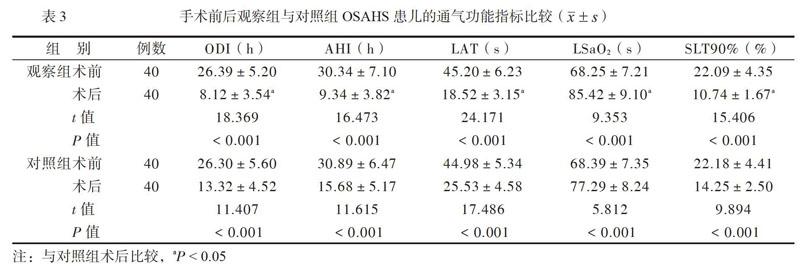
三、手術前后觀察組與對照組OSAHS患兒的通氣功能比較
術前2組患兒通氣功能比較差異無統(tǒng)計學意義(P均 > 0.05)。術后2組患兒的ODI、AHI、LAT、SLT90%均低于術前(P均 < 0.05)、LSaO2高于術前(P < 0.05);術后觀察組患兒的ODI、AHI、LAT、SLT90%均低于對照組(P均< 0.05),LSaO2高于對照組(P < 0.05),見表3。
四、觀察組與對照組OSAHS患兒的術后出血發(fā)生率比較
80例患兒術后一般情況良好,夜間睡眠良好,鼾聲當晚明顯減輕或消失。術后次日,觀察組、對照組各1例患兒發(fā)生出血,經檢查發(fā)現出血點處于扁桃體上極隱窩內,通過咽腔1%丁卡因噴霧麻醉后行雙極電凝止血處理后治愈;術后第6 d,觀察組1例患兒繼發(fā)出血,對照組3例患兒繼發(fā)出血,均為扁桃體下極偽膜脫落后小動脈出血,予全身麻醉插管下雙極電凝止血后治愈。觀察組出血發(fā)生率為5%(2/40),對照組為10%(4/40),組間比較差異無統(tǒng)計學意義(P=0.675)。
討論
腺樣體、扁桃體切除術被認為是兒童OSAHS的有效治療手段,但目前臨床上對于該手術指征尚未形成統(tǒng)一認識,有報道稱若患兒存在腺樣體肥大,引起睡眠呼吸暫停、阻塞氣道,或兒童出現繼發(fā)性分泌性中耳炎、反復耳部感染,經抗生素維持治療無效,扁桃體炎等癥狀反復發(fā)作,則可予以腺樣體、扁桃體切除術[7]。低溫等離子消融術作為一種新型手術切割方式,止血、消融等效果頗佳,主要采用雙極射頻所形成的能量刺激刀頭與組織中的電解液,構成離子蒸汽層,導致目標組織細胞逐漸解體(以分子為單位),引起局部組織凝固性壞死、脫落,最終形成瘢痕,實現減少組織體積或切割效果,并可借助熱效應達到止血目的[8]。
本研究顯示,觀察組手術時間短于對照組、術中出血量少于對照組,術后24、48、72 h的VAS評分均低于對照組,表明鼻內鏡下低溫等離子射頻消融術治療兒童OSAHS能有效縮短手術時間、減少術中出血、緩解術后疼痛,改善患兒通氣功能。究其原因,鼻內鏡下低溫等離子射頻消融術角度多樣,視野清晰,定位精準,可在近距離直視下精準切除腺樣體、扁桃體,避免損傷咽側壁、下鼻甲等周圍臨近組織,降低術后鼻咽狹窄、中耳炎等并發(fā)癥發(fā)生率[9]。有報道顯示,等離子體的溫度控制在40 ~ 70℃,能有效改善周圍正常組織熱損傷,切割精準度高,基于鼻內鏡輔助下能進一步減小或規(guī)避手術創(chuàng)傷,緩解創(chuàng)傷所致術后疼痛[10]。另有報道顯示,經口進路鼻內鏡下低溫等離子射頻消融術較經鼻進路手術的操作空間更大,能有效避免損傷鼻腔黏膜及結構,預防術后鼻腔粘連等并發(fā)癥,且無咽腔熱損傷,能有效減輕術后疼痛程度[11]。此外,本研究發(fā)現觀察組偽膜脫落時間與對照組相近,可能是等離子體的工作溫度雖達40 ~ 70℃,但仍較體溫高,會引起部分膠原變性,最終形成薄層將扁桃體窩覆蓋,構成保護層,一定程度上會延遲炎性細胞浸潤與纖維組織形成,導致創(chuàng)面恢復較為緩慢[12-13]。鼻內鏡下低溫等離子射頻消融術屬于一種微創(chuàng)手術,扁桃體切除借助等離子切除方式,出血少、速度快,而行腺樣體黏膜下等離子射頻消融,能實現腺樣體減容,減輕對其表面黏膜的破壞,留取了其大部分功能,其中包括清潔、分泌等,鼻咽部瘢痕更小[14]。
本研究中,觀察組在術后的ODI、AHI、LAT、SLT 90%均低于術前及對照組,LSaO2明顯高于術前及對照組,多因鼻內鏡下低溫等離子射頻消融術能完整切除腺樣體組織,消除或緩解因通氣不足所致夜間睡眠時低氧血癥,促使呼吸暫停時間縮短,恢復呼吸正常節(jié)律,促使氣道正常通氣功能得到有效恢復。既往有報道指,患兒若長期存在腺樣體肥大,會導致慢性缺氧狀態(tài),即LAT水平升高、LSaO2下降,對患兒正常生長發(fā)育極為不利[15]。龔繼濤等[16]對112例OSAHS患兒進行研究,發(fā)現實施鼻內鏡引導下低溫等離子射頻消融腺樣體切除術可改善患兒通氣功能,這與本研究結論一致。傳統(tǒng)扁桃體剝離術中出血控制難度較大,出血量較多,容易過多切除腺樣體,創(chuàng)傷性大,易損傷病灶附近正常組織,不利于術后鼻腔通氣恢復。鼻內鏡下低溫等離子射頻消融術更為微創(chuàng),采用等離子切除方式行扁桃體切除,出血少;采用腺樣體黏膜下等離子射頻消融,可實現腺樣體減容,減少對其表面黏膜的破壞,保留其清潔、分泌、保持濕潤等功能,改善鼻腔通氣。本研究還顯示,2組術后出血發(fā)生率相近,可能是由于本研究選取樣本量少所致。楊飛等[17]也報道鼻內鏡下低溫等離子射頻消融術治療兒童鼾癥安全性高,這是由于鼻內鏡下低溫等離子射頻消融術操作精準,能將扁桃體和腺樣體徹底切除,減少對周圍組織的損傷。在處理扁桃體下極時,先利用等離子刀頭止血功能(4檔)燒灼,再予切割,有助于減少下極出血風險;術中使用Evac70°刀頭,切割及消融功率設為8檔,止血時設為4檔,切割及消融效果頗佳,而4 ~ 15 s作用時間引起的損傷相對較輕微,出血少,且患兒耐受性高,有效彌補了傳統(tǒng)術式的不足。
綜上所述,鼻內鏡下低溫等離子射頻消融術治療兒童OSAHS臨床療效良好。本研究樣本量有限,可能存在抽樣誤差,再加上術后觀察時間較短,遠期療效尚未明確,故今后將進一步擴大樣本量,延長觀察時間,開展深入研究。
參 考 文 獻
[1] Boudewyns A, Van de Heyning P, Verhulst S. Central apneas in children with obstructive sleep apnea syndrome: prevalence and effect of upper airway surgery. Sleep Med,2016,25:93-97.
[2] 盧俊, 王繼華, 肖旭平. 兒童阻塞性睡眠呼吸暫停低通氣綜合征合并上氣道咳嗽綜合征的診斷與治療. 國際耳鼻咽喉頭頸外科雜志, 2016, 40(5):277-281.
[3] Günbey E, Karabulut I, Karabulut H, Zaim M. Impact of multilevel surgical treatment on mean platelet volume in patients with obstructive sleep apnea syndrome. J Craniofac Surg,2015,26(4):1287-1289.
[4] 姜麗, 李玉茹. 低溫等離子扁桃體部分消融術在治療兒童阻塞性睡眠呼吸暫停綜合征中的應用. 哈爾濱醫(yī)科大學學報, 2017, 51(4):369-371.
[5] 江載芳. 實用兒童呼吸病學. 北京:人民衛(wèi)生出版社, 2010:188.
[6] 嚴廣斌. 視覺模擬評分法. 中華關節(jié)外科雜志:電子版, 2014, 8(2):34.
[7] Wee JH, Tan K, Lee WH, Rhee CS, Kim JW. Evaluation of coblation lingual tonsil removal technique for obstructive sleep apnea in Asians: preliminary results of surgical morbidity and prognosticators. Eur Arch Otorhinolaryngol,2015,272(9):2327-2333.
[8] 向淑芳,鄭艷,司峰志,王春利,周旭. 低溫等離子消融術與常規(guī)剝離術在扁桃體切除術中療效的Meta分析. 疑難病雜志, 2015, 14(3):291-295.
[9] 陳軍, 李華超. 鼻內窺鏡下低溫等離子射頻術與腺樣體刮除術聯合扁桃體剝離術治療兒童鼾癥的比較研究. 中國內鏡雜志, 2015, 21(12):1295-1297.
[10] 李琰,孫昌志,周麗楓,曾清香.兒童腺樣體肥大的術式探討. 新醫(yī)學, 2016, 47(6):397-399.
[11] Passali D, Spinosi MC, Passali FM. Ear nose and throat (ENT) aspects of obstructive sleep apnea syndrome (OSAS) diagnosis and therapy. Med Lav,2017,108(4):288-292.
[12] Aynac? E, Karaman M, Ker?in B, F?nd?k MO.Comparison of radiofrequency and transoral robotic surgery in obstructive sleep apnea syndrome treatment. Acta Otolaryngol, 2018, 138(5):502-506.
[13] Amali A, Motiee-Langroudi M, Saedi B, Rahavi-Ezabadi S, Karimian A, Amirzargar B. A comparison of uvulopalatopharyngoplasty and modified radiofrequency tissue ablation in mild to moderate obstructive sleep apnea: a randomized clinical trial. J Clin Sleep Med,2017,13(9):1089-1096.
[14] 夏洪偉. 鼻鏡下低溫等離子射頻消融術對兒童鼾癥患者應激反應及通氣功能的影響. 中國實用醫(yī)刊, 2017, 44(19):19-22.
[15] Rosen CL.Clinical features of obstructive sleep apnea hypoventilation syndrome in otherwise healthy children. Pediatr Pulmonol,1999,27(6):403-409.
[16] 龔繼濤, 張宣. 鼻內鏡聯合低溫等離子射頻消融腺樣體切除術在鼾癥患兒中的應用. 陜西醫(yī)學雜志, 2017, 46(12):1753-1755.
[17] 楊飛,陳發(fā)勝,周意.低溫等離子消融術在兒童鼾癥手術中的應用.中國中西醫(yī)結合耳鼻咽喉科雜志, 2014, 22(6):440-442.
(收稿日期:2018-09-26)
(本文編輯:林燕薇)

