羥考酮和帕瑞昔布鈉預防瑞芬太尼復合麻醉術后疼痛的效果觀察
汪飛燕 張衛花 邵雪泉* 王君 徐朝斌
瑞芬太尼是u阿片受體激動劑,起效快、半衰期短、無蓄積,但研究發現瑞芬太尼可誘發術后痛覺過敏,且發生率明顯高于其他阿片類藥物[1],影響其預后。羥考酮是一種u、k雙重受體激動阿片類藥物,起效快,作用時間長,臨床研究發現羥考酮注射液可以安全的減輕全身麻醉蘇醒期躁動,鎮痛作用強,不良反應少[2-3]。帕瑞昔布鈉主要是環氧化酶-2(COX-2)特異性抑制藥物,因其較少的不良反應而經常與其他鎮痛藥物聯合應用于術后疼痛感治療。這不僅能有效地提高鎮痛效果,顯著減少嗎啡等麻醉性鎮痛藥物的用量,且能減少阿片類藥物的不良反應。本研究旨在觀察二者對瑞芬太尼引起的痛覺過敏的預防作用,并比較二者對于術后并發癥發病率的影響。
1 資料與方法
1.1 一般資料 選擇2016年2月至2018年2月在本院行婦科腹腔鏡手術90例。入選標準:ASAI或Ⅱ級,年齡31~68歲,體重47~76kg。排除標準:患有嚴重心腦血管疾病、肝腎功能不全、神經系統疾病、麻醉鎮痛藥物及酗酒患者。采用隨機數字表法將其分為三組:對照組(C組)、羥考酮組(Q組)和帕瑞昔布鈉組(P組),每組各30例。本研究經衢州市柯城區人民醫院倫理委員會審核同意,并與患者及家屬簽署知情同意書。三組患者年齡、身高、體重、ASA分級、手術時間和瑞芬太尼輸注時間比較差異均無統計學意義(P>0.05),具有可比性。
1.2 麻醉方法 所有患者常規禁食禁飲,術前均不用藥。患者入手術室后常規監測血壓(BP)、心率(HR)、心電圖(ECG)、血氧飽和度(SpO2)和腦電雙頻指數(BIS)、建立上肢外周靜脈輸液通道。三組患者麻醉誘導:依次靜脈注射咪達唑侖0.02mg/kg、舒芬太尼0.3μg/kg、依托咪酯0.3mg/kg和羅庫溴胺0.6mg/kg,氣管插管成功后行機械通氣,吸入氧濃度80%,吸呼比1:2,潮氣量6~8ml/kg,通氣頻率12次/min,維持PETCO235~45mmHg(1mmHg=0.133kpa)。麻醉維持:靜脈輸注瑞芬太尼 0.2~0.3μg/(kg·min),復合吸入1.5%~2%的七氟烷,維持BIS值45~60,視術中情況間斷給予靜脈注射順式阿曲庫銨0.03mg/kg維持肌松。術中發生心動過緩(HR<50次/min)時,靜脈注射阿托品0.5mg;發生低血壓(SBP<90mmHg)時,靜脈注射去氧腎上腺素10μg。手術結束前30min停用順式阿曲庫銨,Q組靜脈注射羥考酮0.10mg/kg,P組靜脈注射帕瑞昔布鈉40mg(生理鹽水稀釋至5ml),C組則在相同時間點給予舒芬太尼10μg。手術結束時停用七氟烷和瑞芬太尼,給予托烷司瓊5mg,并用0.375%羅哌卡因行腹壁戳孔局部浸潤麻醉。術畢送至麻醉恢復室(PACU),待患者自主呼吸完全恢復符合拔管標準后拔管,PACU停留觀察≥30min。
1.3 術后鎮痛 三組患者送至PACU后接鎮痛泵行PCA,鎮痛方案:舒芬太尼100μg+托烷司瓊3mg,用生理鹽水稀釋至100ml,背景輸注速率2ml/h,PCA量0.5ml,鎖定時間15min,術后維持NRS評分≤4分。若在PACU期間NRS評分≥4分時,靜脈注射舒芬太尼5μg,間隔時間≥10min可重復一次。
1.4 觀察指標 記錄瑞芬太尼輸注時間和術畢停藥后蘇醒時間(停用所有藥物至呼之睜眼時間)、拔管時間(手術結束到氣管拔出時間);離開PACU時間。記錄蘇醒期躁動(EA)的發生例數,采用RS躁動評分(RS agitation score),≥1分均視為躁動發生(0分:基本無躁動;1分:輕度躁動,可聽從醫護人員的指令;2分:中度躁動,需醫護人員控制;3分:重度躁動,非常不合作,有危險性舉動,需多名醫護人員控制)。記錄拔管后Ramsay鎮靜評分(Ramsay評分法:1分:不安靜,煩躁;2分:安靜,合作;3分:嗜睡,但能聽從指令;4分:睡眠狀態但可喚醒;5分:對刺激反應遲鈍;6分:深睡狀態,不能喚醒)。分別記錄術后1、2、4、8、12、24h患者靜息時、活動時NRS評分及內臟痛NRS評分。疼痛評分采用NRS疼痛評分法,0分為無痛,1~3分為輕度疼痛,4~6分為中度疼痛,7~10分為重度疼痛;內臟痛是區別于一般軀體疼痛的胸腔或腹腔內臟器官來源的疼痛現象。因此患者腹腔內鈍性疼痛代表內臟痛。觀察并記錄術后48h惡心嘔吐、寒戰、呼吸抑制及術后疼痛需追加芬太尼的病例數。
1.5 統計學分析 采用SPSS 17.0 統計軟件。計量資料以(x±s)表示,組間比較采用雙因素重復測量的方差分析,組內比較采用單因素重復測量的方差分析;計數資料以n或%表示,組間比較采用χ2檢驗或Fisher檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 三組患者術后蘇醒時間、拔管時間、拔管后Ramsay評分、躁動發生率及離開PACU時間比較 見表1。

表1 三組患者術后蘇醒時間、拔管時間、拔管后Ramsay評分、躁動發生率及離開PACU時間比較(x±s)
2.2 三組患者不同時點NRS疼痛評分比較 見表2。
2.3 三組患者術后不良反應和芬太尼使用情況比較 見表3。
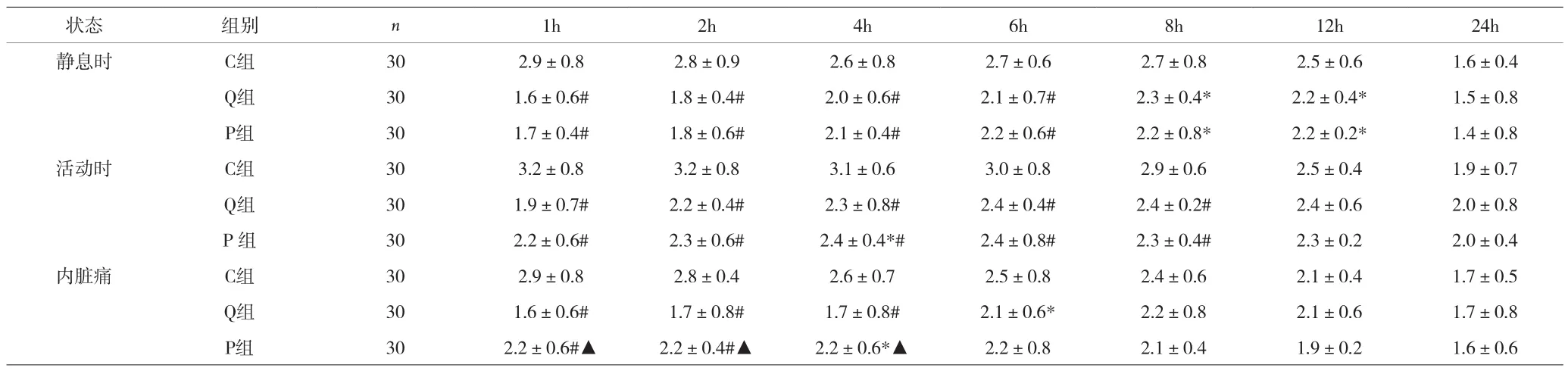
表2 三組患者不同時點NRS疼痛評分比較[min,(x±s)]
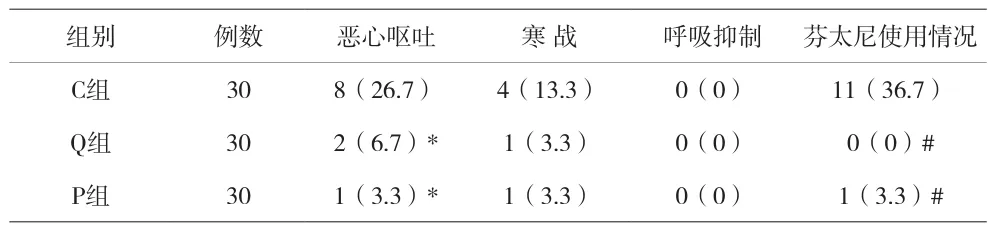
表3 三組患者術后不良反應和芬太尼使用情況比較[n(%)]
3 討論
研究表明,術中持續輸注瑞芬太尼0.1~0.5μg/(kg·min)1h即可誘發術后痛覺過敏,發生時間主要在術后24h內,且在術后2h內尤為明顯[4]。另有研究報道[5]雌激素可增強患者對疼痛刺激的敏感性。由于女性特殊的生理和心理特征,女性對疼痛的敏感性高于男性。因此,作者選擇全身麻醉婦科腹腔鏡手術患者,因為這類手術時間相對較長,一般需在1~3h內完成,手術創傷疼痛程度中等,適宜排除疼痛的性別差異,方便術后疼痛評估。
婦科腹腔鏡手術,其術后疼痛包括切口痛和內臟痛兩部分。由于術中持續大量使用瑞芬太尼,瑞芬太尼誘發痛覺超敏,術后疼痛會更加劇烈。因此,術后如何做好瑞芬太尼的鎮痛銜接顯得至關重要。羥考酮是u、k雙重阿片受體激動藥,近幾年在國內術后鎮痛應用廣泛。靜脈注射羥考酮2~3min起效,5min可以達峰值,半衰期為3.5h,藥物作用時間為4h,可緩解術后內臟痛和皮膚燒灼痛,使患者感覺更為舒適[6]。帕瑞昔布鈉是高選擇性環氧和酶-2(COX-2)抑制劑,可阻斷花生四烯酸合成前列腺素而發揮抗炎鎮痛作用,同時抑制外周和中樞COX-2的表達,抑制外周和中樞敏化,這種雙重鎮痛作用使鎮痛效果更為顯著。帕瑞昔布鈉起效快且鎮痛作用持久,7~13min出現鎮痛效果,于2h內達高峰,持續6h。帕瑞昔布鈉40mg靜脈滴注優于嗎啡4mg靜脈滴注[7]。本資料結果顯示,與C組比較,Q組和P組術后1、2、4、6、8h靜息時、活動時NRS評分及內臟痛NRS評分顯著降低,提示手術結束前30min預先靜脈給予羥考酮和帕瑞昔布鈉均能達到良好相同的術后鎮痛效果。但Q組術后1、2、4h內臟痛NRS評分明顯低于P組,表明羥考酮對緩解術后內臟痛效果更有優勢。
羥考酮與其他阿片類鎮痛藥物相似,單次靜脈使用劑量過大可引起呼吸抑制。有研究顯示,靜脈注射羥考酮0.1mg/kg時,患者用藥后5~10min呼吸抑制最明顯[8]。因此,本研究在手術結束前30min給予羥考酮,待手術結束時已達藥效高峰,且已度過呼吸抑制高峰期。結果顯示,手術結束前30min靜脈注射羥考酮0.1mg/kg,并不影響患者術畢蘇醒時間、拔管時間、離開PACU時間。研究結果還發現:預先靜脈給予羥考酮和帕瑞昔布鈉的兩組患者拔管后Ramsay鎮靜評分略有升高,這更有利于提高全身麻醉患者蘇醒期的舒適度。術后惡心嘔吐、躁動發生率和追加芬太尼鎮痛例數明顯減少,這與術畢停用瑞芬太尼之前給予鎮痛干預,有效減輕了患者術后疼痛有關。
綜上所述,手術結束前30min靜脈注射羥考酮和帕瑞昔布鈉能有效預防瑞芬太尼引起的痛覺過敏,并能提高鎮痛泵銜接術后鎮痛的效果,羥考酮緩解術后內臟痛效果更有優勢。

