短節段椎弓根螺釘固定聯合傷椎骨水泥灌注治療Kümmell病中期療效隨訪
藍芳 林偉龍 林勇
骨質疏松性椎體骨折后骨壞死(Kümmell病)是輕微創傷后逐漸出現椎體塌陷、后凸畸形加重,常表現為長期腰背痛,嚴重者可伴有神經損傷[1]。由于進行性后凸畸形甚至出現脊髓損傷,通常大多數學者提倡早期手術[2]。椎體成型術(PVP)可顯著改善Kümmell病患者的臨床癥狀[3]。但單純的PVP只能恢復傷椎前中柱高度,后柱結構力學支撐不足,術后傷椎高度繼續丟失可造成節段性不穩定[4]。短節段固定聯合傷椎骨水泥灌注,兼具良好的即刻鎮痛效果以及遠期穩定性重建特征,作者采用短節段椎弓根螺釘固定聯合傷椎骨水泥灌注治療臨床資料Kümmell病患者15例,取得滿意療效,現報道如下。
1 資料與方法
1.1 一般資料 2010年1月至2013年1月收治15例Kümmell病患者,其中男5例,女10例;年齡52~74歲,平均64.5歲。損傷節段:T11骨折2例,T12骨折5例,L1骨折 6例,L2骨折 2例。病程3~36個月,平均26.5個月。納入標準:(1)術前正側位X線片、CT檢查確定病變椎體內存在裂隙,MRI顯示相應椎體內水腫帶,符合Kümmell病的診斷標準[5]。(2)經保守治療,且病程>3個月。(3)Kümmell病位于單一椎體,臨椎無骨折。排除標準:(1)嚴重的心肺功能障礙患者;(2)有神經損傷者,需要減壓手術或者前后聯合手術;(3)排除脊柱轉移瘤、原發腫瘤導致的病理性骨折。
1.2 影像學檢查 所有患者均行X線片上可見椎體內透X線區,呈“裂隙征”改變,合并局部后凸畸形;CT檢查者可見椎體內空殼樣改變;所有骨壞死椎體在MRI的Tl加權像上呈低信號,MRI加權像及脂肪抑制序列像(STIR)呈界限清晰高信號區域。
1.3 手術方法 全身麻醉后患者取俯臥位,胸部、髂部墊枕,腹部懸空保持脊柱過伸,進行手法輔助復位[5],骨折復位情況通過C型臂X線機熒屏監測確認。體位復位后常規消毒鋪單,以傷椎為中心切開皮膚,沿多裂肌間隙鈍性分離,顯露傷椎上下椎體關節突關節,植入椎弓根螺釘,如體位復位不理想,可適度撐開復位。避開縱向連接桿,C型臂X線機熒屏監測引導下于傷椎椎弓根外側進入并保持較大的e角,向傷椎插入帶芯金屬套管,逐步將管道置入椎體的真空區域或裂隙填充區域,此時多有落空感,拔出管芯。在C型臂X線機熒屏監視下注射粘滯度增加呈面團狀的骨水泥。注射時注意壓力變化,監測骨水泥彌散情況,若發現滲漏立即停止。
1.4 術后處理 術后正規抗骨質疏松治療,患者術后1周內佩戴腰背支具下地負重。
1.5 觀察指標 觀察并記錄手術時間、術中出血量、手術并發癥;術前、術后1周、末次隨訪傷椎矢狀面Cobb角、Oswestry功能障礙指數(ODI)及視覺模擬量表(VAS)評分,隨訪期間觀察有無傷椎再骨折或鄰椎再骨折,有無內固定失效。
1.6 統計學分析 采用SPSS 11.0 統計軟件。計量資料以(x±s)表示,組間比較比較采用t檢驗。以P<0.05為差異有統計學意義。
2 結果
所有患者均獲隨訪,隨訪時間60~96個月,平均72.5個月。手術時間0.6~1.8h,平均1.2h,與術前比較,術后1周及末次隨訪的矢狀面Cobb角、ODI及VAS差異均有統計學意義(P<0.05);術后1周與末次隨訪時比較,Cobb角、ODI及VAS差異差異均無統計學意義(P>0.05)(見表1)。未發生骨水泥滲漏、臨椎骨折等并發癥,隨訪期間未發現椎弓根螺釘松動、斷裂,無需行再次翻修或取出內固定手術。見圖1、2。

表1 患者手術前后傷椎矢狀面Cobb、ODI及VAS比較(x±s)
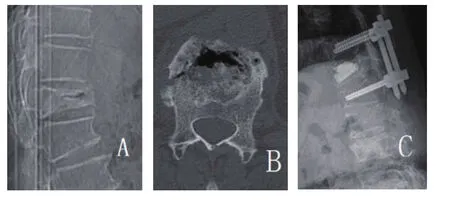
圖1 A:術前CT示椎體內空腔;B:術前CT示椎體內“裂隙征”存在;C:術后X線示椎體高度恢復,病椎骨水泥填充良好
3 討論
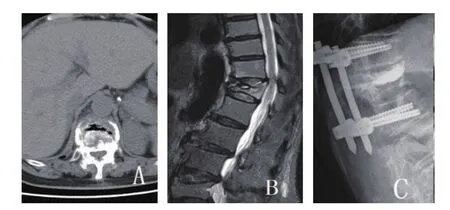
圖2 A:術前CT示示椎體內“裂隙征”存在;B:術前MRI示椎體內空腔;C:術后X線示椎體高度恢復,病椎骨水泥填充良好
Kümmell病難以自然愈合,對于出現后凸畸形、神經癥狀及非手術治療無效的腰痛患者,宜盡早手術干預,阻止椎體進一步塌陷和后凸畸形加重。對于骨質疏松椎體采用后路固定節段主張長節段固定來提高脊柱穩定性,但增加了手術創傷。后路椎弓根螺釘進行傷椎撐開復位后可在傷椎內形成“蛋殼”效應,如何填充空殼,獲得脊柱穩定性是手術的關鍵。以往學者以后凸成形術防止Kümmell后期的傷椎塌陷,但研究表明,單純后凸成形術無法獲得直接復位效果[6]。單純的PVP只能恢復傷椎前中柱高度,后柱結構力學支撐,脊柱仍不穩定。同時嚴重壓縮的椎體內骨水泥的彌散不充分,當患者負重時,未被粘合的骨折斷端和后方受損的結構仍可產生微動,從而遺留嚴重的慢性腰痛,甚至后凸畸形進行性加重。此時需要椎弓根螺釘提供堅強固定穩定三柱,并且在椎體填充自體骨、異體骨方式填充椎體空隙加強椎體強度,但因Kümmell病的存在椎體內缺血性壞死,傷椎內血供較差,若采用傷椎內植骨,后期易形成骨不連而導致手術失敗,同時植骨位置的不恰當反而會導致不良后果[7]。以往將椎體后壁骨折作為椎體成形相對禁忌證,然而文獻報道骨質疏松性或非骨質疏松性骨折并脊髓損傷患者,應用椎弓根螺釘短節段內固定結合骨水泥填充均未發現椎管內滲漏及神經損傷并發癥[8]。本資料中采用傷椎內骨水泥灌注,均無神經損傷,且增加了脊柱的長期穩定性,有效降低內固定的松動、斷裂,中期隨訪臨床療效滿意。
術中注意事項:(1)術中體位復位必不可少。本組病例中經體位復位后,均可一定程度上矯正后凸畸形。(2)患者體位復位椎弓根釘固定后,可采用分次骨水泥灌注技術,以降低滲漏情況風險。(3)椎體內裂隙上下兩面存在明顯的硬化帶。穿刺時常感覺阻力增大,當穿刺針尖到達“裂隙”內時,有“落空感”。正確位置是將穿刺針尖置于裂隙內。病變椎體內由裂隙的硬化帶形成較為封閉的空間,骨水泥局限在椎體“裂隙”空間內擴散,而難以向椎體其他部位擴散,因此水泥的異常滲漏均較治療骨質疏松性椎體骨折時發生率低。
綜上所述,短節段椎弓根螺釘固定聯合傷椎骨水泥灌注可有效重建椎體前中柱,并明顯改善患者的疼痛及功能狀況,防止術后手術節段后凸畸形加重,并且通過中期隨訪觀察該方法對維持傷椎高度效果滿意,是治療Kümmell病的有效方法。

