膀胱部分切除術與經尿道膀胱腫瘤電切術治療單發膀胱癌的療效對比分析
侯國良 胡 淵 羅 飛
廣東省佛山市第一人民醫院泌尿外科 528000
膀胱癌是泌尿外科臨床最常見的惡性腫瘤,其病發誘因復雜,認為和環境、吸煙、遺傳等因素相關,易引發患者出現上尿路阻塞、排尿困難和血尿等癥狀表現[1]。手術療法是目前臨床治療此疾病的常用手段,傳統以膀胱部分切除術的應用最為常見。雖然該術式的應用具有一定效果,但由于該疾病病情易復發,患者受手術反復操作影響,且創傷性大,能嚴重影響患者機體恢復[2]。伴隨近些年醫療技術水平的提升,經尿道膀胱腫瘤電切術逐漸應用廣泛,故本文以我院收治的單發膀胱癌者94例為觀察對象,分別開展經尿道膀胱腫瘤電切術和膀胱部分切除術治療,做歸納報告。
1 資料與方法
1.1 基線資料 選取2016年5月—2018年10月我院收治的94例單發膀胱癌患者為觀察對象,根據數字隨機法分為兩組:對比組47例,男28例,女19例;年齡53~78歲,平均年齡(65.4±2.2)歲;腫瘤分期:Ⅰ期27例,Ⅱ期20例。研究組47例,男26例,女21例;年齡54~79歲,平均年齡(66.3±2.3)歲;腫瘤分期:Ⅰ期25例,Ⅱ期22例。兩組患者的基線資料比較差異無統計學意義(P>0.05)。
1.2 納入與排除標準
1.2.1 納入標準:所選患者均經泌尿系彩超、盆腔CT及膀胱鏡檢查均已確診為膀胱癌;腫瘤局限于膀胱,無盆腔淋巴結轉移,無遠處轉移;無嚴重精神功能異常者。
1.2.2 排除標準:伴有凝血功能障礙、嚴重心肺功能不全等手術禁忌證;合并其他腫瘤;伴有嚴重泌尿系統或全身感染。
1.3 方法
1.3.1 對比組行膀胱部分切除術治療。以硬膜外麻醉,做一縱行且長度為10cm的切口于恥骨上方,并結合患者腫瘤實際情況開展不同措施。若患者腫瘤發生部位與膀胱頸相近,且腫瘤直徑未超過1.5cm并帶蒂,在切除腫瘤時需要連同腫瘤四周1.5cm左右部位全部切除,切除深度以達到淺肌層為最佳。若腫瘤直徑不低于1.5cm,在切除腫瘤時需要連同腫瘤四周2.0cm左右部位全部切除。若腫瘤部位與輸尿管口相近,可連同輸尿管開口一同切除,隨后對其采取輸尿管膀胱再植術,并留置雙J管,于術后1~3個月將雙J管拔除。術后留置導尿管,并結合患者具體情況確定拔尿管時間,最長時間也要<2周。術后,應用吡柔比星對患者常規膀胱灌注化療。
1.3.2 研究組行經尿道膀胱腫瘤電切術治療。以硬膜外麻醉,患者行截石位,在生理鹽水沖洗下,成功置入等離子雙極電切鏡后,對膀胱內部腫瘤形態、大小,以及輸尿管口和腫瘤位置情況進行觀察。在切除腫瘤時,應用環狀電極逐層切除腫瘤,保證瘤體與基底完全切除,并切除處理腫瘤周邊正常黏膜組織,黏膜切除范圍在2cm左右,切除直至淺肌層。若腫瘤發生部位與輸尿管口相近,可連同輸尿管口直接切除,并留置雙J管。針對術中的血塊和組織應用Elik沖洗器吸出,隨后留置導尿管,結合術后沖洗液顏色決定導尿管拔除時間。術后應用吡柔比星對患者常規膀胱灌注化療。
1.4 觀察指標 比較觀察兩組術中出血量和導尿管留置時間、手術時間和住院時間等圍術期指標情況以及炎癥因子指標、并發癥率及復發率情況。
1.5 統計學方法 對數據的處理應用SPSS23.0軟件,用t檢驗計量資料組間結果,用χ2檢驗計數資料組間結果。P<0.05時差異有統計學意義。
2 結果
2.1 圍術期各項指標 對比組的術中出血量和導尿管留置時間、手術時間和住院時間等圍術期各項指標情況均長于研究組(P<0.05),見表1。
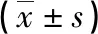
表1兩組圍術期各項指標對比
2.2 炎癥因子指標 術前,對比組的IL-10、TNF-α和IL-6等炎癥因子指標情況比較,差異無統計學意義(P>0.05);術后,對比組的IL-10水平情況明顯低于研究組,而TNF-α和IL-6水平均高于研究組(P<0.05),見表2。
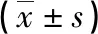
表2兩組炎癥因子指標對比
2.3 并發癥、復發率 對比組出現漏尿2例(4.26%),傷口感染3例(6.38%),術后出血3例(6.38%),并發癥率為17.02%(8/47);研究組出現膀胱痙攣1例(2.13%),膀胱出血1例(2.13%),并發癥率為4.26%(2/47);研究組并發癥率低于對比組(χ2=4.029,P=0.045)。研究組復發率為2.13%(1/47),對比組復發率為12.77%(6/47),研究組復發率低于對比組(χ2=3.859,P=0.049)。
3 討論
膀胱癌屬于臨床常見病,患病率高,雖然目前尚不明確發生原因,但認為其發生和不良生活習慣相關,如酗酒抽煙等。由于該疾病具有多灶性、復發率高等特點,能嚴重威脅患者健康,甚至還會對其預后產生影響。膀胱部分切除術是治療膀胱癌的傳統術式,通過結合病灶浸潤范圍及其大小,把腫瘤和周邊組織切除,從而能達到治療膀胱癌的目的[3-4]。但是,該術式的應用也有一定的弊端,如手術創傷大,而且術后易出現并發癥,影響患者術后恢復及預后[5-6]。伴隨近些年微創技術在醫學領域中的廣泛應用,經尿道膀胱腫瘤電切術式逐漸成為治療膀胱癌的主流術式,將其用于單發膀胱癌的治療,能取得較好的治療效果。經尿道膀胱腫瘤電切術經對電熱效應的利用,能有效減少患者術中出血量,且手術操作簡便,不易將脂肪層穿透,不會滲出或對鄰近組織帶來損害,能有效避免膀胱壁穿孔情況發生[7-8]。對單發膀胱癌者行經尿道膀胱腫瘤電切術式治療,其最大優勢是能快速氣化細胞,不但能形成氣化層,還能在氣化層以下形成凝固層,不但能對出血情況予以有效控制,而且還能使小血管和淋巴管閉塞,減少腫瘤細胞的轉移。而且,與膀胱部分切除術相比,經尿道膀胱腫瘤電切術的應用能減小對患者的創傷性,有效降低對患者整體內環境的影響。本文以我院收治的94例單發膀胱癌患者為觀察對象,經對上述闡述的歸納分析,并結合所得結果得出,實施經尿道膀胱腫瘤電切術治療單發膀胱癌,所取得的治療效果明顯高于行膀胱部分切除術治療的療效,能促進患者病情恢復,降低術后不適感,有較好的臨床應用價值。
總之,相比膀胱部分切除術,對單發膀胱癌者行經尿道膀胱腫瘤電切術治療,能有效縮短手術時間、住院時間,改善患者炎癥因子水平,降低并發癥率和復發率的發生,安全性高,加快患者機體恢復。

