重癥監護室老年患者下呼吸道感染多重耐藥肺炎克雷伯桿菌的危險因素及預后
向輝 馬衛星 張淑芳 繆志軍 曾燕萍 張根生 崔巍
(1浙江大學醫學院附屬第二醫院重癥醫學科,浙江 杭州 310009;2中國醫科大學紹興醫院重癥醫學科;3浙江大學醫學院附屬第二醫院心內科)
肺炎克雷伯桿菌(KPN)廣泛分布于各種環境,通常定植于人體皮膚、鼻咽部、腸道等部位,是醫院感染最常見的條件致病菌〔1〕。近30年來,多重耐藥(MDR)-KPN分離率逐年升高〔2〕,中國細菌耐藥監測顯示肺炎克雷伯菌中超廣譜β內酰胺酶(ESBLs) 陽性率為27.5%,對碳青霉烯類耐藥率在14.4%~15.8%,仍在持續上升〔3〕。重癥監護室(ICU)老年患者病情危重,常有多器官功能障礙,長期使用廣譜抗菌素,常需有創呼吸機通氣,故入住ICU是MDR-KPN感染的獨立危險因素〔4〕。MDR-KPN感染增加了患者的治療難度和病死率,已成為當前臨床抗感染治療的難題〔5〕。趙書平等〔6〕研究發現醫院臨床標本中79.3%的KPN來源于痰液,如何預防下呼吸道MDR-KPN感染,從而改善老年患者預后,顯得尤為重要。然而,目前國內外的研究主要集中在多部位KPN感染標本的分析上,而對單部位KPN感染的危險因素并未涉及,本研究擬探討ICU老年患者下呼吸道MDR-KPN感染的危險因素及其預后。
1 資料與方法
1.1研究對象 回顧性分析中國醫科大學紹興醫院2016年12月至2018年03月KPN致下呼吸道感染老年患者的痰培養結果及臨床資料,納入標準:①痰培養僅分離出KPN,并且達到成人下呼吸道感染診斷標準〔7〕;②在ICU住院治療且臨床資料完整。排除標準:①年齡<60歲;②痰培養分離出2種以上細菌;③合并其他部位感染;④腫瘤患者;⑤外傷患者;⑥臨床資料不完整。根據入選排除標準,共121例患者納入最終分析,其中男66例,女55例,平均年齡(71.07±6.20)歲。按照痰液細菌學培養藥敏結果分為MDR-KPN組69例和非MDR-KPN組52例。患者入ICU后按照《成人下呼吸道感染診治指南》〔7〕和《中國嚴重膿毒癥/膿毒性休克治療指南(2014)》〔8〕治療。本研究終點是ICU就診后30 d的死亡率,30 d前出院的采用電話隨訪。
1.2菌株鑒定及藥物敏感試驗 采用法國生物梅里埃公司的VITEK2 COMPACT全自動微生物鑒定系統進行細菌鑒定,藥敏結果參照美國臨床實驗室標準化研究所(CLSI)的標準〔9〕。
1.3臨床資料收集 臨床資料包括年齡、性別、基礎疾病史、入ICU時生命體征監測資料及實驗室檢查資料、痰培養細菌學檢查資料及藥敏實驗結果、入院前頭孢三代抗生素使用史及ICU治療期間碳青霉烯類抗生素使用情況、入ICU時急性生理學與慢性健康狀況評分(APACHE Ⅱ)及感染相關器官衰竭評分系統(SOFA)評分、既往30 d內ICU住院史、此次ICU就診后30 d死亡率等臨床相關數據。
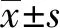
2 結 果
2.1兩組一般資料比較 與非MDR-KPN組相比,MDR-KPN組既往慢性肺部疾病史、ICU住院時間明顯增高(P<0.001),而在免疫抑制治療史、其他基礎疾病史、性別、年齡、APACHEⅡ評分及SOFA評分比較差異均無統計學意義(P>0.05),見表1。
2.2兩組主要生物學指標比較 與非MDR-KPN組相比,MDR-KPN組入住ICU時血糖水平≥7.8 mmol/L的比例顯著增加(P<0.05),兩組體溫、呼吸頻率、心率、動脈壓、pH值、動脈血二氧化碳分壓(PaCO2)、動脈血氧分壓(PaO2)、血乳酸、白細胞計數(WBC)、血小板計數(PLT)、凝血酶原時間(PT)、活化部分凝血活酶時間(APTT)、丙氨酸轉氨酶(ALT)、總膽紅素(TBiL)、尿素氮(BUN)、血肌酐(Scr)、血清白蛋白水平、C反應蛋白(CRP)、降鈣素原(PCT)比較差異無統計學意義(P≥0.05),見表2。
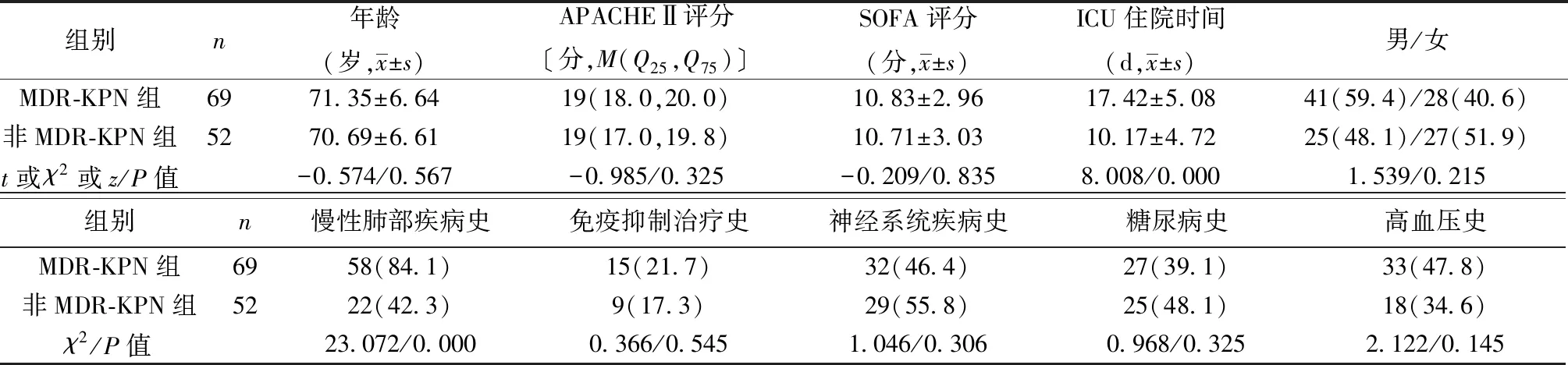
表1 MDR-KPN組與非MDR-KPN組的一般情況比較〔n(%)〕
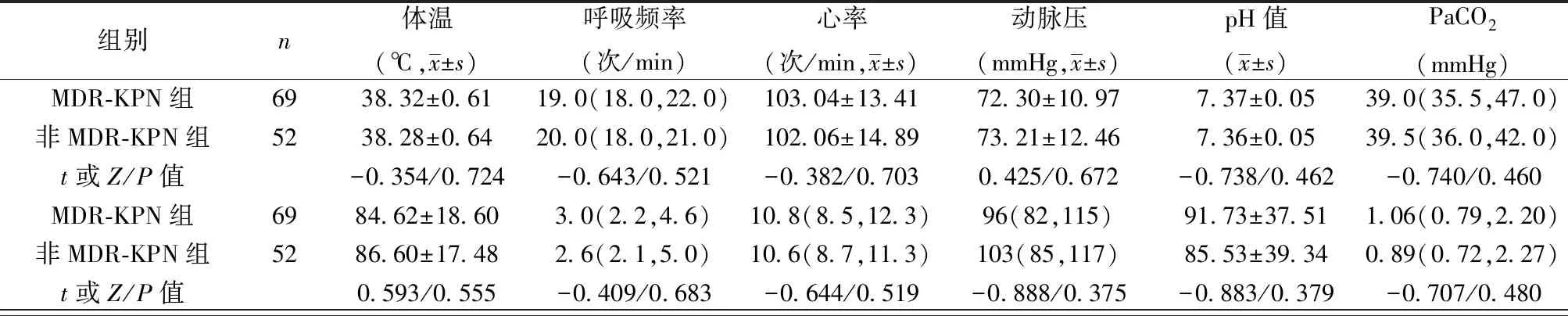
表2 兩組生物學指標比較〔M(Q25,Q75)〕
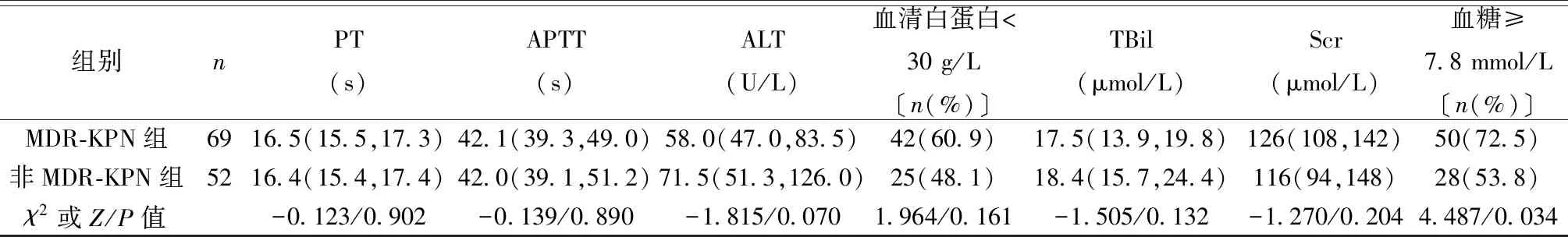
續表2 兩組生物學指標比較〔M(Q25,Q75)〕
2.3MDR-KPN菌株耐藥性 本研究分離出121菌KPN菌株,分離出產ESBLs菌株為30.6%,碳青霉烯類耐藥菌株占16.5%,較2015~2016年中國細菌耐藥監測數據升高〔3〕。分離出MDR-KPN菌株69株,占所有菌株的57.0%,對一、二代頭孢菌素耐藥率達到100.0%,對三代頭孢菌素耐藥率為92.0%以上,對碳青霉烯類耐藥率達29.0%,見表3。
2.4治療相關因素分析 MDR-KPN組既往頭孢三代抗生素使用率明顯高于非MDR-KPN組(P<0.001),兩組最常用的頭孢三代抗生素是頭孢哌酮舒巴坦鈉〔46.7%(35/75)〕,其次為頭孢他啶〔32.0%(24/75)〕。痰培養KPN陽性前長療程使用碳青霉烯類抗生素比較,MDR-KPN組顯著高于非MDR-KPN組(P<0.001),兩組中亞胺培南西司他丁使用比例最高〔66.7%(60/90)〕,其次為比阿培南〔24.4%(22/90)〕,共69例聯合2種及以上抗生素治療,MDR-KPN組56例,占聯合用藥總數81.2%。MDR-KPN組機械通氣時間≥5 d、既往30 d內入住ICU病史明顯高于非MDR-KPN組(P<0.001),見表4。
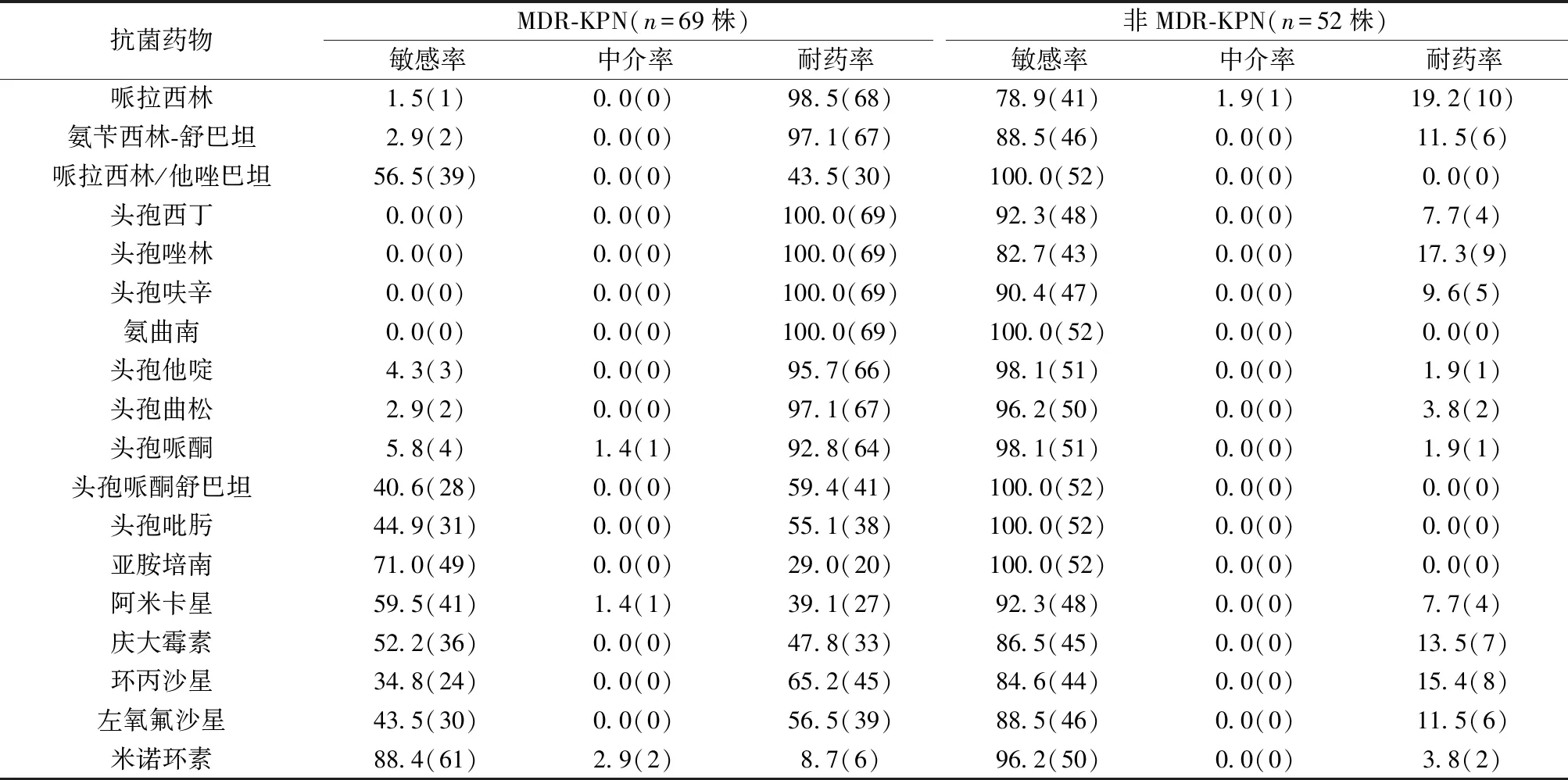
表3 121株KPN對臨床常用抗菌藥物的耐藥性〔%(株)〕

表4 MDR-KPN組與非MDR-KPN組的治療相關因素分析〔n(%)〕
1)痰培養KPN陽性前;下表同
2.5MDR-KPN下呼吸道感染危險因素的多因素分析 將上述單因素分析有統計學意義的變量進行二元Logistic多因素分析(逐步法),結果顯示痰培養KPN陽性前機械通氣時間≥5 d、痰培養KPN陽性前碳青霉烯類抗生素連續使用≥5 d、既往30 d內ICU住院史是感染MDR-KPN的獨立危險因素,見表5。

表5 MDR-KPN下呼吸道感染危險因素的多因素分析
2.6兩組下呼吸道感染患者預后分析 以30 d是否死亡作為結局變量,分析MDR-KPN組及非MDR-KPN組下呼吸道感染患者預后,結果顯示30 d兩組生存52例,死亡69例,總病死率為57.0%。MDR-KPN組病死率顯著高于非MDR-KPN組(66.7% vs 44.2%,P=0.014)。
3 討 論
綜合ICU是救治急危重癥患者的重要場所,老年患者病情重,常伴有多個臟器功能受損、抵抗力差,同時很多患者入住ICU的主因是重癥感染,這些決定了它是一個醫院感染危險因素高度集中的場所〔10〕,也是醫院感染的重發地,而KPN引起的ICU醫院感染尤為常見〔11〕。隨著廣譜抗菌藥物廣泛使用及細菌選擇性壓力快速發展,MDR-KPN的感染也呈嚴峻之勢。KPN的耐藥機制非常多,幾乎所有的耐藥機制均存在,如產β-內酰胺酶、A類碳青霉烯酶、頭孢菌素酶、膜孔蛋白變異、生物被膜的形成、抗菌藥物的主動外排等〔12〕,極易形成多重耐藥菌株。本研究結果表明,MDR-KPN感染的老年患者病死率明顯高于非MDR-KPN的患者,分析原因主要是KPN對碳青霉烯類耐藥率的持續升高,甚至出現廣泛耐藥菌株,其治療方法極為有限,給臨床治療帶來了困難。
APACHEⅡ評分和SOFA評分作為預測急危重癥患者預后的獨立危險因子,已廣泛得到認可,但本研究單因素分析結果顯示兩組無統計學差異,其結果尚需更多的研究進一步證實。本研究得出的獨立危險因素,分析其原因可能是綜合ICU收治的老年患者病情相對更嚴重,需要較多的有創醫療支持手段,在機械通氣行人工氣道建立時,呼吸道的防御機制會受到破壞,且氣管導管還會有細菌黏附和繁殖,為細菌進入呼吸道提供了更多機會,而ICU又是各種病原菌的聚集地,容易引起交叉感染,如果在ICU住院時間長易使患者獲得感染。ICU患者在抗菌藥物使用過程中,廣譜抗菌藥物使用時間長,腸道內大量敏感菌被殺死,耐藥菌株大量被篩選出,造成耐藥菌在腸道定值,而呼吸道分離的KPN與腸道分離KPN存在高度的同源性〔13〕,這也導致了近期入住ICU病房、廣譜抗生素碳青霉烯類長時間使用的患者更容易出現MDR-KPN下呼吸道感染。基于以上獨立危險因素,臨床應嚴格掌握抗菌藥物的應用指征、療程、劑量,及時降階梯治療,減少耐藥率的發生;需每日評估患者撤機條件,對撤除呼吸機的指征進行嚴格掌握,盡量縮短呼吸機應用時間,最終減少患者在ICU的住院時間;還要完善MDR菌的管理制度、提高手衛生依從性、重視標準預防、加強環境清潔、嚴格侵襲性診療操作、做好MDR菌患者的接觸隔離、降低交叉感染的風險。另外,本次研究是一個回顧性研究,存在選擇偏倚,且樣本量較小、納入的危險因素偏少,研究結果存在一定的局限性。

