Logistic回歸及ROC曲線綜合評價溶積-黏度測試法對腦卒中口咽吞咽障礙診斷的應用價值
尚倩倩,董湘平,宋 雪,羅 敏,鄧穎穎,李 媛
在發生腦血管疾病時常常并發吞咽障礙[1],流統學數據表明發生腦卒中3 d內吞咽障礙發生率高達51%[2]。其主要表現為控制口、咽及喉等器官的神經功能發生障礙[3],導致舌肌、咀嚼肌、會厭部肌肉運動及咽喉發生障礙[4]。其中一半導致誤吸[5],1/3發展為肺炎[6],吞咽障礙導致進食異常,患者會出現飲水嗆咳、吞咽時/后咳嗽、口鼻反流、氣喘、嚴重時紫紺等,長期影響導致體重下降、食欲減退、發熱/吸入性肺炎[7]。吞咽障礙不僅造成誤咽的發生,導致吸入性肺炎甚至窒息,還會嚴重影響患者攝取對營養物質,嚴重阻礙了患者的康復,并且對患者的心理帶來巨大的打擊,常伴隨著患者焦慮及抑郁等不良情緒的產生[8]。根據美國權威數據結果顯示:在住院期間進行吞咽障礙篩查的患者發生肺炎的概率明顯低于未篩查的患者[9]。在最新的中國卒中雜志發表的《中國吞咽障礙康復評估與治療專家共識組》[10]中明確推薦一種新的卒中吞咽障礙的評估方法:容積-粘度測試(V-VST),是一種可以在床邊進行的吞咽篩查,用于鑒別吞咽的安全性和有效性,改善患者發生誤吸風險率。對于腦卒中患者找到合適的口咽吞咽障礙風險篩查從而進行有效的護理干預尤為重要。本研究選取2018年6月-2018年12月我院220例接受治療的腦卒中患者,采用VFSS作為金標準來評判V-VST的診斷效能。并采用Logistic回歸分析和ROC曲線綜合評價溶積-黏度測試法對腦卒中口咽吞咽障礙診斷的應用價值。
1 資料與方法
1.1 一般資料 選取2018年6月-2018年12月我院220例接受治療的腦卒中患者,所有患者均接受V-VST法及VFSS法檢查。入選標準:(1)符合2018年《中國急性缺血性腦卒中急診診治專家共識》[11]中腦卒中臨床診斷的標準;(2)經CT或者MRI確診。排除標準:(1)有重大疾病史或者重要器官功能受損者;(2)有精神病史或者無認知功能患者;(3)合并有造成吞咽功能障礙的帕金森病或者周圍神經肌肉疾病;(4)患者基本資料或者病歷信息不全者;(5)其他造成吞咽障礙疾病;(6)已檢查出食道期吞咽障礙。220例接受治療的腦卒中患者中,男126例,女94例;年齡在42~69歲之間,平均年齡為(51.92±10.96)歲。
1.2 診斷方法 檢測患者生命體征,在各項指標都平穩的條件下,采用兩組的評估方法來評價患者吞咽功能。所有檢測均由1名受過培訓的專業護士進行。
1.2.1 溶積-黏度測試評估法 當患者神志清醒且能夠配合完成測試,測試時可取直立坐位且能夠回答清楚。測試步驟:在行V-VST法時必須做好安全措施避免患者發生誤吸,因此需要嚴格按照測試的步驟。行V-VST法需要遵循的規則如下:稠度越小,食團體積越大,口咽吞咽障礙患者發生吸入的風險越高。因此,患者出現安全問題時,禁止使用稠度較低或體積較大的食團。
1.2.2 視頻透視檢查 VFSS法一般由一名言語治療師及一名放射科醫師一起合作評判。VFSS目前作為口咽吞咽障礙診斷的金標準,把顯影液混入不同質地的食物讓患者進食,通過X線透視來觀察患者口腔、咽的功能并確定吞咽受損的部位,能夠準確直觀地評估吞咽情況。
1.3 療效判定標準 主要的療效評判標準包括有效性和安全性指標,有效性包括咳嗽、音質變化、血氧飽和度。安全性包括唇部閉合、口腔殘留、吞咽次數及咽部殘留。

2 結 果
2.1 視頻透視檢查結果 220例腦卒中患者中,經VFSS法檢查確診為口咽吞咽障礙98例。
2.2 溶積-黏度測試法與VFSS結果的對比 V-VST方法檢查顯示:診斷為口咽吞咽障礙89例(4例由吞咽造影診斷為陰性),陰性131例(13例由VFSS法診斷為陽性),即遺漏診斷13例,錯誤診斷4例,其準確率為92.27%,特異性為90.08%,靈敏度為86.73%(見表1)。

表1 溶積-黏度測試法與VFSS結果的對比
2.3 腦卒中患者溶積-黏度測試法指標參數結果分析 依次對比腦卒中患者中口咽吞咽障礙及非口咽吞咽障礙咳嗽、音質變化、血氧飽和度、唇部閉合、口腔殘留、吞咽次數及咽部殘留的情況對比。結果顯示:口咽吞咽障礙組咳嗽、音質變化、唇部閉合、口腔殘留及咽部殘留的人數明顯高于非口咽吞咽障礙(P<0.05),口咽吞咽障礙組血氧飽和度明顯低于非口咽吞咽障礙(P<0.05),口咽吞咽障礙組吞咽次數明顯多于非口咽吞咽障礙(P<0.05)(見表2)。
2.4 Logistic回歸分析結果 依據腦卒中患者溶積-黏度測試法指標參數結果分析,對咳嗽、音質變化、血氧飽和度、唇部閉合、口腔殘留、吞咽次數及咽部殘留作Logistic回歸,在步驟1中發現音質變化的相關性為0.236且P值大于0.05,因此予以剔除;在步驟2中發現唇部閉合的相關性為0.134且P值大于0.05,因此予以剔除;在步驟3中發現咳嗽的相關性為67.352然而P值為0.141,因此予以剔除。對血氧飽和度、口腔殘留、吞咽次數及咽部殘留繼續做向后剔除法的Logistic回歸,結果顯示:血氧飽和度、口腔殘留、吞咽次數及咽部殘留與口咽吞咽障礙相關性分別為0.134、19.394/74.301及172.344,均具有統計學差異(P<0.05),最終口咽吞咽障礙的概率預測模型為P=1/[1+e-(181.651-2.010 血氧飽和度+2.965 口腔殘留+4.308 口腔殘留+5.149 咽部殘留)],詳細結果(見表3)。每位患者通過預測模型得到的預測值的定義為變量P,采用最大似然比法及Hosmer and Lemeshow Test驗證模型的穩定性,結果顯示:模型的似然比統計值為283.740(P<0.05),Hosmer and Lemeshow Test統計值為0.197,表明模型的預測性較好。

表2 腦卒中患者溶積-黏度測試法指標參數結果分析
注:*代表差異有統計學意義
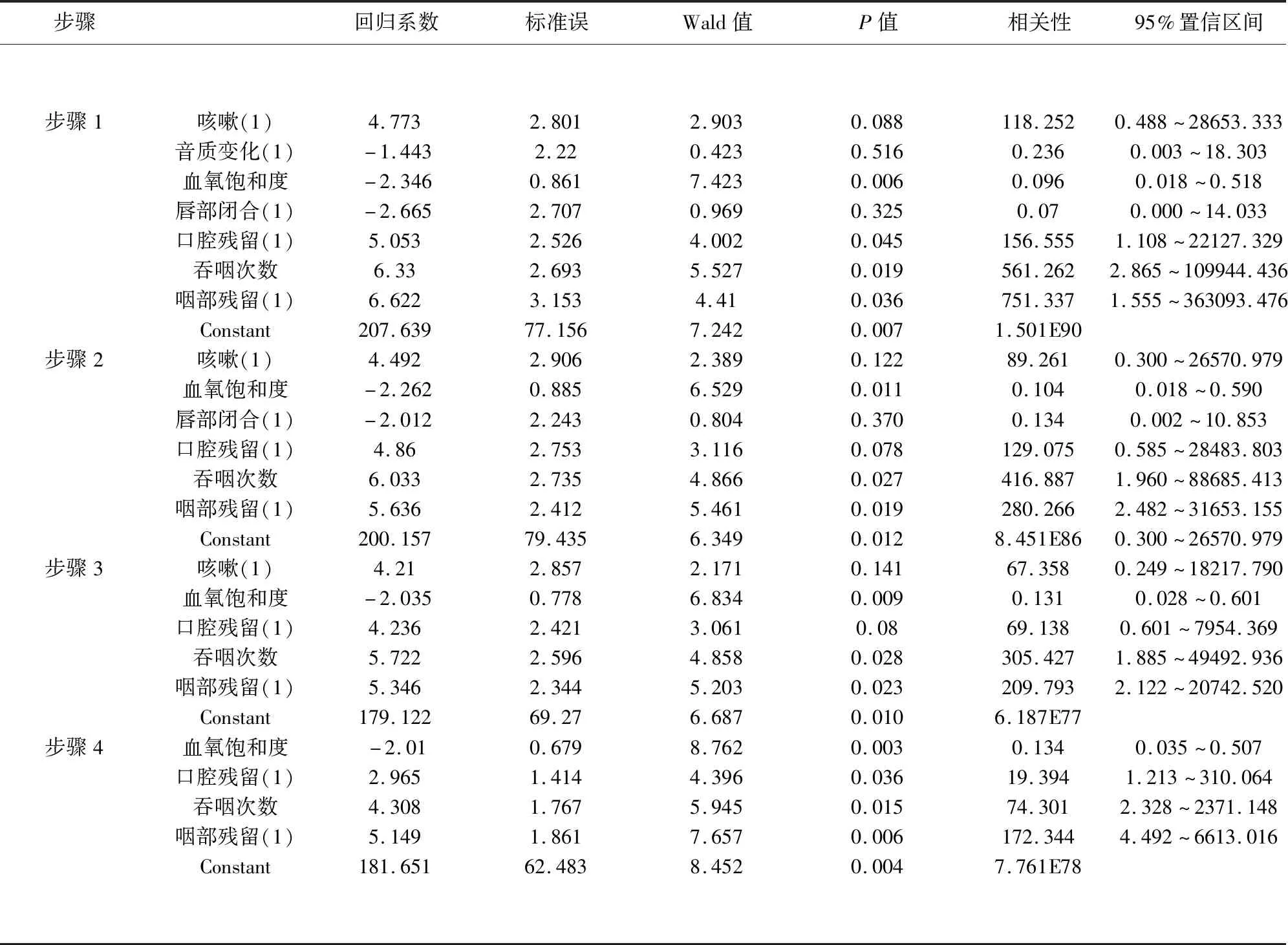
表3 溶積-黏度測試法指標參數Logistic回歸分析結果
2.5 ROC曲線評價腦卒中口咽吞咽障礙預測模型的預測性 將新變量P、血氧飽和度、口腔殘留、吞咽次數及咽部殘留作為檢驗變量,采用VFSS法結果作為參考標準,作ROC曲線分析。得出P、血氧飽和度、口腔殘留、吞咽次數及咽部殘留的曲線下面積(AUC)(見表4、圖1)。結果表明:血氧飽和度的ROC曲線的AUC值為0.0502、口腔殘留的AUC值為0.173、吞咽次數的ROC曲線的AUC值為0.920、咽部殘留的AUC值為0.333、新變量P的AUC為0.999,遠遠高于血氧飽和度、口腔殘留、吞咽次數及咽部殘留AUC,新變量P檢驗的診斷效能最好。依據Youden指數最大時作為臨界值,可知新變量P的臨界值為0.192,此時的敏感性為97.50%,特異性為100%。
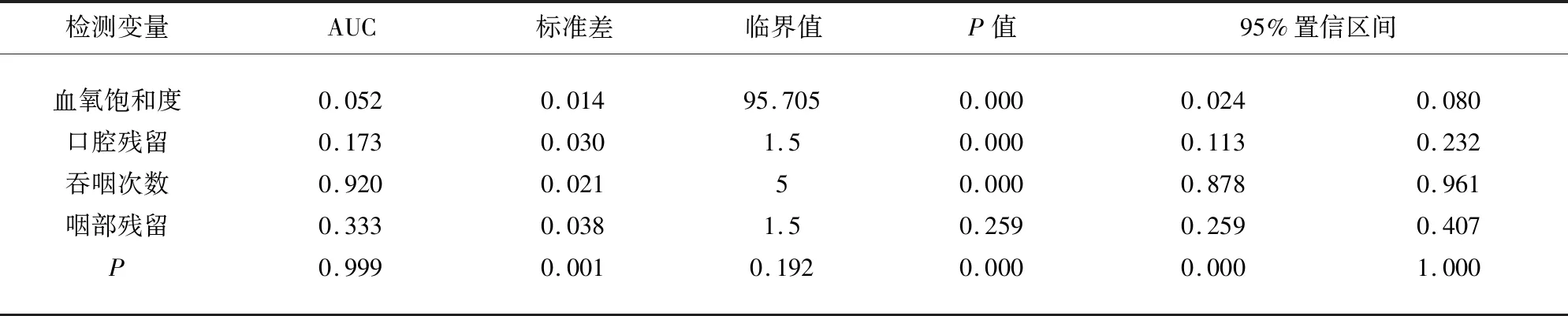
表4 新變量P、Tmax、增強強度指數診斷胰腺癌的AUC
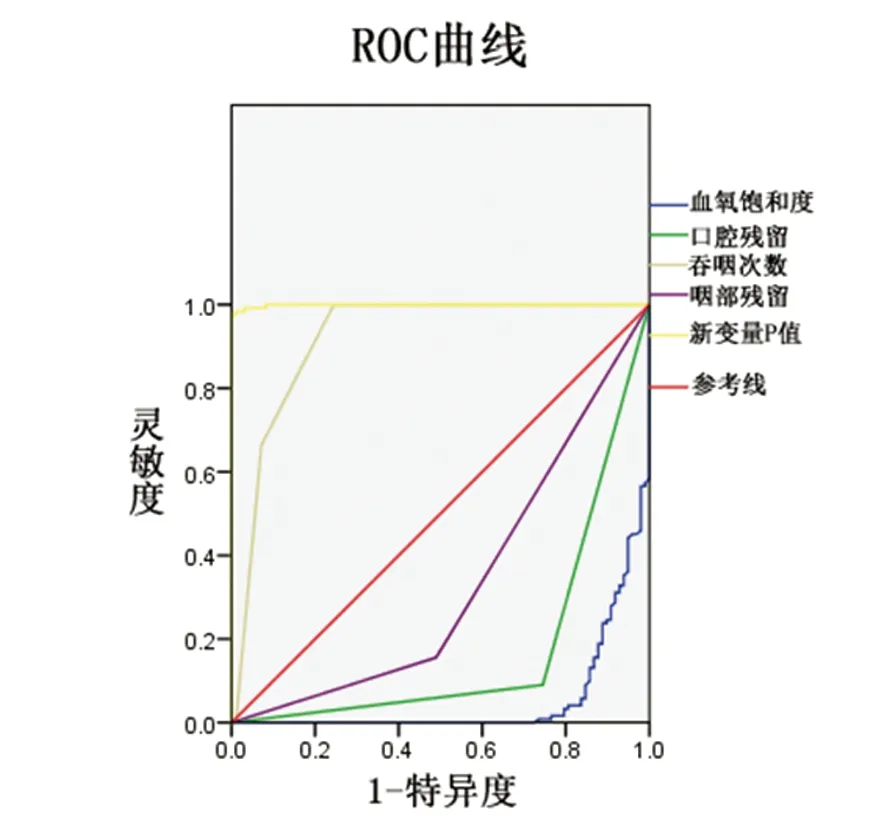
圖1 新變量P、血氧飽和度、口腔殘留、吞咽次數及咽部殘留診斷口咽吞咽障礙的ROC曲線
3 討 論
口咽吞咽障礙是一種可發生于任何年齡段的消化系統功能障礙,臨床上多見于神經肌肉損傷疾病的并發癥,如發生腦外傷后、腦卒中、腦外傷等,其中又以急性期腦卒中住院患者出現口咽吞咽障礙的概率較大[12]。由于出現口咽吞咽障礙的患者更易出現呼吸系統的疾病如上下呼吸道感染、吸入性肺炎,且病死率高達50%[13],因此發生腦卒中的患者在住院期間應該及時篩查。吞咽障礙的嚴重程度不一,從中等程度到完全無法吞咽,最終可能導致伴隨嚴重臨床后果的并發癥出現[14],如以下兩類:吞咽有效性降低時,會出現營養不良;吞咽安全性降低時,可能會伴隨氣道阻塞,導致哽嗆/窒息,或更頻繁的氣管支氣管誤吸。出現氣管支氣管誤吸的患者中,50%會發展為肺炎,相關死亡率高達50%[15]。然而,由于其非特異性癥狀,吞咽障礙并非總是可以被咨詢或診斷。因此,這些癥狀的早期檢測可以幫助避免嚴重并發癥的發生。
本研究中利用容積-粘度吞咽測試(V-VST)作為篩查手段,為臨床醫生診斷口咽吞咽障礙患者提供一種行之有效的方法。
本研究在選取的所有220例患者中使用診斷金標準法-VFSS,對比V-VST:后者準確率為92.27%,特異性為90.08%,靈敏度為86.73%。通過對比指標顯示:診斷為口咽吞咽障礙陽性的患者出現音質改變、咳嗽、口腔和咽部殘留的人數相比于非口咽吞咽障礙明顯增多,患者表現為血氧飽和度低、吞咽次數多。Logistic回歸為非線性概率型的預測模型,能夠研究分類觀察結果和一些協變量之間的多變量分析方法[16]根據本研究中對患者V-VST檢查后的參數用Logistic回歸分析得出:研究患者的音質改變、唇部閉合以及咳嗽的相關性不符合條件,且三者的P值均大于0.05,因此排除這3種,血氧飽和度、口腔殘留、吞咽次數及咽部殘留與口咽吞咽障礙相關性分別為0.134、19.394、74.301及172.344,均具有統計學差異(P<0.05),口咽吞咽障礙診斷的回歸方程表明模型的預測性較好。ROC曲線是學術界公認的診斷價值最佳的方法,操作簡便,通過圖形就能夠判斷分析方法的診斷性能[17]。ROC曲線是采用靈敏度及特異度所繪制[18],因此和測量數值大小沒有關系,可以評估不同指標變量對于臨床診斷性能的對比。
通過ROC曲線評價回歸方程的診斷分界值和診斷效能,血氧飽和度、口腔殘留、吞咽次數、咽部殘留的ROC曲線AUC值分別為0.0502、0.173、0.920、0.333,新變量P的AUC為0.999,遠遠高于血氧飽和度、口腔殘留、吞咽次數及咽部殘留AUC,新變量P檢驗的診斷效能最好。敏感性為97.50%,特異性為100%。
綜合上述的研究,可以得出結論:運用 V-VST法篩查腦卒中住院患者的口咽吞咽障礙可以高效率的協助臨床醫師做出快速準確的診斷結果,有相對較高的臨床應用價值,在保證對患者診斷過程中的安全性和有效性的同時,靈敏度較高。有效性即為通過評估過程可以對癥,有效地實施護理措施,患者攝取使其營養和水合狀態良好所需熱量,營養和水分。通過提高其吞咽障礙的診斷準確率及靈敏度,減少患者攝食期間呼吸道并發癥(喉部滲透和吸入)的風險。V-VST可作為醫療保健專業人員的工具,可以輔助實現口咽吞咽障礙的早期檢測,并幫助患者在進食和補水期間選擇最安全有效的推注容積和稠度。導致患者出現口咽吞咽障礙的因素較為繁雜。本研究只選取急性腦卒中住院的患者進行研究,在后續的研究中由其他疾病可能會導致口咽吞咽障礙的患者如神經運動損傷也可以用V-VST法進行提前篩查,本篩查方法值得在臨床應用中推廣。

