尼洛替尼聯合IFNα-2b治療進展期慢性髓系白血病患者的療效評估及對血清LDH、α-HBDH和ALP的影響
譚 琳,劉 琳,謝 瑜,楊 堅
昆明醫科大學第一附屬醫院血液科,云南昆明 650032
慢性髓系白血病是起源于多能干細胞的髓系增殖性腫瘤。根據2012年全國腫瘤登記中心報道,目前,惡性淋巴腫瘤發病率為5.1/10萬,在所有惡性腫瘤中順位第8位[1]。尼洛替尼靶向性作用于患者的BCR-ABL蛋白,對于異常染色體癌細胞具有抑制性作用[2]。重組人干擾素-α2b(IFNα-2b)主要由白細胞和原始淋巴細胞分泌,具有廣譜抗腫瘤和免疫調節作用。乳酸脫氫酶(LDH)主要見于惡性腫瘤患者,a-羥基丁酸脫氫酶(α-HBDH)是含有H亞基的LD-1和LD-2的總稱,對于慢性髓系白血病治療具有顯著的提示作用[3]。堿性磷酸酶(ALP)能較好地反映患者的病情和腫瘤活動情況[4]。本研究將通過對尼洛替尼聯合IFNα-2b治療進展期慢性髓系白血病患者的療效評估及對血清LDH、α-HBDH和ALP水平的影響分析,為臨床治療提供科學依據。
1 資料與方法
1.1一般資料 選擇本院2012年1月至2018年7月住院的慢性髓系白血病急變期和加速期患者70例為研究對象。患者年齡40~55歲,平均(39.12±1.78)歲;男36例,女34例;文化程度:小學及以下12例,中學學歷21例,大專及以上37例;婚姻狀態:已婚61例,未婚9例;急變期患者29例,加速期患者41例。利用隨機數字表法將患者分為觀察組和對照組,每組35例,2組患者年齡、性別、文化程度、婚姻狀態、病情分布之間比較,差異無統計學意義(P>0.05),具有可比性,見表1。所有患者均簽署知情同意書,并獲得醫院倫理學術委員會論證通過。納入標準:(1)所有患者均符合慢性髓系白血病診斷標準[5];(2)年齡均在14歲以上;(3)所有患者均已完成誘導方案治療進入強化鞏固治療階段;(4)患者自愿參與本研究,并簽署知情同意書。排除標準:(1)其他血液系統疾病患者;(2)精神障礙患者;(3)伴有高血壓、糖尿病及腫瘤史患者;(4)昏迷不醒患者;(5)嚴重心臟疾病、肝腎功能不全患者;(6)本次治療前3個月內曾使用過激素類藥物患者。
1.2方法 觀察組患者采用尼洛替尼(Novartis Pharma Schweiz AG,批準文號 H20140334)聯合IFNα-2b(遼寧衛星生物制品研究所,100萬IU/支,國藥準字S10980085)治療,對照組患者采用伊馬替尼(Novartis Pharma Stein AG,Switzerland,進口藥品注冊標準JX20130165)聯合IFNα-2b(遼寧衛星生物制品研究所,100萬IU/支,國藥準字S10980085)治療。2組患者均治療3個月。
1.3觀察指標
1.3.12組患者治療3個月效果評價 效果評價標準[6],(1)完全緩解:臨床表現上,無貧血、出血、感染及白血病細胞浸潤表現;血象上,血紅蛋白>100 g/L,白細胞計數<10×109/L,分類無幼稚細胞,血小板(100~400)×109/L,恢復正常或接近正常,外周血白細胞分類中無白血病細胞;骨髓象正常。(2)部分緩解:臨床表現、血象、骨髓象3項中有1項或2項未達完全緩解標準。(3)無效:未達到以上標準者。總有效率(%)=[(完全緩解例數+部分緩解例數)/總例數]×100%。
1.3.2治療前后骨髓象和血象 2組患者治療前和治療后分別進行骨髓象和血象檢查,觀察2組患者骨髓幼稚細胞百分比、白細胞計數、血小板計數、清蛋白含量及血紅蛋白含量之間的差異。

表1 2組患者基線資料比較(n)
1.3.3血清LDH、α-HBDH和ALP水平檢測 患者于入組后清晨空腹抽取外周靜脈血5 mL,離心取上清,-80 ℃儲存。采用上述血清以ELISA法檢測血清LDH、α-HBDH和ALP水平,所有試劑均來自上海酶聯生物有限公司,操作過程嚴格按照說明書進行。
1.3.4不良反應 分別對2組患者治療過程中可能出現的過敏反應、肝功能損害、胃腸道反應、活化部分凝血活酶時間延長等不良反應進行比較。

2 結 果
2.12組患者治療效果比較 通過3個月的治療,觀察組患者的總有效率為88.57%,對照組總有效率為65.71%,2組患者治療效果之間差異有統計學意義(P<0.05),見表2。

表2 2組患者治療效果比較[n(%)]
2.22組患者治療前后骨髓象和血象比較 2組患者治療前骨髓幼稚細胞百分比、白細胞計數、血小板計數、清蛋白含量及血紅蛋白含量之間差異無統計學意義(P>0.05)。治療后,觀察組患者的血小板計數、血紅蛋白含量均明顯高于對照組,觀察組患者凝血活酶時間、骨髓幼稚細胞百分比、白細胞計數均明顯低于對照組,差異有統計學意義(P<0.05)。見表3。
2.3血清LDH、α-HBDH和ALP水平比較 2組患者治療前血清LDH、α-HBDH和ALP水平之間差異無統計學意義(P>0.05)。治療后,2組患者的血清LDH、α-HBDH和ALP水平均明顯下降,且觀察組患者的血清LDH、α-HBDH和ALP水平顯著低于對照組,差異有統計學意義(P<0.05),見表4。
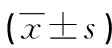
表3 2組患者治療前后骨髓象和血象指標變化
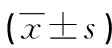
續表3 2組患者治療前后骨髓象和血象指標變化
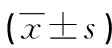
表4 2組患者血清LDH、α-HBDH和ALP水平比較
2.42組患者不良反應比較 通過治療,2組患者不良反應發生率比較,差異無統計學意義(P>0.05),見表5。

表5 2組患者不良反應比較[n(%)]
3 討 論
慢性髓系白血病是起源于患者造血干細胞的一種疾病,而對于急變期慢性粒細胞白血病患者粒-單系祖細胞(CFU-GM)多呈現小簇生長或不生長,而加速期慢性粒細胞白血病患者則主要表現為Ph以外的染色體異常及CFU-GM的分化缺陷[7]。美國國家綜合癌癥網絡(NCCN)、歐洲白血病網(ELN)及中國慢性髓系白血病指南等都將伊馬替尼作為治療的一線藥物[8],但是仍有部分患者難以獲得良好的血液學、細胞遺傳學及分子生物學反應等良好反饋。有研究顯示,在干擾素治療的基礎上,尼洛替尼可有效抑制BCR-ABL激酶區域的突變、增殖[9]。針對加速期、急變期的慢性髓系白血病患者,其治療的重點在于疾病進展的控制。有研究顯示,一線藥物治療失敗的慢性髓系白血病患者,通過對患者進行持續性血液和細胞遺傳學指標的改善,患者的生存情況顯著改善[10]。
本研究聯合使用尼洛替尼和IFNα-2b患者的質量效果顯著優于對照組,通過對患者的骨髓細胞形態的研究顯示,觀察組患者的血小板計數、血紅蛋白含量均明顯高于對照組,觀察組患者骨髓幼稚細胞百分比、凝血活酶時間、白細胞計數均明顯低于對照組。分析認為,尼洛替尼可對患者的BCR-ABL激酶區域突變進行有效抑制,相比伊馬替尼,對于BCR-ABL激酶區域的突變和異常增生情況有效抑制,在疾病發展到急速變化期,患者的受益最大[11]。王雅云等[12]對尼洛替尼和伊馬替尼連續3年的臨床觀察發現,尼洛替尼的完全細胞遺傳學緩解情況及主要分子生物學緩解率顯著優于伊馬替尼,與本研究結果一致。
已有研究報道顯示,LDH總活力在急性白血病患者中顯著高于健康人群[13],但是在慢性髓系白血病患者的治療中,患者的LDH水平與病情變化之間的相關性還鮮有報道。有研究報道顯示,LDH水平與患者的白細胞計數呈顯著相關,與患者的肝臟白細胞計數及其浸潤情況呈顯著相關[14]。α-HBDH是H型LDH作用于其他底物的反應,其水平與LDH相當。ALP是中性粒細胞的重要標志性酶,研究報道顯示,髓系白血病患者LAP miRNA缺失,患者的PRV miRNA處于高表達水平,造成患者的維生素B12、ALP水平顯著升高,進而促進患者的干細胞持續增殖分化[15]。本研究中,經過治療后,2組患者的血清LDH、α-HBDH和ALP水平均明顯下降,且觀察組患者的血清LDH、α-HBDH和ALP水平顯著低于對照組,差異有統計學意義(P<0.05),觀察組患者的細胞生物學指標顯著改善,療效顯著。
同時,通過對患者的安全性分析顯示,觀察組和對照組的不良反應發生率比較,差異無統計學意義(P>0.05),提示觀察組患者的藥物變化并未增加患者的不良反應,其安全性較好。另外,本研究并未對患者的生存期等遠期療效進行比較,遠期療效比較需要進行大樣本、長期隨訪,有待在日后的研究中進行。
綜上所述,尼洛替尼聯合IFNα-2b治療進展期慢性髓系白血病,患者血清LDH、α-HBDH和ALP顯著下降,患者骨髓情況顯著改善,療效顯著。

