超微血管顯像技術聯合超聲造影診斷肝內異位脾種植1例
張龍輝,韓 紅,丁 紅,王文平
復旦大學附屬中山醫院超聲科,上海 200032
1 資 料
患者,男性,43歲,因增強CT檢查發現“肝右前葉富血供病灶”于復旦大學附屬中山醫院就診。既往史:19年前因車禍行脾切除術。實驗室檢查:甲胎蛋白(-),乙肝兩對半(-)。超聲檢查:肝右前葉包膜下見24 mm×19 mm低回聲團塊,邊界尚清;彩色多普勒血流顯像圖塊內出現短線狀彩色血流;超微血管顯像(superb microvascular imaging,SMI)檢查:腫塊內血流呈分支狀;超聲造影(contrast-enhanced ultrasound,CEUS)檢查:注射造影劑聲諾維2.4 mL后,病灶動脈期(17 s開始)迅速增強,門脈及延遲期呈持續增強為高回聲;超聲診斷結果為肝右葉實質占位性病變,考慮良性病變,可能為異位脾(圖1)。磁共振增強檢查:肝右葉病灶T1低信號,T2稍高信號,動態增強后動脈期明顯強化,門脈期持續增強,延遲期為等信號;磁共振診斷可能為肝右前葉肝細胞肝癌。術中所見:緊貼肝右前葉Ⅶ段包膜下見1枚占位性病變,邊界清。病理學檢查所見:鏡下見大量淋巴細胞圍繞中央動脈,形成淋巴細胞鞘,其旁可見淋巴小結;被膜下見血竇,內襯內皮細胞,血竇間見由富含血細胞的淋巴組織形成的條索狀分隔,符合脾臟白髓紅髓組織學特征,病理學診斷為脾組織。
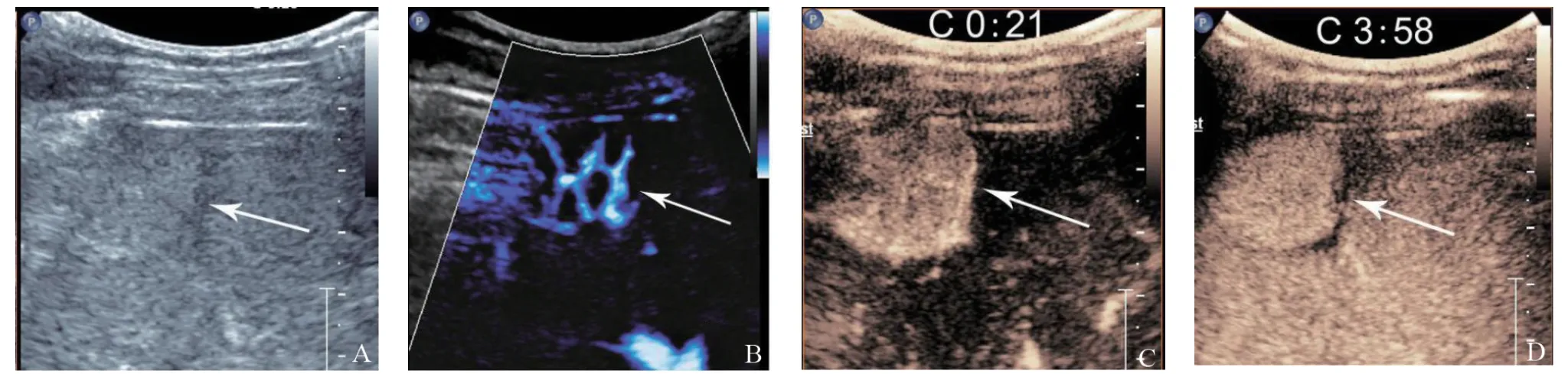
圖 1 肝內異位脾種植SMI及CEUS檢查圖
2 討 論
脾種植是指脾外傷或脾切除術所引起的脾組織異位種植再生現象,又稱自體異位脾種植(ectopic splenic autotransplantation,ESAT),可能與脾破裂后脾臟組織碎屑進入鄰近腹腔或隨血流種植于其他臟器有關。有研究[1]報道脾種植從脾切除術后到被發現的平均發現時間為18.8年。異位脾種植絕大多數發生于腹腔,其次為盆腔、胸腔及皮下組織等部位,多無特異性臨床癥狀,常為體檢或術中發現。由于異位脾種植生長緩慢、無侵襲性,一般無需特別處理,但因為臨床少見及脾種植位置特殊、大小形態各異,易被誤診為惡性腫瘤而進行手術治療。因此,如果能在術前或術中確診,可避免手術或手術范圍擴大。
既往有研究[2]報道異位脾種植在胰頭的患者,CEUS后動脈期及延遲期呈均勻持續增強。本研究患者異位脾種植發生于肝包膜下,CEUS也表現為動脈期明顯增強且門脈延遲期持續增強。異位脾不同于副脾,異位脾種植血供來源于周邊組織,通常走形扭曲,無明顯的門狀血流;而副脾供血來源于脾動脈分支,呈門狀血流。本研究患者SMI中可見該異位脾種植病灶內血流呈分枝狀,周邊血管稍扭曲。CEUS診斷肝內異位脾組織時還需要與肝內其他富血供腫塊鑒別,特別是延遲期持續增強的富血供良性病變如肝局灶性結節性增生、肝血管平滑肌脂肪瘤等鑒別。但如果患者既往有脾切除病史,肝內病灶位于膈肌處或包膜下,應考慮到有異位脾種植的可能,必要時行術前穿刺檢查可明確診斷。近年來,有研究[3]認為锝標記的放射性膠體或熱變性紅細胞對脾顯像有特異性,放射性濃聚脾比肝臟高2~4倍,對肝內異位脾組織診斷有特異性,是無創診斷脾種植的影像學“金標準”。

