梅花針+拔罐聯合參歸養榮合劑治療產后風濕50例
高雪靈 劉明華
產后風濕是女子產褥期和產后(包括人工流產或自然流產)百日內出現的肢體關節酸痛、麻木、重著為主的痹病,也稱為“產后身痛”“產后關節疼痛”。產后風濕難與西醫病名相對應,基本與產后的纖維肌痛綜合癥、產后抑郁、產后缺鈣引起的關節疼痛相似。確診前需排除其他風濕免疫性疾病(如類風濕關節炎、系統性紅斑狼狼瘡等)。產后風濕應用西醫治療缺乏針對性的藥物,常規應用非甾體類抗炎藥給予止痛消炎,往往收效甚微,且不良作用大。中醫治療產后風濕是通過以人為本,進行辨證施治、調節體質,促使人的臟腑功能恢復,達到陰平陽秘,具有不良作用低、復發率低的優勢。我院2012—2014年對50例產后風濕的病人采用梅花針+拔罐聯合參歸養榮合劑治療,療效滿意,現報告如下。
1 資料與方法
1.1 一般資料本研究70例患者,均為門診病人。其中治療組50例患者,年齡23~40歲,其中23~29歲20例,30~39歲28例,40歲2例,平均年齡(30.64±4.40)歲;產后風濕發生在第一胎者16例,產后風濕發生在第二胎者34例,有流產史,發病13例;病程在產后至產后42 d內,產后1~2周者23例,產后2~4周19例,產后4~6周者8例;本病發生于冬春季者46例,發生于夏秋季者4例。對照組20例,年齡21~42歲,其中21~29歲11例,30~39歲7例,40~42歲2例,平均年齡(29.60±6.61)歲。上述病例排除其他風濕免疫性疾病如類風濕、風濕熱、風濕性肌痛等病。
1.2 TTM熱斷層掃描系統(Therml texture maps,TTM)是以細胞代謝熱醫學為基礎的功能影像技術。是一種對人體無損傷、無輻射、綠色、原位觀察體內細胞群活性,細胞群與細胞群之間的關系,檢測人體細胞群的代謝熱變化,及該細胞群與其他組織及臟器之間的細胞代謝熱變化,用于診斷、治療疾病的一項新醫學檢測手段,我院并應用中醫醫學理論對患者進行中醫體質評估。治療組50例患者均進行了熱斷層掃描:顯經現象42例,主要是手厥陰心包經、手少陰心經、足少陽膽經、手太陰肺經、任脈。手厥陰心包經29例,占69.0%;手少陰心經12例,占28.6%;足少陽膽經5例,占11.9%;手太陰肺經5例,占11.9%;任脈2例,占4.8%。陽氣不足者34例,陽氣亢盛者16例。氣結點多23例,其中氣結點多+中焦阻隔2例;陽氣不足+中焦阻隔9例。其中因虛夾實32例,占64%;陽氣不足18例,占36%。
1.3 診斷標準中醫辨證標準參照高等中醫院校教材《中醫婦科學》[1]和國家中醫藥管理局頒布的《中醫病證診斷療效標準》。分為風寒瘀痹、氣血兩虛、脾腎陽虛。風寒瘀痹證,以肢體關節疼痛或游走不定,或重著酸楚,或冷痛如掣,伴有神倦乏力,腰痛畏寒;氣血兩虛證,以肢體關節疼痛,酸楚、麻木,甚者筋脈攣急,肌肉瞤動,伴有乏力,頭暈短氣,心悸、汗出;脾腎陽虛,周身關節疼痛,游走不定,僵硬疼痛,伴有氣短乏力,面白無華,形寒肢冷,腰背酸軟,或足跟痛,便溏或五更瀉,夜尿多而長。辨證主要以疼痛的部位、性質為主,結合兼證、舌象脈象進行分型。產后風濕尚無統一的診斷標準,本文參照婁玉鈐《中國風濕病學》中的產后風濕的中醫證候和我院自擬癥狀量化評分標準及療效評定標準。
1.3.1 西醫診斷標準1)育齡期女性發病在產褥期,或產后百日內。其中產后包括自然流產、人工流產、藥物流產、剖宮產及早產;2)主要臨床表現:關節、肌肉疼痛、酸楚麻木、沉重、僵硬及屈伸不利;3)受累關節活動功能輕度受限,活動后功能恢復,絕大多數病例關節只痛但不腫;4)實驗室檢查:血常規、血沉(ESR)、抗鏈球菌溶血素“O”(ASO)、類風濕因子(RF)、抗環胍氨酸抗體(CCP)、C反應蛋白(CRP);5)X線檢查:骨質無明顯改變;6)治療后病情可以完全緩解,受累部位及關節不留畸形,關節活動功能可以完全恢復正常;7)排除其他風濕性疾病,如:類風濕關節炎、骨關節炎、系統性紅斑狼瘡等。
1.3.2 中醫證候診斷標準主癥:1)育齡期女性,發病在產褥期內或產后百天內;2)關節、肌肉酸痛,重著,麻木;3)關節活動功能輕度受限。次癥:乏力、多汗;畏風怕涼;焦慮、易哭、煩躁、失眠、心悸、頭暈等。舌質淡或舌質嫩,或紫暗有瘀斑、瘀點;苔薄白或薄黃,少苔,或苔白厚膩;脈沉濡細或弦細,或脈沉澀。凡具有主癥1),有或無其他主癥及或兼見1項以上次癥可診斷為本病。
1.4 病例選擇標準
1.4.1 納入標準凡符合中醫及西醫診斷標準者可納入觀察病例。
1.4.2 排除標準凡具備下列一條者,應予以排除,即不納入臨床觀察病例:RF、CCP抗體陽性者;X線示有明顯骨質破壞;患有其他免疫風濕病,如紅斑狼瘡、干燥綜合征等。
1.4.3 剔除標準凡符合以下1條者為剔出病例:臨床試驗觀察過程中患者自行退出者;疑對本試驗藥物過敏而未能完成觀察療程者;正在或3個月內參加其他臨床試驗者;未在有效時間內復診者;自行服用其他能影響本臨床試驗可靠性的藥物;在臨床觀察期間由于其他病變不能繼續觀察者;資料不全,影響有效性和安全性判斷者。
1.5 治療方法治療組:以溫補氣血,通絡止痛為主法,選用梅花針叩刺+拔罐聯合我院制劑參歸養榮合劑治療。參歸養榮合劑為我院院內制劑,其主要組成:紅參、當歸、川芎、桑寄生、白術、防風、薤白、牛膝、獨活、羌活、熟地黃、炙甘草、肉桂、生姜。每日1劑,每次20 ml,日3次。一般10~30 d一個療程。梅花針常規取穴:肝俞、脾俞、大椎、身柱穴,大椎、身柱梅花針叩刺+拔罐,肝俞、脾俞、梅花針輕叩,下肢足少陽膽經循經輕叩。每周1次,4~6次。對照組:參歸養榮合劑20 ml,日3次,口服。2組均6周為一個療程,治療一個療程后評定療效。
1.6 觀察指標關節疼痛、壓痛、證候積分量化指數。
1.7 療效評定標準臨床療效依據(《中藥新藥臨床研究指導原則》2002)[2]療效評定標準和《中醫病證診斷療效標準》[3]。臨床治愈:中醫臨床體征和癥狀消失或基本消失,證候積分減少≥90%;顯效:中醫臨床體征和癥狀明顯改善,證候積分減少≥70%;有效:中醫臨床體征和癥狀均有改善,證候積分減少≥30%;無效:中醫臨床體征和癥狀沒有明顯改善,證候積分減少<30%。按照尼莫地平法計算癥狀減分率=(治療前積分-治療后積分)/治療前積分×100%。見表1。

表1 臨床證候分級量化標準
注:計算公式(尼莫地平法)為:[(治療前積分-治療后積分)÷治療前積分]×100%
1.8 統計學方法采用SPSS 19.0 統計學分析,計量資料采用獨立樣本t檢驗,計數資料采用χ2檢驗。
2 結果
2.1 2組患者一般情況比較2組患者的年齡及治療前的癥狀嚴重程度均無統計學差異,見表1。
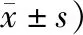
表1 2組患者一般情況比較 (例,
2.2 2組患者各項證候積分比較2組治療前后各項癥候積分均具有顯著統計學差異(P<0.001),見表2、表3。
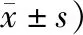
表2 2組患者各項證候積分比較 (例,
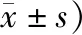
表3 2組患者各項癥候總積分及減分率比較 (例,
2.3 2組患者臨床療效比較治療組臨床治愈7例,顯效38例,有效5例,無效0例;對照組臨床治愈0例,顯效12例,有效7例,無效1例。見表4。

表4 2組患者臨床療效比較 (例,%)
3 討論
產后風濕是婦人產后常見的一種疾病,在產褥期間,出現肢體、關節、肌肉酸痛、麻木、重著者,又名產后身痛、產后痹。中醫歷代醫家對產后風濕的命名不一,其中產后身痛這一病名首見于宋代《當歸草堂醫學叢書·產育保慶集方》,名“產后遍身疼痛”,認為“產后百節開張,血脈流走,遇氣弱則經絡分肉之間,血多留滯,累日不散則骨節不利,筋脈引急,故腰背不能轉側,手腳不能動搖,身頭痛也。”[4]故本病的病因為氣虛血瘀,并立“趁痛散”以治之。宋·陳志明《婦人大全良方》云:“夫產后中風,筋脈攣急者,是氣血不足,臟腑俱虛,日月未滿而起早勞役,動傷臟腑,虛損未復,為風邪冷氣初客于皮膚經絡,則令人頑痹不仁,羸乏少氣,風氣入于筋脈,挾寒則攣急也。”[5]指出本病主要為產褥期機體血脈空虛,營衛失和,或起居不慎,或稍有勞累,風、寒、濕邪乘虛而入,使氣血運行受阻所致;或素體腎虛,產后更顯不足,胞脈失養而致,血虛為本病的基本病機。明·薛己《校注婦人良方·產后遍身疼痛方論》則在前人基礎上,補充了“血虛”“血瘀”致產后風濕的病因,并豐富了產后風濕的治法。其曰:“產后遍身疼痛者,由氣虛百節開張,血流骨節,以致肢體沉重不利,筋脈引急發熱頭痛,宜用趁痛散治之,陳無擇云:若兼感寒傷食,宜用五積散。若誤作傷寒發汗,則筋脈抽搐,手足厥冷,則變為痙,當大補氣血為主。”《沈氏女科輯要箋正》則指出產后風濕治療當以“養血為主,稍參宣絡,不可峻投風藥”,現代醫家劉敏如等[6]用臨床實驗研究也證實了產后“多虛多瘀”的病機。由此可以看出歷代醫家多認為婦人產后多以“血虛”“血瘀”證居多。我院侯麗萍教授根據歷代醫家對婦人產后風濕病因病機的認識,結合當今社會婦人產后體質的特點,應用現代醫學科技檢測手段TTM,對70例產后風濕進行了臨床觀察,其中治療組50例患者均進行了熱斷層掃描(TTM),得出結果:因虛夾實32例,占64%,其中氣結點多23例,氣結點多+中焦阻隔2例。陽氣不足+中焦阻隔9例;陽氣不足18例,占36%。據此提出產后風濕虛中夾實證、瘀證居多,認為其形成病因有三:其一,隨著生產力的發展,社會的進步,人民生活水平有了很大的提高,人們的生活方式發生了很大的變化,人們的生活方式已不再是顛沛流離、居無定所,而是安定祥和,物質豐富的生活,出行已不再是走路為主的方式,往往以車代步,或坐車,或騎車,人的自主運動量較古人大大減少,生活過于安逸,而且工作不再是簡單的體力勞作,往往以腦力勞動為主,勞動強度增大,工作壓力變大,工作中需要思想高度緊張和集中,思慮過度,《黃帝內經》云“思傷脾”,憂思過度,損傷脾胃,易致中焦脾胃氣機阻滯,且通過TTM檢查得到驗證,治療組中有11例中焦阻隔,占22%;其二,從妊娠至產后婦女活動量較正常人明顯減少,或基本不運動,過度安逸,易致氣機不暢,易致陽氣不振,陽氣失于振奮,加之產后耗氣傷血,氣血無力推動,郁滯經絡、關節,痹阻不通,不通則痛,致產后風濕;其三,在備孕和妊娠期間,多一味地注重滋補,加強營養,無論是食補,還是藥補,多為膏粱厚味之品,易致中焦脾胃氣機郁滯。故當今產后風濕的婦人多表現為虛實夾雜之證,多以中焦氣機郁滯為主,我院侯麗萍教授據此提出先通后補,疏通三焦,以中焦脾胃為樞紐,陽氣漸復,瘀血得化,邪有去路,通補兼施,治療上采用溫補氣血,通絡止痛之法,以梅花針穴位叩刺+拔罐治療聯合我院制劑參歸養榮合劑治療產后風濕,在臨床上取得了顯著的療效。
我院制劑參歸養榮合劑是以趁痛散合八珍湯為主組成,趁痛散出自《校注婦人良方》,具有補氣、活血、通絡的作用,八珍湯出于《正體類要》,補益氣血,是氣血雙補之劑。其中參歸養榮合劑重用紅參大補元氣,使氣旺以促血行,祛瘀而不傷正,紅參乃人參的熟品,為補氣之中帶剛健溫燥之性,能振奮陽氣,為君。當歸補血、活血,熟地黃補血,川芎入血分理血中之氣,三藥相配補血調血,補而不滯;白術、炙甘草,與君藥紅參相配健脾益氣,偏于溫,與歸、地、芎相合共奏溫補氣血,振奮陽氣,為臣。牛膝補血活血祛瘀,補肝腎,強筋骨,引藥下行;羌活善行上焦而理上,獨活行下焦而理下,三藥相伍,一上一下,直通足太陽膀胱經,共奏疏散風寒,除濕通痹,活絡止痛之功;桑寄生補肝腎,除風濕,通經絡,兼養血;肉桂,辛,甘,熱,溫中逐寒,宣導血脈;生姜、薤白通陽和胃,為佐。炙甘草,甘溫調中,為使。諸藥合用,相輔相承,相得益彰,共奏溫補氣血、通絡止痛之動。
梅花針,是集合多支短針淺刺人體一定部位和穴位的一種針刺方法,利用經絡在皮部與臟腑之間的傳注作用,以調整臟腑虛實,平衡陰陽,調和氣血,疏通經絡,使經絡通暢,氣血運行正常,臟腑功能協調。現代研究證明,閃火法拔罐除對局部皮膚有溫熱作用外,還通過對穴位或病變部位產生負壓吸引作用,使局部血管擴張,毛細血管充血等變化,可改善血液循環,使經絡氣血暢達,皮毛組織有養,通過經絡使臟腑功能促醒,鼓舞振奮人體的陽氣,氣滯、氣郁證得散。我院侯麗萍教授根據婦人產后的癥狀、體征、舌、脈證,實驗室檢查,結合現代醫療科技熱斷層掃描系統(TTM)進行辨證論治,給予先通后補,通補兼施的方法,應用梅花針,大椎、身柱梅花針叩刺+拔罐,大椎穴為手足三陽與督脈之會,與身柱穴均具有補氣壯陽之功,行梅花針叩刺+拔罐,以振奮陽氣,溫補陽氣,肝俞、脾俞穴梅花針輕叩,以促醒臟腑,疏通三焦,鼓舞陽氣,下肢足少陽膽經循經輕叩,疏肝扶脾,疏通經絡。
綜上所述,應用中醫梅花針+拔罐聯合參歸養榮和劑治療產后風濕,內服加外治,內外法結合,能夠大大地提高臨床療效,且不良作用低,值得推廣應用。

