微創經椎間孔腰椎椎間融合術治療老年不穩定性椎管狹窄的效果
陸焱,云雄,梁昌海,邢國
(中國人民解放軍聯勤保障部隊第九二八醫院脊柱外科,海口 571159)
椎體退行性病變所致的不穩定性椎管狹窄是脊柱外科較為常見的疾病之一,由于椎管狹窄導致壓迫脊髓及脊神經,導致患者患處長期疼痛,并引起相應反射區長期麻木、疼痛甚至喪失運動功能,對患者生活質量影響較大[1-2]。目前臨床上針對此類疾病的研究結果顯示,外科手術治療的效果相對較好,但是可供選擇的術式相對較多[3]。近年來,脊柱顯微外科的快速發展,為減少患者切開手術所致術中及術后不良反應創造了有利條件,而固定通道下微創經椎間孔腰椎椎間融合術(Mis-TLIF)是目前臨床上治療此種疾病效果較好的術式,但是針對此種術式對患者遠期隨訪以及對其生活質量影響的研究相對較少,評價不夠完善[4-5]。故我院開展此次研究,目的在于完善Mis-TLIF術的評價,為臨床提供資料。
1 資料與方法
1.1 一般資料 回顧性分析2015年2月至2018年2月于我院行不穩定性椎管狹窄根治術患者的病歷資料,符合條件共計102份,按照手術方式將所有患者病歷分為Coflex組[n=47,男27例,年齡(67.5±11.2)歲]和Mis-TLIF組[n=55,男25例,年齡(66.3±12.9)歲]。兩組患者病程、體質指數(BMI)、基礎疾病、病變部位、文化程度等一般資料比較,差異無統計學意義(P<0.05)。
1.2 納入與排除標準 納入標準: ①符合人民衛生出版社2013年出版的《脊柱外科學》[6]中關于不穩定性椎管狹窄的診斷;②病程超過6個月,且采取3個月以上保守治療無效,并具有顯著的手術指征;③首次接受手術治療;④Oswest功能障礙指數(ODI)>30及視覺模擬疼痛評分(VAS)>4分;⑤影像學資料提示為L4-5或L5S1腰椎單節病變,上下脊柱及關節正常;⑥年齡在60~80歲之間。排除標準: ①1年內脊柱外傷史;②伴有強直性脊柱炎或脊柱結核等其他脊柱疾病;③嚴重的心腦血管及神經系統等合并癥;④患者精神異常,不能配合調查;⑤病例資料不完善或隨訪資料缺失;⑥由于其他疾病本次術前有脊柱手術史。
1.3 方法 Coflex組采用TLIF進行治療,而Mis-TLIF組則采用Mis-TLIF技術進行治療,術后隨訪1年。
TLIF式: 患者全身麻醉后取俯臥位,常規消毒鋪巾后取后正中入路,切開后于患處棘突兩側向外剝離脊柱兩旁肌肉并清晰暴露患處椎板,切除患處椎板并在黃韌帶上行開窗減壓術,開窗減壓術前應對黃韌帶周圍組織進行查探,盡可能避免損傷棘突根部以及周圍椎體組織。而在處理棘上韌帶時應重點觀察其形態,進一步避免損傷及離斷。使用骨鉗貼骨咬除患處棘間組織并修整置入位置,確保其光滑平整。撐開脊間隙后進行試模,確定型號后置入對應型號Coflex,透視下調整位置至最佳后壓緊雙翼,采用0.9%氯化鈉注射溶液沖洗清潔后,修復相關組織并,逐層縫合。常規留置引流管,抗感染治療,術后2 d內拔出引流管,并評估患者情況,盡早開展康復訓練。
Mis-TLIF術式: 首先選擇入路及減壓方式。①單側入路單側減壓:單側神經根癥狀且影像學提示單側神經根管或椎間管狹窄;②單側入路雙側減壓:單側神經根癥狀但影像學提示對側黃韌帶肥厚、椎板增生、小關節輕度骨化增生內聚及輕度滑脫引起的椎管狹窄;③雙側入路雙側減壓:雙側神經根癥狀或單側癥狀伴有對側神經根腹側壓迫或嚴重狹窄。而后患者全身麻醉后取俯臥位,常規消毒鋪巾后在透視下于患側(單側入路)或雙側(雙側入路)上下椎體經椎弓根穿刺并置入導針,而后于導針中間取縱行切口切開皮膚及筋膜,并逐級依次置入擴張套管。隨后將直徑24 mm的擴張式通道管(山東冠龍公司,中國)沿套管置入,清理周圍組織并于手術視野下暴露椎板外沿以及上下椎關節,此時根據減壓方式,分別切除患側增生部分椎板、肥厚黃韌帶及部分關節突關節(單側入路單側減壓);患側部分椎板、黃韌帶、部分關節突關節、棘突基底部以及對側椎板內層及黃韌帶(單側入路雙側減壓);雙側增生部分椎板、肥厚黃韌帶及部分關節突關節(雙側入路雙側減壓)。將切除的自體骨(量不夠是采用異體骨)顆粒置入椎間隙,透視下采用Cupid微創脊柱內固定系統(常州康輝公司,中國)將椎弓根螺釘置入,并應用配套器械經皮放置連接棒并固定。隨后0.9%氯化鈉注射溶液清洗并于手術側放置引流管后逐層縫合傷口,引流管拔出以及康復訓練均同于TLIF式。
1.4 療效判定及觀察指標 分別比較兩組患者術中和術后相關數據,術后1月及末次隨訪時療效,術前、術后1月以及末次隨訪時腰部和下肢的VAS,ODI以及生存質量簡表(WHOQOI-BREF),術前及末次隨訪時影像學相關指標,并發癥以及復發率之間的差異。術中及術后相關數據包括手術時間,術中出血量,術后引流量及術后臥床時間等。
療效判定[6]: 根據參照日本整形外科學會 (JOA)頒布的腰椎評分計算改善率評估臨床療效。療效分為4個等級:優為75%~100%;良為50%~74%;中為25%~49%;差為0~24%。比較治療后1月及末次隨訪時優良率之間的差異。

VAS評分: 將疼痛分為0~10級,0級為無痛,10級為劇烈疼痛,由患者根據腰部及下肢疼痛情況選擇合適的等級。
ODI評價標準[7]:由生活自理、疼痛強度及提物等10個方面情況構成,每個方面6個選項,每個方面問題得分為5~10分,分值與功能障礙情況呈正相關。

WHOQOI-BREF評分標準[8]:通過WHOQOI-BREF評價患者生活質量,檢查項目包括生理、心理、社會及環境四個方面共計24個問題以及2個獨立分析條目構成,分值與生活質量呈正相關。
影像學相關指標: 包括椎間前、后沿間隙高度,腰椎前突角,椎管前后徑及椎管面積等。
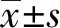
2 結果
2.1 兩組患者術中及術后相關數據比較 Mis-TLIF組手術時間顯著長于Coflex組,而術中出血量及術后引流量顯著低于Coflex組(P<0.05),但兩組患者術后臥床時間差異無統計學意義(P>0.05)。見表1。
2.2 兩組患者術后1月及末次隨訪時療效情況比較 兩組患者術后1月療效優良率差異無統計學意義(P>0.05),而末次隨訪時Mis-TLIF組優良率顯著高于Coflex組(P<0.05)。見表2。
2.3 兩組患者術前、術后1月及末次隨訪時腰部和下肢的VAS情況比較 經整體分析(兩因素重復測量方差分析)知:各指標的組間、時間及交互作用的整體差異均有統計學意義(P<0.05)。兩兩比較并結合主要數據分析:組內比較:治療組患者的腰部和下肢VAS評分隨著時間的進展,呈下降趨勢,術后1月、末次隨訪時比較,呈顯著性下降(P<0.05);組間比較:Mis-TLIF組的腰部和下肢VAS評分,術前均和Coflex組相近,而術后1月及末次隨訪時,和Coflex組相比均明顯下降,差異有統計學意義(P<0.05)。見表3。
2.4 兩組患者術前、術后1月及末次隨訪時ODI以及WHOQOI-BRE情況比較 經整體分析(兩因素重復測量方差分析)知:各指標的組間、時間及交互作用的整體差異均有統計學意義(P<0.05)。兩兩比較并結合主要數據分析:組內比較:Mis-TLIF組患者的ODI評分隨著時間的進展,呈下降趨勢,術后1月、末次隨訪時比較,呈顯著性下降;Mis-TLIF組患者的WHOQOI-BRE評分隨著時間的進展,呈升高趨勢,術后1月、末次隨訪時比較,呈顯著性升高(P<0.05);組間比較:Mis-TLIF組的ODI和WHOQOI-BRE評分,術前均和Coflex組相近,而術后1月及末次隨訪時,ODI和Coflex組相比均明顯下降,WHOQOI-BREI和Coflex組相比均明顯升高,差異有統計學意義(P<0.05)。見表4。
2.5 兩組患者影像學資料情況比較 經整體分析(兩因素重復測量方差分析)知:各指標的組間及交互作用的整體差異均有統計學意義(P<0.05),而時間指標比較差異無統計學意義(P>0.05)。兩兩比較并結合主要數據分析:組內比較:Mis-TLIF組影像學資料術后1月、末次隨訪時比較術前,呈顯著性升高(P<0.05),而術后1月與末次隨訪時比較差異無統計學意義(P>0.05);組間比較:Mis-TLIF組的所有影像學資料,術前均和Coflex組相近,而術后1月及末次隨訪時,所有影像學資料和Coflex組相比均明顯升高,差異有統計學意義(P<0.05)。見表5。

表1 兩組患者術中及術后相關數據比較

表2 兩組患者術后1月及末次隨訪時療效比較
注:與Coflex組比較,aP<0.05

表3 兩組患者術前、術后1月及末次隨訪時腰部和下肢的視覺模擬疼痛評分情況分)

表4 兩組患者術前、術后1月及末次隨訪時ODI以及WHOQOI-BRE情況比較
注:ODI為 Oswest功能障礙指數,WHOQOI-BREF為生存質量簡表

表5 兩組患者影像學資料情況比較
2.6 兩組患者并發癥及癥狀復發人數比較 Coflex組中術后腰椎后突畸形1例,其余無明顯并發癥,癥狀顯著復發人數為4例;Mis-TLIF組中導針穿破椎骨1例,重新調整進針后手術順利完成,1例螺釘移位,發生并發癥總人數2例,而癥狀顯著復發1例。兩組患者并發癥人數及癥狀復發人數差異無統計學意義(χ2=0.019、0.385,P>0.05)。
3 討論
不穩定性椎管狹窄多發于中老年人,而由于年齡原因,基礎疾病相對較多,且骨質流失相對嚴重時導致此類疾病保守治療效果較差的主要原因之一。目前臨床資料顯示,椎板切除減壓、椎體間融合術以及動態非融合均有較好的治療效果,而以往資料卻顯示,單純的減壓以及融合術式遠期療效較非融合術式差,其主要原因是由于減壓術對患者椎間隙改善不明顯,而融合術會導致患者椎骨退行性變加速[9]。而TLIF術結合融合及減壓治療不穩定性椎管狹窄近遠期效果都較好的一種術式,而伴隨著脊柱微創外科的發展,進一步解決了由于傳統切開術導致的應激反應較高,術后臥床時間長等不良反應[10-11],而本次研究將我院開展的椎體動態非融合術以及Mis-TLIF技術進行比較,主要是為了進一步探清Mis-TLIF治療此類疾病的優勢,且取得了較滿意的治療效果。
兩組患者術中及術后相關數據比較結果顯示Mis-TLIF組術中出血量及術后引流量顯著低于Coflex組,主要是由于Mis-TLIF技術為微創手術,對患者周圍組織損傷相對較小,而Coflex體積相對較大,需要完全分離周圍組織,故導致患者損傷大于Mis-TLIF術。而手術時間上動態非融合術卻顯著低于Mis-TLIF,而通過對比本次手術過程,筆者認為可以在今后的研究中進一步優化Mis-TLIF手術流程,以求達到減少手術時間的效果。
而兩組患者不同時間段治療效果比較結果顯示,兩組患者術后1月優良率無顯著差異,而末次隨訪時Mis-TLIF組優良率顯著高于Coflex組,這充分說明了Mis-TLIF技術遠期治療效果相對較好。雖然Adelt等[12]的研究結果顯示,動態融合技術遠期治療效果由于傳統經后路椎體融合術,但是由于Mis-TLIF技術在改善手術入路的基礎上,應用了微創技術,在避免損傷椎板、椎間小關節以及椎弓根結構,且避免了常規手術損傷周圍組織的情況下,對于患者遠期恢復起到了較好的保護作用[13],解決了由于后正中入路引發的問題,故患者遠期療效相對較好。
腰部及下肢VAS評分比較結果顯示,末次隨訪時,Mis-TLIF組腰部和下肢的VAS評分顯著低 Coflex組,這說明Mis-TLIF技術對患者椎管狹窄所致的疼痛癥狀效果也較好,筆者認為可能有以下幾點原因:一是減少后正中入路可能導致的神經及硬膜囊損傷,而術中神經損傷是導致患者術后發生疼痛的重要因素之一;二可能是椎弓根螺釘置入穩定性較Coflex好,有效的維持了手術效果。而后針對兩組患者術后ODI以及WHOQOI-BRE情況比較結果顯示,末次隨訪時Mis-TLIF組的ODI顯著低于Coflex組,WHOQOI-BRE則高于Coflex組,說明Mis-TLIF技術能有效解決患者功能障礙問題,提升其生活質量。ODI是目前用于患者腰部及下肢功能評價信度及效度均相對較高的量表[14-15],而Mis-TLIF技術在有效恢復患者椎體正常結構的同時,切除周圍可能導致關節囊內壓力增加的組織,從而進一步改善患者功能障礙的情況。且我院通過大量研究國內外資料,進一步完善了Mis-TLIF術式,針對性的開展治療,有效促進了患者功能的恢復。通過減少患者功能障礙及疼痛癥狀,所以其生活質量也得到了有效的提升。
最后針對患者影像學資料的研究結果也顯示,Mis-TLIF四組影像學數據資料均大度Coflex。椎間盤間隙的減小是導致椎管狹窄的重要原因之一,而椎管前后徑及面積更是反映椎管狹窄情況的直接指標。此一結果顯示了Mis-TLIF對患者上述4組數據改善結果相對較明顯。同時,與王子軒等[16]針對我國腰椎相關數據的調查結果對比,Mis-TLIF技術也更為接近正常值,故筆者認為Mis-TLIF技術對患者椎體結構改善作用較大,此結果也很好地解釋了Mis-TLIF療效相對好的原因。最后針對不良反應及復發率的研究結果顯示,兩組患者并發癥人數及癥狀復發人數差異無統計學意義,說明此種術式安全性也相對較好。
通過回顧之前資料,總結手術經驗,我科總結出關于Mis-TLIF技術的幾點建議:①術前應進一步完善患者檢查資料,并針對性制定手術方案是保證手術順利完成的基礎;②術中對患者手術相關解剖結構暴露一定要充分,避免手術損傷的擴大,特別是減壓術時,應該按照預先制定的計劃進行,避免盲目擴大減壓范圍及效果,導致手術效果受到影響;③雙側減壓時,應該調整好工作通道角度,同時先保留好黃韌帶相關結構,于韌帶表面潛行減壓,提升手術安全性。
綜上所述,Mis-TLIF技術能有效維持患者術后椎體正常結構,優化治療效果,同時有效改善患者疾病所致的疼痛及功能障礙,提升其生活質量,且安全性較好。

