以重度高鈣血癥為首發癥狀的一例B細胞性淋巴瘤PET/CT顯像及文獻復習
于艷霞,晁芳芳,韓星敏
鄭州大學第一附屬醫院核醫學科鄭州450052
以高鈣血癥為首發癥狀的B細胞性淋巴瘤的相關報道較為少見,同時描述其PET/CT影像學表現的文獻更為少見。現將鄭州大學第一附屬醫院收治的以重度高鈣血癥為首發癥狀的一例B細胞性淋巴瘤患者報道如下,并結合相關文獻就其可能的發病機制進行闡述。
1 臨床資料
患者,男,67歲,于2017年10月因“食欲減退10 d,發現血鈣高12 h”為主訴入院。10 d前患者無明顯誘因出現食欲減退,伴夜間多汗、全身乏力,至當地醫院就診。查電解質:血鈣5.00 mmol/L,血鈉132 mmol/L,血鉀4.5 mmol/L。予以補液、利尿、補鉀等治療,效差,遂來鄭州大學第一附屬醫院,急診以“高鈣血癥”為診斷收住,發病以來,體重下降10 kg。
入院后完善相關檢查。甲狀旁腺激素(PTH)3 210 pg/L(降低)。電解質:血鉀4.66 mmol/L(正常),血鈉 132 mmol/L(降低),血鈣 4.54 mmol/L(升高);予以補液、利尿等對癥支持治療,并密切監測電解質變化。血同型半胱氨酸38.39μmol/L(升高),N 端腦鈉肽前體(BNP)2.45 μg/L(升高),乳酸脫氫酶(LDH)2 458 U/L(升高);心電圖、心肌酶正常。患者炎癥指標白細胞計數、紅細胞沉降速率、C-反應蛋白升高。肺部CT示雙肺輕微炎癥。予以補液、利尿、降鈣(艾本、降鈣素、雙磷酸鹽)、護胃、營養心臟等治療,后多次復查血鈣,持續降低至1.88 mmol/L。
患者飲食、睡眠質量較差,精神欠佳。頭顱MRI示:雙側額頂葉、側腦室旁腦白質脫髓鞘;右側額葉、雙側側腦室旁、基底節區、左側丘腦腦梗死。
為尋找高鈣血癥原因,行尿本周蛋白電泳、血清免疫球蛋白固定電泳,均陰性。骨代謝指標:骨型堿性磷酸酶225 U/L(升高),降鈣素原2.115μg/L(升高),N-MID 骨鈣素6.93 μg/L(降低),25-羥基維生素D3、β膠原特殊序列測定均正常。腫瘤標志物:鐵蛋白>1 000μg/L(升高),神經元特異性烯醇化酶 98.482 μg/L(升高),AFP、CEA、CA125、CA19-9、CA72-4、CA15-3、前列腺特異性抗原、游離前列腺特異性抗原、非小細胞肺癌抗原21-1均陰性。PET/CT示:脾臟不均勻性代謝活躍,SUVmax約14.2;肝臟彌漫性代謝活躍,SUVmax約7.0;雙側腎上腺增粗,代謝活躍,SUVmax約7.7;全身骨骼多發不均勻性代謝活躍灶,SUVmax約21.2;左側髂窩軟組織腫塊代謝略活躍,SUVmax約1.7(圖1)。綜上,考慮血液系統疾病,診為淋巴瘤。
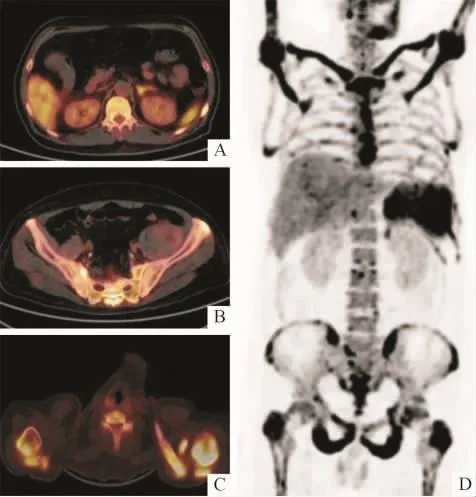
圖1 B細胞性淋巴瘤患者PET/CT影像表現
隨后行CT引導下坐骨穿刺活檢術,病理提示高級別B細胞性淋巴瘤。穿刺后次日晚,患者突發意識不清、呼吸急促、陣發性全身抽搐,伴牙關緊閉,口角稍向右偏斜,急查血氣分析示代謝性酸中毒。心電圖示急性前間壁心尖部心肌梗死、下壁心肌呈梗死樣改變。心肌酶譜和BNP均明顯升高。頭顱CT無異常。患者血乳酸明顯升高,有癲癇發作癥狀,首先考慮代謝紊亂所致,給予糾正酸中毒等對癥治療。患者處于淺昏迷狀態,家屬強烈要求出院,于出院后不久死亡。
2 討論
高鈣血癥是指血清游離鈣﹥2.6 mmol/L,其主要病因是原發性甲狀旁腺功能亢進癥和腫瘤性高鈣血癥。本例患者PTH水平降低排除原發性甲狀旁腺功能亢進癥可能。腫瘤性高鈣血癥常伴有全身多臟器的轉移,可迅速導致腎臟、神經系統受損,甚至心跳驟停。血液系統腫瘤伴發高鈣血癥常見于多發性骨髓瘤和淋巴瘤,本例尿本周蛋白電泳、血清免疫球蛋白固定電泳均陰性,結合影像學表現排除多發性骨髓瘤可能。B細胞性淋巴瘤僅約7.1%發生高鈣血癥[1],以高鈣血癥為首發癥狀的病例更為少見。
檢索“中國知網”“萬方醫學網”兩大數據庫,復習近10 a國內文獻,以“高鈣血癥”為首發癥狀的惡性淋巴瘤共7篇文獻8例患者。檢索近10 a PubMed文獻,共20篇個案報道,只有4篇描述以“高鈣血癥”為首發癥狀的惡性淋巴瘤患者的PET/CT影像表現[2-5],其中3篇 PET/CT顯示累及骨骼[3-5]。本例患者坐骨穿刺病理示高級別B細胞性淋巴瘤,且以高鈣血癥為首發癥狀,臨床罕見。PET/CT示脾臟、肝臟、雙側腎上腺、全身骨骼代謝活躍,較為明確地顯示出腫瘤累及范圍,且考慮為血液系統疾病導致,診斷為淋巴瘤。全身骨骼代謝活躍,SUVmax約21.2,同機CT示雙側鎖骨、肩胛骨可見輕度蟲噬樣骨質改變,余全身骨骼骨質改變不明顯。由此可見PET/CT可在早期發現淋巴瘤的骨骼浸潤。PET/CT還發現左側髂窩軟組織腫塊代謝略活躍,SUVmax約1.7。由于患者病情危急,未能取得病理結果。但是該腫塊的SUVmax較低,與肝、脾、雙側腎上腺、全身骨骼的代謝程度明顯不同,所以作者認為左側髂窩軟組織腫塊不考慮為淋巴瘤累及所致。
惡性腫瘤發生高鈣血癥的機制包括以下3種。①局部溶骨性因素:腫瘤細胞通過骨轉移、骨質破壞,骨鈣直接進入血液,以及分泌具有溶骨活性的破骨細胞激活因子,刺激骨吸收,導致骨質溶解和高鈣血癥。本例中PET/CT示全身骨骼不均勻性代謝活躍,考慮為淋巴瘤的骨骼浸潤所致的高鈣血癥。②體液性因素:主要是甲狀旁腺激素相關蛋白(PTHrP)分泌增加,有時亦可通過1,25-二羥維生素D3介導引起。PTHrP因其N末端氨基酸序列與PTH同源,故具有與PTH相似的作用,即通過破骨細胞的效應提高骨吸收,并作用于腎臟上的PTH受體,增強鈣的吸收,從而引起高鈣血癥[6]。本例患者由于條件限制,沒有檢測PTHrP,25-羥基維生素D3水平正常。③腫瘤高負荷:晚期惡性腫瘤患者腫瘤細胞負荷高,與病情進展迅速及化療藥物引起腫瘤細胞裂解有關,常伴有腫瘤溶解綜合征,血清LDH、β2微球蛋白、血尿酸明顯升高。
高鈣血癥治療的基本原則為促進鈣排出、抑制破骨細胞性骨吸收及治療原發病。唑來膦酸聯合降鈣素及水化、利尿等綜合治療措施對惡性腫瘤性高鈣血癥療效肯定[7-8]。研究[1]表明淋巴瘤伴高鈣血癥者多數預后較差。本例患者經過有效的治療,血鈣水平降低,但是病情仍然持續惡化。
綜上,以高鈣血癥為首發癥狀的高級別B細胞性淋巴瘤患者臨床少見,PET/CT在其診斷及分期中起到了重要的作用。

