血清同型半胱氨酸水平對急性ST段抬高型心肌梗死患者預后的影響
段瑋麗,宋佳,何東旭,武佳科,溫宗玉,焦云娣,于彤彤,孫志軍,孫兆青
(中國醫科大學附屬盛京醫院心內科,沈陽 110022)
急性心肌梗死(acute myocardial infacrtion,AMI)是指基于冠狀動脈粥樣硬化狹窄性斑塊破裂、急性血栓形成,造成冠狀動脈管腔堵塞及急性冠狀動脈血流完全或不完全中斷,從而導致心肌持續缺血缺氧所致心肌壞死的一種常見疾病,分為急性ST段抬高型心肌梗死(acute ST segment elevated myocardial infarction,STEMI)和急性非ST段抬高型心肌梗死(acute non-ST segment elevated myocardial infarction,NSTEMI)2種類型。STEMI具有很高的致死率,近來發病率逐年增加,給社會帶來了極大的衛生經濟負擔[1]。隨著經皮冠狀動脈介入(percutaneous coronary intervention,PCI)治療技術的發展,STEMI患者PCI治療后死亡率明顯下降,但研究[2]發現其術后1年死亡率仍高達11.4%,表明STEMI患者預后受多方面因素的影響。
血清同型半胱氨酸(homocysteine,Hcy)是甲硫氨酸在肝臟和腎臟代謝中的重要中間產物,與人體的抗氧化水平和甲基化水平直接相關,并且影響血管內皮細胞的功能[3-4]。研究[5]表明,血清Hcy水平與冠狀動脈粥樣硬化病變的嚴重程度密切相關,在心腦血管疾病的發生、發展中起著重要作用,然而,血清Hcy水平是否與STEMI患者的預后有關仍然存在爭議[6-7]。本研究分析PCI治療后STEMI患者的臨床資料,并隨訪不良事件發生情況,探討血清Hcy水平對STEMI患者預后的影響,為STEMI患者在院期間的臨床干預提供依據。
1 材料與方法
1.1 研究對象及分組
回顧性納入2012年12月至2014年10月中國醫科大學附屬盛京醫院診斷為STEMI且行PCI治療的患者340例。STEMI診斷符合中華醫學會心血管病分會《急性ST段抬高型心肌梗死診斷和治療指南》標準[8]。STEMI定義:存在>30 min持續不緩解的典型缺血性胸痛癥狀,心電圖相鄰2個或2個以上導聯ST段抬高(肢體導聯≥0.1 mV,胸導聯≥0.2 mV);同時血清心肌損傷標志物超過正常上限的第99百方法分位數并具有動態演變過程。所有入選患者均在入院后第2天清晨空腹抽取靜脈血進行血清Hcy檢測,編制血清Hcy值的受試者工作特征(receiver operating characteristic,ROC)曲線,確定預測界值為19.98 μmol/L,根據預測界值將患者分為2組:正常水平組(N-Hcy組,Hcy≤19.98 μmol/L,n=236)及高水平 組(H-Hcy組,Hcy>19.98 μmol/L,n=104)。排 除標準:(1)嚴重肝腎功能不全;(2)患有嚴重代謝疾病(痛風、甲狀腺功能減退);(3)重癥感染;(4)惡性腫瘤;(5)血液系統疾病;(6)近期有出血傾向;(7)重大手術外傷史等抗凝禁忌以及對阿司匹林過敏。本研究符合醫學倫理學標準,并經中國醫科大學附屬盛京醫院倫理委員會批準,同時獲得患者及家屬的知情同意。
1.2 研究方法
記錄入選患者的臨床資料,包括性別、年齡、吸煙、既往疾病史(高血壓病、糖尿病、高脂血癥、腎功能不全、腦卒中、陳舊性心肌梗死)、既往PCI、左心室射血分數(left ventricular ejection fraction,LVEF)、出院時用藥情況[阿司匹林、氯吡格雷、替格瑞洛、他汀類、血管緊張素轉換酶抑制劑(angiotensin converting enzyme inhibitors,ACEI)、β受體阻滯劑]、冠狀動脈病變及介入情況[左主干病變、三支病變、術前及術后心肌梗死溶栓治療(thrombolysis in myocardial infarction,TIMI)分級、主動脈內球囊反搏(Intra-aortic balloon pump,IABP)植入、術后應用欣維寧]、PCI術后全因死亡及主要心血管不良事件(心源性死亡、非致死性心肌梗死、非計劃再次血運重建)。以患者出院為研究起點,通過電話、門診或住院方式隨訪所有患者術后全因死亡及主要心血管不良事件(心源性死亡、非致死性心肌梗死、非計劃再次血運重建)。
1.3 統計學分析
采用SPSS 19.0軟件進行統計分析,正態分布計量資料以表示,組間比較采用獨立樣本t檢驗;非正態分布計量資料以中位數(四分位間距)表示,組間比較采用非參數檢驗Mann-WhitneyU檢驗;計數資料以例數(%)表示,組間比較采用χ2檢驗。組間生存分析比較采用單因素、多因素Cox回歸分析;多因素Cox回歸分析變量篩選采用進入法。P<0.05(雙側)為差異有統計學意義。
2 結果
2.1 ROC曲線分析
結果顯示,ROC曲線下面積為0.739(0.659~0.819,P<0.001),根據ROC曲線結果確定本研究中最佳血清Hcy水平為19.98 μmol/L(敏感度為0.833,特異度為0.745)。
2.2 2組一般情況比較
結果顯示,與N-Hcy組比較,H-Hcy組既往合并卒中(P=0.001)、腎功能不全(P=0.031)比例增高,合并高脂血癥(P=0.024)比例、住院期間LVEF(P=0.015)、出院時ACEI用藥(P=0.015)比例降低。見表1。
2.3 2組患者冠狀動脈病變及介入情況
結果顯示,與N-Hcy組比較,H-Hcy組左主干病變(P=0.041)、三支病變(P=0.015)、術中植入IABP(P=0.040)比例增高。而2組術前血流TIMI 0/1級、術后血流TIMI 3級及術后使用替羅非班患者比例差異均無統計學意義(均P>0.05),見表2。
2.4 2組患者預后比較
結果顯示,2組患者中位隨訪時間為18.2(12~35)個月,H-Hcy組患者全因死亡和心源性死亡發生率明顯高于N-Hcy組(P<0.001)。2組在非致死性心肌梗死率及非計劃再次血運重建率上差異無統計學意義(P>0.05),見表3。
2.5 Hcy水平與患者預后的關系
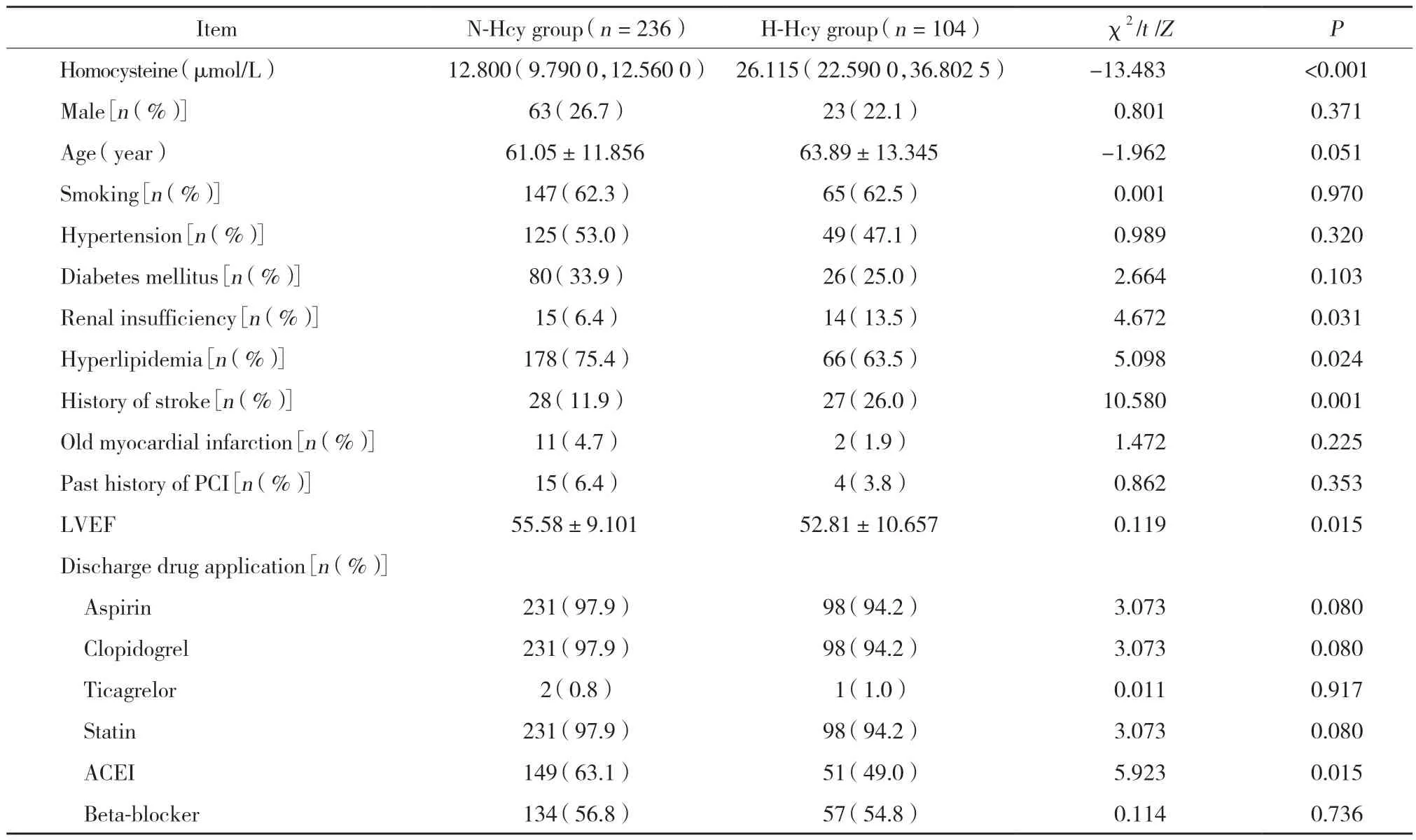
表1 2組患者一般情況比較Tab.1 Comparison of baseline clinical characteristics between the two groups

表2 2組患者冠狀動脈病變及介入情況[n (%)]Tab.2 Comparison of coronary artery disease and intervention[n (%)]

表3 2組患者預后比較 [n (%)]Tab.3 Comparison of prognosis between the two groups [n (%)]
單因素Cox分析結果顯示,血清Hcy水平與全因死亡及心源性死亡相關(均P<0.01),在調整既往罹患卒中、高脂血癥、腎功能不全、LVEF、左主干病變、三支病變、IABP植入及出院時ACEI用藥情況等因素后,多因素Cox分析結果顯示血清Hcy水平是STEMI患者PCI術后全因死亡(P=0.008)及心源性死亡(P=0.027)的獨立預測因素,見表4。
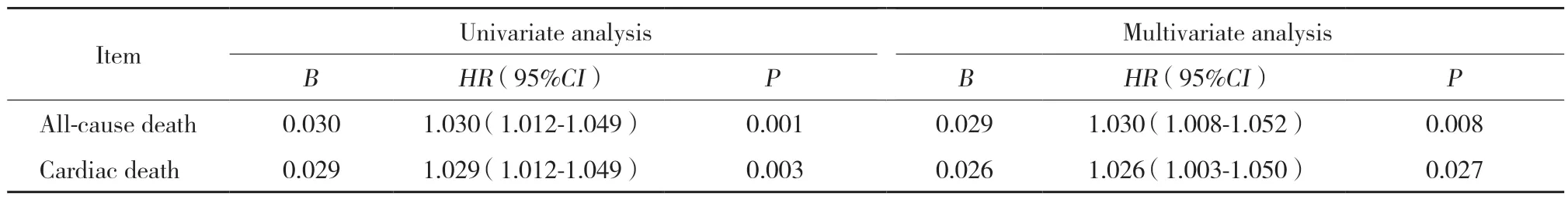
表4 Hcy水平與患者預后的Cox分析結果Tab.4 Results of the Cox analysis between the homocysteine levels and prognosis of patients
3 討論
我國冠狀動脈粥樣硬化性心臟(簡稱冠心病)患病率及死亡率正處于上升階段[1],近年來對STEMI的機制和預后的研究受到了廣泛關注。現有研究普遍認為血清Hcy與多種心腦血管疾病的發生有一定關系,并參與AMI的病理過程。本研究通過比較不同Hcy水平患者的全因死亡及主要心血管不良事件的發生情況來探究血清Hcy水平對PCI術后STEMI患者預后的影響。結果顯示,血清Hcy水平升高的STEMI患者有更高的左主干病變及三支病變檢出率,其PCI術后全因死亡及心源性死亡發生風險更高,表明血清Hcy水平對PCI術后STEMI患者預后具有重要的預測價值。
鄢高亮等[9]通過對1 408例行PCI治療的冠心病患者進行隨訪后發現高Hcy水平與冠心病患者冠狀動脈病變嚴重程度相關,而且是冠心病患者支架置入術后發生主要心腦血管不良事件的一個獨立的預測因素。FU等[10]研究660例急性冠狀動脈綜合征患者長期隨訪發現發生全因死亡及MACE患者的血清Hcy水平明顯高于未發生類似事件患者,表明Hcy水平與急性冠狀動脈綜合征患者長期預后相關。另外,YEH等[11]研究還發現Hcy水平升高的患者LVEF相對較低,預后較差。但另外一項meta分析[12]結果并未發現高Hcy水平與冠心病風險的相關性。本研究結果與既往大部分研究結果一致,PCI術后STEMI患者中血清高Hcy水平對其長期預后有重要預測價值。
血清Hcy作為獨立于冠心病傳統危險因素的一種新危險因素逐漸被人們熟知,但高Hcy導致AMI發生發展及預后的機制并未明確,目前認為可能與以下幾個方面有關:(1)Hcy代謝過程可促進氧自由基生成并誘導血管內皮損傷[4];(2)Hcy增加炎癥反應、促進多種炎性細胞因子生成,抑制血管內皮細胞的生長及再生,刺激血管平滑肌細胞增殖和遷移,最終加快動脈粥樣硬化斑塊形成的速度[3,13];(3)血清高Hcy水平使血小板活化,促進血小板黏附、聚集和釋放,增進血管收縮,導致動脈粥樣斑塊形成、破壞,從而引起血栓生成;同時增加了PCI治療的難度及并發癥的發生率,導致預后不良[14];(4)高Hcy水平引起心肌再灌注不足、降低LVEF,從而引起左心室重構,最終導致主要心血管不良事件發生[15]。
綜上所述,血清Hcy水平升高的STEMI患者PCI術后全因死亡及心源性死亡發生風險更高,血清Hcy水平是STEMI患者預后的獨立預測因素。本研究為單中心回顧性研究,且僅測量1次患者入院后血清Hcy水平,可能會對結果造成偏移,因此今后需要進一步研究論證。

