不同劑量臍帶間充質干細胞在針刀鏡下定植治療強直性脊柱炎患者病變髖關節的臨床觀察
曲海洪,李曉昊,張軍
1.廣州萊德爾生物科技有限公司,廣東 廣州 510643;2.中國人民解放軍南部戰區總醫院,廣東 廣州 510000;3.暨南大學,廣東 廣州 510632
強直性脊柱炎是臨床常見的慢性炎性脊柱關節病[1],以侵犯骶髂關節和中軸關節為特征[2],好發于年輕人,約有1/3患者可因髖關節受累而致殘[3],目前尚缺乏有效治療措施。本課題組應用微創針刀鏡聯合臍帶間充質干細胞定植治療AS髖關節病變患者30例,并隨訪至24周,旨在研究治療前后各組別AS患者病變髖關節功能和疾病相關炎性指標的變化,比較不同劑量組臍帶間充質干細胞的療效及評估不同組別安全性。
1 資料與方法
1.1 診斷標準 參照ACR/EULER2009強直性脊柱炎分類診斷標準[4]。
1.2 納入標準 ①符合AS診斷標準;②有單側或雙側髖關節疼痛癥狀,按照Bath AS異常髖關節X線分類標準[5]骨盆平片符合II級-III級損害特征或是骨盆平片符合0級-I級損害特征并且髖關節MRI提示滑膜炎并對應關節腔存在積液;③入組前經正規治療6個月以上,未能控制髖關節癥狀;④年齡18-60歲;⑤患者知情同意。
1.3 排除標準 ①不符合病例納入標準者;②妊娠期或近期準備妊娠婦女,哺乳期婦女;③有嚴重心、腦、腎、血液系統原發疾病者;④同時患有其他血清陰性脊柱關節病或合并其他風濕免疫系統疾病者;⑤傳染病患者,或近期與傳染病患者有密切接觸者;⑥精神病患者;⑦對人血白蛋白和臍帶間充質干細胞培養體系主要成分如青霉素、鏈霉素過敏者。
1.4 一般資料 選取2016年5月-2017年5月于南部戰區總醫院中醫風濕科住院治療的符合納入標準的AS患者共30例,其中男20例(29髖),女10例(16髖),年齡18-41歲,平均(28.10±7.58)歲;病程7-85個月,平均(26.73±21.22)月。
1.5 臍帶間充質干細胞分離和培養[6]經南部戰區總醫院倫理委員會批準,選取南部戰區總醫院婦產科健康剖腹產產婦(經檢測其乙肝抗原、抗HCV抗體、抗HIV抗體、抗梅毒螺旋體抗體、支原體、抗巨細胞病毒抗體等均為陰性,孕期各項檢查包括TORCH、唐氏篩查等均正常,經孕產婦及家屬同意且簽署自愿捐獻臍帶志愿書),選取經腹剖腹產新生兒臍帶,自手術臺上取下臍帶后,用含抗生素的生理鹽水浸泡,保持4 ℃恒溫儲存。在潔凈操作臺中將臍帶用PBS反復沖洗,洗凈殘余血液后用剪刀和止血鉗剔除臍靜脈、臍動脈并剪碎。隨后將其置入體積相同的II型膠原酶于37 ℃恒溫消化2-3小時,待上述物質呈現膠凍狀態,再采用PBS將其稀釋為50 mL,用離心機離心5分鐘,靜止后取上清液,再次離心5分鐘后,棄其上清液,采用Stem cells專用培養基重懸其沉淀物,移入6孔板中。隔2日換液1次。在顯微鏡下觀察其細胞覆蓋80%的培養瓶底時傳代,移除舊的培養液,采用PBS洗滌3次。取1 mL的0.25%胰蛋白酶消化液進行消化,顯微鏡下觀察到細胞突起消失、細胞變圓即加入培養液使消化終止。將貼壁細胞吹打為單細胞懸液,采用一定比例進行分瓶傳代,調整恒溫培養箱參數為37 ℃并5%CO2,將細胞置于其中進行培養。第2日更換培養液后將檢測合格的培養細胞收集成MSCs懸液,分別為:低劑量MSCs組20 mL(含MSCs數為0.7×107-1×107個)、中劑量組30 mL(含MSCs數為1.4×107-2×107個)、高劑量組40 mL(含MSCs數為2×107-3×107)。
1.6 治療方案[6]按手術流程進行術前準備,患者取可保持患側髖關節伸展的平臥位,以前入路口為手術入口,取15 mL利多卡因行局麻后,用手術刀切開前入路口皮膚,再用平刀逐層切開皮下筋膜層、肌層及關節囊。換用鈍性撥針進行擴口和疏通,建立手術通路,將針刀鏡合體套管置入,待其抵達關節面拔出套管芯,將針刀合體光鏡置入,打開灌洗液連接通道后將灌洗液灌入。于鏡下觀察髖臼及股骨頭病變情況,清理病變滑膜組織及軟骨碎屑,修整髖臼及股骨頭壞死骨面,反復以生理鹽水進行沖洗。再采用自主研發的4毫米克氏針以多方向扇形在避開正常軟骨面的情況下鉆入骨壞死區。于可視微創針鏡引導下,采用套筒器械把各劑量組MSCs懸液分別注入鉆孔區域。然后拔除關節腔內器械,將腔內積液清除,活動患肢無異常后行術口縫合,覆蓋無菌紗布并以彈力繃帶進行包扎。術后須將制動患肢1日,一般無需行圍手術期抗生素治療。
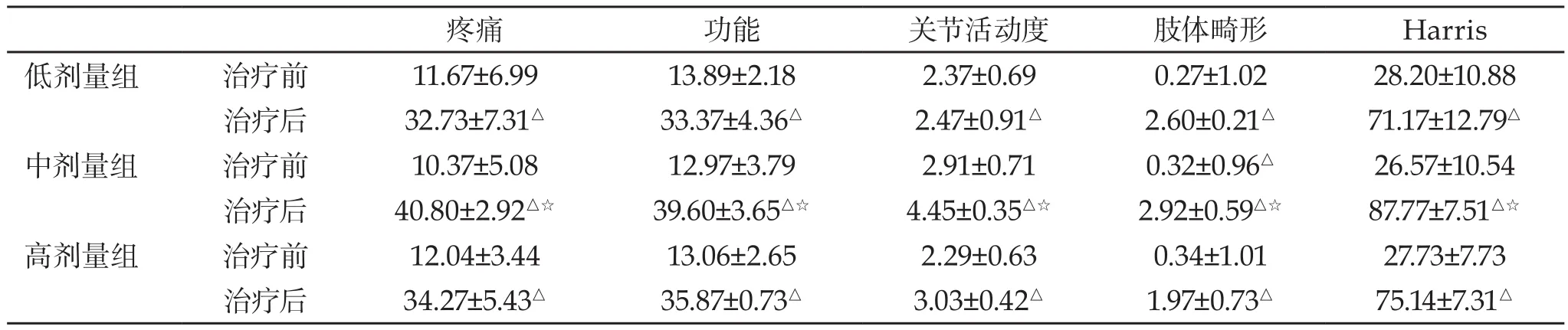
表1 不同劑量組治療前后Harris評分(Mean±SD)
1.7 觀察項目和檢測方法
1.7.1 髖關節功能評估 分別在治療前、治療后6月進行Harris髖關節評分[7]。
1.7.2 AS疾病炎性指標 分別在治療前、治療后6月抽取患者靜脈血檢測血沉(ESR)、C-反應蛋白(CRP)水平。
1.8 評估治療方案安全性 分別于治療前、治療后1月、3月、6月檢測患者三大常規及生化指標,行心電圖檢查,并及時記錄研究中的不良事件。
1.9 數據統計方法 用SPSS 17.0統計軟件進行數據分析:用(Mean±SD)表示計量資料,組間同一時間節點比較及同組中治療前后的比較,采用t檢驗處理符合正態分布的數據,采用非參數檢驗處理不符合正態分布的數據。
2 結果
2.1 一般資料 本研究納入36例伴有髖關節病變AS患者,全部完成觀察,無一脫落、剔除。
2.2 患者髖關節功能評估 治療6月后,低、中、高劑量組患者疼痛、功能、關節活動度、肢體畸形及Harris總分均較治療前有明顯升高,差異有統計學意義(P<0.05)。中劑量組治療后疼痛、功能、關節活動度、肢體畸形及Harris總分高于低劑量組、高劑量組(P<0.05),三組治療前各評分差異無統計學意義(P>0.05)(見表1)。
2.3 患者炎癥指標評估 治療6月后,低、中、高劑量組別患者的相關炎性指標(血沉、C反應蛋白)水平較治療前均有明顯降低,其差異具有統計學意義(P<0.05)。其中,中劑量組別治療后的ESR、CRP水平低于低劑量組、高劑量組(P<0.05),三組治療前ESR、CRP水平差異無統計學意義(P>0.05)(見表2)。
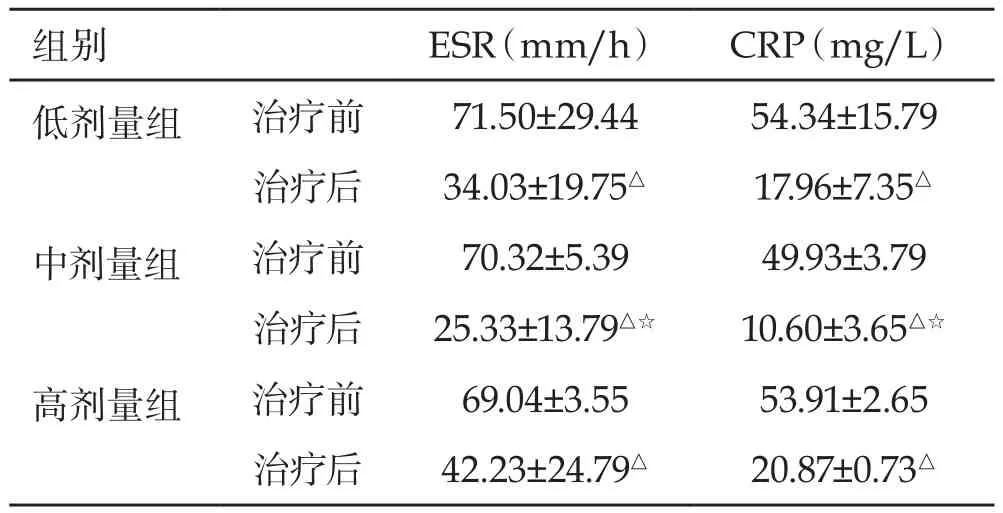
表2 不同劑量組治療前后ESR、CRP水平比較(Mean±SD)
2.4 不良反應 監測36例患者心電圖、血常規、肝腎功能等指標,均未見異常。有2例患者術后出現傷口局部紅腫、愈合延遲,給予換藥護理后,術口愈合。
3 討論
AS髖關節早期病變以滑膜炎癥為主,病理顯示滑膜增生、淋巴樣浸潤及血管翳形成,接著血管翳可逐漸覆蓋軟骨使其變性和降解,形成骨破壞,損害關節功能[7]。由于缺乏血管,髖關節軟骨組織損傷后難以再生修復。
目前并無特異性有效治療措施[8],近年來間充質干細胞的研究成為熱點。MSCs自我更新以及在特定微環境下多向分化的生物特性,成為當前修復軟骨缺損、恢復關節結構并促進關節功能恢復、阻斷骨破壞有效治療策略之一。然而,在干細胞移植的方法和干細胞的臨床治療劑量上還沒有形成固定的標準。局部移植在準確性及安全性方面均優于靜脈移植,但局部移植,通常為關節腔注射,也同樣面臨一些問題,如:種子細胞的主動轉運和歸巢能力不足,難以附著在軟骨損傷部位發揮修復作用,并且關節液的流動性和稀釋作用也可能影響種子細胞在損傷部位的定植,從而治療效果受到影響[9]。其次,粘附于其他部位的細胞,或者游離于關節液中,還可能誘發炎性反應,引起滑膜增生,形成游離體、瘢痕組織等,增加了并發癥的風險。第三,AS患者關節腔內為炎性環境[10],不僅影響MSCs的軟骨形成能力,還可能引起新生軟骨的降解。因此,如何將種子細胞在良好的環境下精確、高效地定植于目標區域,需要臨床上探索出一種新的技術。
微創針刀鏡技術,為南部戰區總醫院中醫風濕科韋嵩教授及其團隊的原創技術,該技術以《內經》“九針十二原”等篇章為基礎,結合現代醫學“內窺鏡”技術,通過自主研發的系列微型器械在可視條件下進行組織微透析、灌洗、關節腔內滑膜組織清理等操作,可改善腔內炎性環境[11]。我們將此項技術用于探索AS髖關節病變不同劑量干細胞局部定植,臨床結果顯示,治療后6月,低、中、高劑量組患者疼痛、功能、關節活動度、肢體畸形及Harris評分均較治療前升高,且中劑量組治療后疼痛、功能、關節活動度、肢體畸形及Harris總分高于低劑量組、高劑量組;治療6月后,低、中、高劑量組患者ESR、CRP水平均較治療前有明顯下降,且中劑量組治療后ESR、CRP水平低于低劑量組、高劑量組。低、中、高劑量組安全性評價指標均為出現異常。
綜上所述,不同劑量組MSCs于微創針刀鏡可視條件下定植治療AS病變髖關節對髖關節功能的改善和疾病炎性指標的降低方面均有積極意義,具有良好的臨床療效和安全性。其中中劑量組可以更加迅速緩解患者臨床癥狀,更大幅度地降低疾病活動度,更好地改善病變髖關節活動功能,是臨床治療的較佳劑量。

