試析麻醉睡眠平衡術治療慢性失眠癥的療效
董長明
(重慶市長壽區人民醫院麻醉科,重慶,401220)
生活壓力的不斷增加,使得許多成年人忍受著慢性失眠帶來的痛苦,嚴重影響人們生命質量[1]。失眠患者由于長期處于睡眠被剝奪的情況下,較易誘發出注意力不集中和煩躁及疲乏等癥狀,并合并有呼吸、免疫和應激等功能不全。現臨床上慢性睡眠癥有藥物治療和非藥物治療,有研究表明,全身麻醉和自然睡眠在醫學上存在相似的行為學,因此全麻鎮靜通過對患者大腦內睡眠神經網絡進行激活,可起到改善大腦興奮和抑制系統的平衡,進而達到提高治療慢性失眠癥效果的目的[2]。基于麻醉和睡眠的理論和臨床研究,現本文就34例慢性失眠癥患者進行研究,分析麻醉睡眠平衡術應用后的治療效果,現將結果報道如下。
1 資料與方法
1.1 一般資料 選取2018年1月至2019年1月重慶市長壽區人民醫院麻醉科收治的慢性失眠癥患者34例,其中男14例,女20例;年齡30~55歲,平均年齡(42.35±5.26)歲;病程6~60個月,平均病程(32.15±5.14)個月。
1.2 納入標準 1)所選取患者均符合慢性失眠癥相關診斷標準[3];2)本次研究已提前告知患者及家屬,已自愿簽署同意書;3)睡眠障礙每周至少出現3次,且連續1個月以上;4)已經過醫院倫理委員會同意;5)由于失眠引發苦惱和影響社會功能等。
1.3 排除標準 1)意識不清和精神異常者;2)合并嚴重心、腎、肝等器質性疾病者;3)妊娠或哺乳者;4)對本次所使用藥物有過敏現象者;5)近期參加過其他臨床研究者。
1.4 治療方法 34例患者在入院后均行常規檢查,對各系統嚴重疾病進行排除,后醫護人員應告知患者在治療前禁食8 h,禁飲4 h,對血氧飽和度和心電圖及無創血壓等加以監測,建立靜脈通道,后使用具有靶濃度控制輸注技術(Target Controlled Infusion,TCI)功能的微量注射泵泵注異丙酚,在Marsh模式下將效應室濃度預設為3.0 μg/L,治療時間從晚上21:00開始,靜脈注射咪達唑侖2 mg,開始麻醉誘導,血壓和心率保持在(術前值±20%),異丙酚共勻速輸注2 h,停藥后,耐心等待患者自然蘇醒,并對患者各項生命體征進行觀察,保證其無異常,后停止監測,令患者自由睡眠。每次療程時間為3 d,但操作時應結合患者實際情況進行。治療前后均采用腦電超慢漲落分析儀檢測患者腦內神經遞質。
1.5 觀察指標 采用里茲睡眠評價問卷(Leeds Sleep Evaluation Questionnaire,LSEQ)對患者睡眠、清晨行為情況進行評測,表內含有10個項目,其中包括警覺及行為、睡眠質量、宿睡癥狀、入睡情況等。另外分析患者治療后不良反應,內含清晨瞌睡、頭昏、輕度惡心等。
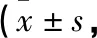
表1 患者治療前后LSEQ各因子評分和總分比較分)
1.6 療效判定標準 評估標準[4]:治愈:34例患者治療后LSEQ增分>300分,且入睡潛伏期<30 min,睡眠時間在9 h或以上,具有較好的睡眠質量;顯效:患者治療后LSEQ增分200~300分,且入睡潛伏期<30 min,睡眠時間在7~9 h之間,具有較高的睡眠質量;有效:患者治療后LSEQ增分100~200分,且入睡潛伏期<30 min,睡眠時間在5~7 h之間,睡眠質量一般;無效:患者治療后LSEQ增分<100分,且入睡潛伏期>30 min,睡眠時間在<5 h,睡眠質量較差。
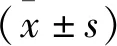
2 結果
2.1 患者治療后臨床療效 34例患者治療后,治愈為29.41%,顯效為35.29%,有效為29.41%,無效為5.89%,總有效率為94.11%。
2.2 患者治療前后LSEQ各因子評分和總分比較 患者宿睡癥狀治療前后評分比較,差異無統計學意義(P>0.05),較之治療前,警覺及行為、睡眠質量、入睡情況、總分均有所改善,差異有統計學意義(P<0.05)。見表1。
2.3 患者治療后不良反應發生率 34例患者治療后,次日清晨瞌睡為5.88%,頭昏為2.94%,輕度惡心為2.94%,未見無法忍受的不良反應,不良反應發生率為11.76%。
3 討論
有研究報道[6],慢性失眠癥患者存在覺醒過度的特征,主要表現為對環境過度反應和過度憂慮等。麻醉睡眠平衡術主要藥物為異丙酚,應用后可和中樞神經系統中的γ-氨基丁酸所介導的抑制性突觸電位具有一定關聯,使得γ-氨基丁酸和受體的結合具有增強作用[7]。
麻醉睡眠平衡術在實際應用中應注意做好安全管理,異丙酚是一種具有快速和短效的全麻藥物,患者在使用后其麻醉深度和異丙酚濃度緊密相關。
本次研究由于所收集數量較少,未做到盲法,因此麻醉睡眠平衡術的確切療效還需得到進一步驗證,但在此次研究中,麻醉睡眠平衡術在治療期間具有較高治療效果,且無不能忍受的不良反應。綜上所述,在慢性失眠癥患者中使用麻醉睡眠平衡術進行治療效果顯著,安全性高,值得臨床推廣。

