針刺聯合運動療法治療痙攣性雙癱型腦性癱瘓臨床觀察
李克偉
腦性癱瘓(簡稱腦癱)是由于嬰兒在圍產期大腦缺血、缺氧等因素引起的非進行性腦損傷綜合征[1-2],是導致兒童致殘的主要原因,以痙攣性雙癱較為常見。患兒常表現為異常運動模式、異常行為、異常姿勢等中樞性運動障礙,并伴有感覺、知覺、認知和交流障礙,嚴重影響其運動功能和生長發育。康復訓練對于腦癱患兒腦神經可塑性及運動功能恢復極為重要。祖國醫學認為,腦絡受損、腎精不足是本病重要的發病機制[3];腦為元神之府,腎藏精主司生長發育,故健腦通絡、補腎填髓為治療之本。本研究旨在探討針刺輔助治療痙攣性雙癱型腦癱的療效。
1 資料與方法
1.1 臨床資料 選擇2016年10月至2018年10月我院治療的痙攣性雙癱型腦癱患兒60例,按隨機數字表法分為觀察組和對照組各30例。觀察組中男24例,女16例;年齡32~71個月,平均(48.2±2.1)個月;粗大運動功能分級系統(gross motor function classification system,GMFCS)評定Ⅱ級21例,Ⅲ級9例。對照組中男23例,女17例;年齡34~70個月,平均(48.4±1.8)個月;GMFCS Ⅱ級22例,Ⅲ級8例。兩組患兒在性別、年齡、GMFCS分級方面比較差異無統計學意義(P>0.05),具有可比性。
1.2 診斷標準 參照《中國腦性癱瘓康復指南(2015)》中關于腦癱的診斷標準[4]。
1.3 納入標準 (1)符合小兒痙攣性雙癱型腦癱的診斷標準;(2)GMFCS分級為Ⅱ、Ⅲ級;(3)年齡2~6歲;(4)下肢腓腸肌肌張力異常增高;(5)監護人知情同意,且醫院倫理委員會批準。
1.4 排除標準 (1)6個月內下肢接受過肉毒毒素注射;(2)接受過選擇性脊神經后根切斷術;(3)正在使用抗痙攣藥物;(4)關節固定攣縮;(5)合并顱內高壓水腫、先天性心臟病及肝腎功能不全;(6)伴有繼發性癲癇或精神發育遲滯,難以接受康復訓練指令和評估。
1.5 治療方法 對照組給予運動康復治療,包括(1)運動療法:經專業培訓的治療師,以Vojta法、Bobath法等康復治療技術為主[5],促進神經發育,每日1次,每次40 min,療程12周。(2)作業治療:主要為提高日常生活能力、改善肢體功能、認知功能為主,每日1次,每次30 min。(3)核心穩定性訓練:旨在訓練患兒骨盆和軀干部位肌肉的穩定和協調性,主要采用Bobath球方式訓練,每日1次,每次10 min。觀察組在對照組治療基礎上輔助針刺治療:以體針和頭針聯合,均采用40 mm毫針。體針取雙側三陰交、足三里、內庭、環跳、承扶、委中、涌泉及照海,內庭、環跳、委中采用瀉法,三陰交、足三里用補法,余平補平瀉,留針30 min,行針2次。頭針取足運感區、平衡區、百會、頂顳前斜線(下肢區),進針得氣后快速捻轉,200次/分,留針45 min,運針3次。頭針與體針兩組穴位隔天交替使用,療程12周。
1.6 觀察指標
1.6.1 雙下肢腓腸肌肌張力 采用改良Ashworth量表評分[6]和足背屈角角度評估兩組患兒雙下肢腓腸肌肌張力緩解情況,足背屈角角度采用關節量角器測量。
1.6.2 站立與行走、跑等功能 采用粗大運動功能測量(gross motor function measure,GMFM)的D區(13項)、E區(2項)分數變化評估站立與行走、跑等功能改善情況[7]。每一項指標完成動作90%以上為3分,完成動作10%~90%為2分,完成動作<10%為1分,完全不能為0分。
1.6.3 日常生活活動能力(activity of daily living,ADL) 采用中國康復研究中心兒童ADL評定量表評估日常生活能力改善情況[7]。滿分100分,分為9大項,50小項。
2 結果
2.1 兩組患兒雙下肢腓腸肌肌張力比較 見表1。
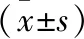
表1 兩組患兒雙下肢腓腸肌肌張力比較
注:與治療前比較,at=18.846,9.284,P<0.05;與對照組比較,bt=-6.389,8.234,P<0.05。
表1結果表明,治療前兩組改良Ashworth量表評分和足背屈角角度比較差異無統計學意義(P>0.05)。治療后觀察組改良Ashworth量表評分低于治療前,足背屈角角度高于治療前,差異有統計學意義(P<0.05)。觀察組治療后改良Ashworth量表評分低于對照組,足背屈角角度高于對照組,差異有統計學意義(P<0.05)。
2.2 兩組患兒站立與行走、跑功能比較 見表2。

表2 兩組患兒站立與行走、跑功能比較分)
注:與治療前比較,at=-5.645,-3.893,7.712,5.894,P<0.05;與對照組比較,bt=8.850,3.775,P<0.05。
表2結果表明,治療前兩組GMFM的D、E區分數比較差異無統計學意義(P>0.05)。治療后兩組GMFM的D、E區分數均高于治療前,差異有統計學意義(P<0.05)。觀察組治療后GMFM的D、E區分數均高于對照組,差異有統計學意義(P<0.05)。
2.3 兩組ADL評分比較 見表3。

表3 兩組ADL評分比較分)
注:與治療前比較,at=-9.069,-15.093,P<0.05;與對照組比較,bt=-4.683,P<0.05。
表3結果表明,治療前兩組ADL評分比較差異無統計學意義(P>0.05)。治療后兩組ADL評分均顯著高于治療前,差異有統計學意義(P<0.05)。觀察組治療后ADL評分顯著高于對照組,差異有統計學意義(P<0.05)。
3 討論
由于大腦組織的損害累及腦髓質和大腦皮質,痙攣性雙癱的患兒通常表現為站立和步行不能或不穩[8],日常生活能力低下;同時還伴有智力、言語及視聽覺障礙等,降低患兒生活質量。
運動療法、康復治療技術(Bobath法、Vojta法等)、神經發育療法以及平衡功能訓練是痙攣性雙癱型腦癱患者的主要康復手段。通過上述康復鍛煉方案對相應部位進行刺激,可加速腦細胞發育,不同程度的恢復腦干脊髓的中樞神經功能[9]。同時促進血液流動,改變細胞的內環境,加速局部的循環,激發大腦皮質的興奮,緩解肌肉痙攣,改善關節的活動度,矯正異常的運動模式,恢復關節功能[10]。本研究中,30例患者接受單純運動療法,經過12周的運動療法、作業治療以及核心穩定性訓練,其雙下肢腓腸肌肌張力下降,行走、跑能力提高,日常生活活動能力獲得顯著改善,表明該治療方案具有較好的臨床療效。
祖國醫學認為,痙攣性腦癱類似于中醫“五遲”“五軟”等癥狀[2],治療應以健腦通絡、補腎填髓、養血柔筋為主[11-12]。
針刺療法作為傳統康復醫學重要組成部分,有醒腦開竅、疏通經絡、運行氣血等作用[13],在兒童腦癱治療中發揮重要角色。本研究中,我們采用頭針和體針聯合的方式,通過針感的傳導可以調和陰陽、疏通經絡,進而改善肢體功能。結果顯示,在聯合針刺治療后,與單純運動療法比較,聯合治療患者改良Ashworth量表評分、足背屈角角度、GMFM的D、E區分數變化以及ADL量表評分改善情況更具優勢,表明針刺輔助療法在改善此類患者雙下肢腓腸肌肌張力及雙下肢站立及行走方面有顯著療效,可提高患者日常生活活動能力。
本研究采用前瞻性臨床對照研究,探討痙攣性雙癱型腦癱患者采用針刺聯合運動療法的療效。結果表明觀察組患者雙下肢功能、日常生活活動能力得到顯著改善。證明了我國傳統康復與現代康復技術相結合,是患兒康復的有效方法,為該類臨床病人康復提供依據。但是由于研究經費不足等影響,本研究周期短、樣本量少,具有一定的局限性,下一步將擴大樣本量,并進行長期隨訪,觀察臨床效果。

