過敏性紫癜患兒急性期凝血狀態與消化道出血的相關性分析
朱麗麗 梁玲 楊小虎
.
【摘 要】目的:探討過敏性紫癜患兒急性期凝血狀態與消化道出血的相關性。方法:選擇2017年2月至2019年2月在中國人民解放軍聯勤保障部隊第九四〇醫院(原蘭州軍區蘭州總醫院)住院的284例過敏性紫癜急性期患兒為研究對象,記錄消化道出血情況,以及患兒纖維蛋白原(FIB)、血小板計數(PLT)、凝血酶時間(TT)、凝血酶原時間(PT)、活化部分凝血時間(APTT)、血小板計數(PLT)水平并進行相關性分析。結果:在284例患兒中,入院時伴隨有消化道出血115例,占比40.5%。出血組的血漿PLT、FIB水平顯著高于對照組(P<0.05),出血組與對照組間的PT、TT和APTT水平的差異無統計學意義(P>0.05)。結論:過敏性紫癜患兒體內存在凝血機制失衡,纖維蛋白原和血小板計數水平聯合檢測有助于早期預警過敏性紫癜消化道出血的風險,評估疾病的嚴重程度。
【關鍵詞】兒童;過敏性紫癜;消化道出血
文章編號:WHR2019064012
過敏性紫癜(henoch-Schnlein purpura,HSP)是兒童時期最常見的血管炎之一,主要表現為皮膚紫癜、關節炎或關節痛、腹痛/消化道出血及腎臟損害等。該病患者可出現腹痛和血便,約半數患兒大便潛血陽性,部分患者可出現血便,甚至嘔血[1-2]。消化道出血如不能及時恰當處置,可發展為外科急腹癥,需要手術治療。凝血功能在過敏性紫癜發病過程中發揮重要作用,其中纖維蛋白原(FIB)是機體止血生理過程中重要的凝血因子,其升高和降低提示機體凝血和纖溶失衡[3]。本文作者具體探討與分析了過敏性紫癜患兒急性期凝血狀態與消化道出血的相關性。現總結報道如下。
1 資料與方法
1.1 一般資料
研究樣本選擇2017年2月至2019年2月在中國人民解放軍聯勤保障部隊第九四〇醫院(原蘭州軍區蘭州總醫院)住院的284例過敏性紫癜急性期患兒為研究對象。入選標準:1)年齡<14歲;2)符合1990年美國風濕病協會的HSP診斷標準,臨床和實驗室治療完整;3)可排除其他引起皮膚紫癜或消化道出血的疾病,獲患兒家屬或監護人的知情同意;4)治療前沒有應用過糖皮質激素和影響凝血功能的藥物。本研究的分類不考慮腎臟損害以及關節受累這兩種情況。
1.2 研究方法病史收集:收集的一般資料包括患兒的性別、年齡、臨床癥狀(包括皮膚、腎臟、關節及消化系統受累的表現)、過敏史及其他相關病史。消化道出血判斷標準:具有嘔血、鮮血便、黑便等癥狀或大便潛血陽性。凝血指標檢測:患兒入院后第2日清晨空腹采集靜脈血5mL,采用全血自動細胞分析儀(XN-3000)及全自動凝血分析儀(CA7000)分別檢測血小板計數(platelet count,PLT)、凝血酶原時間(prothrombin time,PT)、凝血酶時間(TT)、活化部分凝血時間(APTT)、血漿纖維蛋白原(fibrogen,FIB)。
1.3 統計學分析采用SPSS 16.0軟件處理數據,計量資料用均值±標準差表示,對比采用t檢驗;計數數據以%表示,對比用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 消化道出血情況在284例患兒中,入院時伴隨有消化道出血115例,占比40.5%。出血組中男65例,女50例;平均年齡(5.66±2.65)歲;臨床表現:腎臟損害28例,關節炎36例,腹痛64例。對照組中男98例,女71例;平均年齡(5.23±1.83)歲;臨床表現:腎臟損害42例,關節炎56例,腹痛105例。兩組的性別、年齡與非出血癥狀等對比差異無統計學意義(P>0.05)。
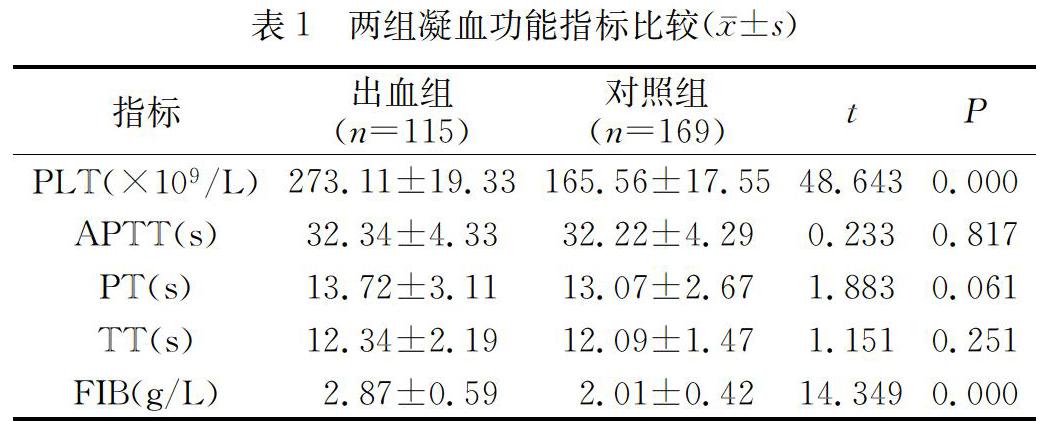
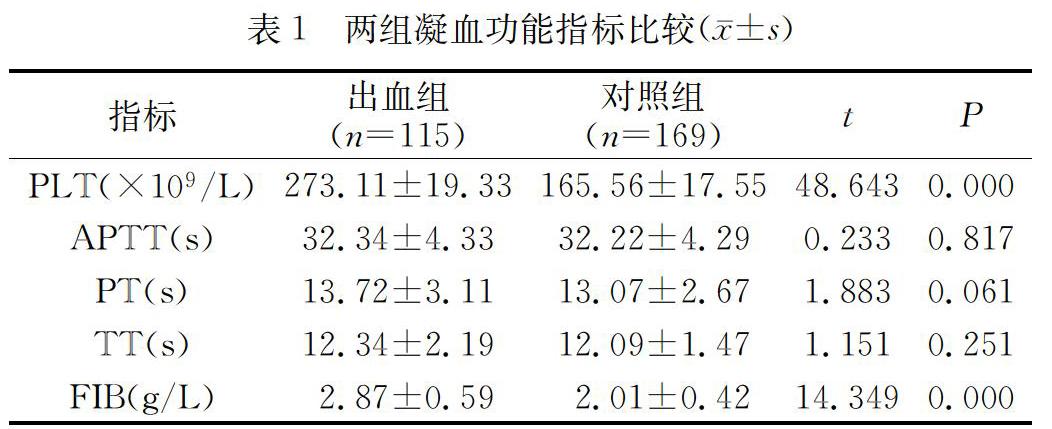
2.2 凝血指標對比出血組的血漿PLT水平、FIB水平均高于對照組(P<0.05),出血組與對照組間的PT、TT和APTT水平的差異無統計學意義(P>0.05)。見表1。
3 討論
過敏性紫癜是臨床上常見的自身免疫性疾病,是一種可累及全身毛細血管和細小動脈的變態反應性疾病,普遍發病于兒童,年發病率為10/10萬左右。該病的具體發病機制還不明確,但是多數患兒可出現胃腸道癥狀,表現為腹痛、嘔吐、便血[4]。本研究顯示在284例患兒中,入院時伴隨有消化道出血115例,占比40.5%。
過敏性紫癜是兒童時期最常見的一種可累及全身細小動脈、毛細血管的變態反應性疾病,多發生于學齡前和學齡兒童[5-6]。很多患兒伴隨有消化道反應,腹部疼痛是主要癥狀,進食后加重。多數患兒呈急性起病,病程具有自限性,男女發病無差異。當前有研究顯示過敏性紫癜是由于感染等因素形成的免疫復合物沉積并損傷毛細血管內皮,導致的全身小血管的變態反應性疾病[7]。沉積于血管內皮的自身免疫復合物激活補體,引起中性粒細胞及一系列細胞因子活化,從而毛細血管發生炎癥性改變,血管通透性增加,損傷的內皮暴露從而致使血小板黏附、聚集。暴露的血管內皮膠原激活凝血因子Ⅷ,啟動內源性凝血系統,引起繼發性纖維溶解系統的激活,同時血管受損時釋放的組織凝血活酶又可啟動外源性凝血系統,使機體發生高凝狀態。血管通透性增加,血液中的組織液滲出,引起多器官水腫、出血和紫癜,如病變累及胃腸黏膜毛細血管可出現各種消化道癥狀,包括腹痛、嘔吐和消化道出血,甚至少數患兒以消化道出血為首發癥狀,但是目前為止消化道出血的具體機制尚不清楚。本研究顯示出血組的血漿PLT、FIB水平均高于對照組(P<0.05),出血組與對照組間的PT、TT和APTT水平的差異無統計學意義(P>0.05),與已往報道一致[8]。不過本研究沒有進一步明確HSP伴消化道出血的分子機制和免疫機制,還有待將來更深入的實驗研究。綜上所述,過敏性紫癜伴消化道出血患兒血小板計數和纖維蛋白原數值存在顯著異常,應該加強對血小板以及凝血纖溶指標的檢測,有利于預防和控制消化道出血。
參考文獻
[1] 蘭連成,楊梅雄,單慶文.Th17在腹型過敏性紫癜胃腸黏膜損傷中的作用機制研究進展[J].廣西醫科大學學報,2019,36(01):148-151.
[2] Yang Y H,Huang Y H,Lin Y L,et al.Circulating IgA from acute stage of childhood Henoch‐Schnlein purpura can enhance endothelial interleukin(IL-8 production through MEK/ERK signalling pathway[J].Clinical&Experimental Immunology,2010,144(02):247-253.
[3] 黃志宇,唐清,云翔,等.兒童腹型過敏性紫癜發生消化道出血的危險因素分析[J].廣西醫學,2018,40(09):1004-1008.
[4] 王芳芳,謝慶芝.兒童過敏性紫癜與幽門螺桿菌感染類型的相關性分析[J].現代醫藥衛生,2018,34(21):3358-3360.
[5] Yilmaz A,Aytac M B,EkiYnci Z.Retrospective assessment of children with Henoch-Schonlein purpura in and around Kocaeli province and comparison with literature[J].Erciyes Tip Dergisi,2014,36(02):62-67.
[6] 岳佳.血清IL-33和TiM-1在過敏性紫癜及紫癜性腎炎患兒臨床檢測中的意義[D].新鄉醫學院,2015.
[7] 吳雨珊,居立娟.兒童紫癜性腎炎高危因素的臨床研究[J].智慧健康,2018,04(29):147-148.
[8] 馬雁軍,師美玲.藥師參與過敏性紫癜合并消化道出血治療方案制定[J].山西醫藥雜志,2018,47(13):1606-1607.

