維持性腹膜透析腹膜炎并發腸梗阻的臨床特點
劉紅 王華 陳洪宇 童孟立*
腹膜透析是終末期腎臟病患者的主要替代治療方式之一,并成為我國家庭透析的重要方式,而腹膜炎是腹膜透析患者最主要的并發癥,可導致患者腹膜透析失敗,明顯增加患者住院率和病死率[1].近年來,作者發現腹膜透析患者腹膜炎并發腸梗阻的發生率明顯增加,為臨床治療腹膜炎帶來更多困難,進一步降低腹膜透析腹膜炎患者的治愈率,甚至危及患者生命.本資料收集了13例維持性腹膜透析相關性腹膜炎并發腸梗阻的患者資料,并以同時期 13例單純性腹膜透析腹膜炎患者的資料作為對照進行分析,為臨床防治腹膜透析相關性腹膜炎并發腸梗阻提供依據.
1 資料與方法
1.1 一般資料 2013年1月至2017年12月杭州市中醫院腎內科共收治持續不臥床腹膜透析(CAPD)相關性腹膜炎患者245人次,其中并發腸梗阻患者13例,設為腹膜炎并發腸梗阻組,同時隨機收集同時期住院腹膜透析腹膜炎患者13例,設為單純腹膜炎組,所有入組患者均以腹膜炎為首發癥狀入院,符合腹膜炎診斷標準.
1.2 診斷標準 腹膜透析相關性腹膜炎診斷標準 根據2016年國際腹膜透析協會(ISPD)指南建議[2],以下3項中符合其中2項即可診斷為腹膜炎:(1)腹痛,伴或不伴發熱癥狀,腹膜透析液渾濁;(2)腹膜透析液白細胞計數>100X106/L,其中中性粒細胞計數>50%;(3)腹膜透析液培養有病原微生物生長.腸梗阻診斷標準:腹痛腹脹伴惡心嘔吐,排氣、排便減少或者數天無排便,腹部平片可見多個液氣平.
1.3 臨床觀察指標 收集所有患者的年齡、性別、腹透齡、原發病、血液常規及生化檢查指標、腹透液常規及細菌培養及藥敏試驗結果、療效及轉歸.
1.4 標本留取及培養 (1)腹膜透析透出液的留取及培養:一旦懷疑患者發生腹膜炎,即留取透出液(留腹時間>4h)標本分別送檢腹透液常規和培養.培養方法:將10ml透出液直接注入血培養瓶,接種血培養基,于35℃溫箱培養16~18h.(2)外周血的留取:所有觀察對象均于清晨空腹留取前臂靜脈血4~5ml,以3000r/min 的速度離心10min,留取上清液,-80℃保存,批量檢測.
1.5 治療措施及轉歸判定 (1)針對腹膜炎的治療:腹膜炎一旦確診即給予第1代頭孢唑啉聯合第3代頭孢他啶經驗性抗感染治療,腹膜透析透出液培養陽性者依據藥敏結果進行相應藥物調整用藥;針對腸梗阻的治療:腸梗阻一旦確診,給予通便、改善胃腸動力,癥狀持續緩解者給予禁食水、胃腸減壓及靜脈營養支持治療.(2)轉歸判定[2]:好轉:經治療14d或21d后患者臨床癥狀消失,腹膜透析液白細胞計數<50X106/L,腹膜透析液培養無細菌生長,且在停藥4周內,腹膜透析腹膜炎無復發;患者排便正常,腹正位片無氣液平.失敗:經治療14d或21d好轉的患者4周內再次出現相同致病菌感染;或經治療患者腹膜炎或腸梗阻癥狀持續未緩解而拔除腹透管改為血液透析治療;患者因腹膜透析或腸梗阻放棄治療或死亡.
1.6 統計學方法 采用SPSS 19.0統計軟件.計量資料以(±s)表示,組間比較采用兩獨立樣本t檢驗;計數資料以%表示,組間比較采用χ2檢驗.P<0.05為差異有統計學意義.
2 結果
2.1 兩組患者一般情況 腹膜炎并發腸梗阻組13例患者中,男7例,女6例;年齡35~87歲,平均(65.69±15.26)歲;腹膜透析齡6~107個月,平均(56.54±36.25)個月;原發病中有11例為慢性腎小球腎炎(CGN),1例為糖尿病腎病(DN),1例為多囊腎(PKD).單純腹膜炎組13例患者中,男6例,女7例;年齡44~77歲,平均(56.69±10.73)歲;腹膜透析齡2~106個月,平均(42.08±30.67)個月;原發病中有8例為慢性腎小球腎炎(CGN),4例為糖尿病腎病(DN),1例為多囊腎(PKD).
2.2 兩組腹膜炎相關化驗指標 兩組患者入院時用藥前查腹透液常規提示腹膜炎,兩組患者腹透液細胞培養陽性率100%,其中腹膜炎并發腸梗阻組13例患者中有11例為腸源性細菌:大腸埃希菌6例、糞腸球菌4例和綠色鏈球菌1例,1例為沃氏葡萄球菌,1例為真菌;單純腹膜炎組有2例腸源性細菌感染,11例葡萄球菌感染,分別為表皮葡萄球菌6例、沃氏葡萄球菌2例、金黃色葡萄球菌2例、溶血葡萄球菌1例.
2.3 診斷、治療經過及轉歸 兩組患者均以腹痛、腹透液渾濁及腹透液白細胞升高為首發癥狀確診腹膜炎入院,且入院腹部平片未見腸梗阻征象,腸梗阻組患者均是在腹膜炎治療過程中出現腹痛持續不緩解或加重、排便困難或惡心嘔吐,腹部平片提示腸梗阻表現,而單純腹膜炎組未出現以上表現;腹膜炎合并腸梗阻13例患者中5例患者經治療后癥狀緩解,繼續維持性腹膜透析,治療好轉率為38.46%,有6例患者雖經積極治療但腹膜炎或腸梗阻癥狀持續未緩解,予以拔除腹膜透析管改為血液透析治療,拔管率為46.15%,有2例患者死亡,病死率為15.38%,治療總失敗率為61.54%;單純腹膜炎組13例患者中10例治療癥狀緩解,治療好轉率為76.92%,3例患者因治療失敗退出腹膜透析改為血液透析,拔管率為23.07%,無死亡患者,治療失敗率為23.08%;腹膜炎合并腸梗阻患者住院時間中位數為22d(5~81d),單純腹膜炎組住院時間中位數為14d(13~52d).
2.4 兩組臨床數據比較 兩組患者在年齡、性別組成、透析齡、是否合并糖尿病及入院時腹透液白細胞數及血白細胞(WBC)、血紅蛋白(Hb)、血小板(PLT)、D-聚體、丙氨酸氨基轉移酶(ALT)、天門冬氨酸氨基轉移酶(AST)、總蛋白(TP)、甘油三酯(TG)、膽固醇(TCH)、低密度脂蛋白(LDL-C)、血尿酸(UA)、尿素氮(BUN)、血肌酐(Scr)、血鈣(Ca)、血磷(P)、甲狀旁腺激素(PTH)及血清鐵蛋白(SF)無明顯差異(P均>0.05),而腹膜炎合并腸梗阻組患者血白蛋白(Alb)及血鉀(K)水平明顯低于單純腹膜炎組,超敏C-反應蛋白(hs-CRP)明顯高于單純腹膜炎組(P均<0.01),腹膜炎合并腸梗阻患者治療好轉率明顯低于單純腹膜炎組(P<0.05).見表1.
表1 兩組臨床數據比較(±s)
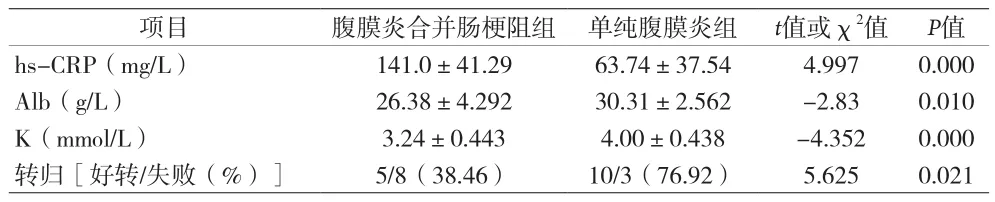
表1 兩組臨床數據比較(±s)
項目 腹膜炎合并腸梗阻組 單純腹膜炎組 t值或χ2值 P值hs-CRP(mg/L) 141.0±41.29 63.74±37.54 4.997 0.000 Alb(g/L) 26.38±4.292 30.31±2.562 -2.83 0.010 K(mmol/L) 3.24±0.443 4.00±0.438 -4.352 0.000轉歸[好轉/失敗(%)] 5/8(38.46) 10/3(76.92) 5.625 0.021
3 討論
本資料回顧總結了13例腹膜透析相關性腹膜炎并發腸梗阻患者資料,并以同時期單純腹膜炎患者作為對照,兩組患者在年齡、性別及透析齡上均無明顯差異,腹膜炎合并腸梗阻患者的致病菌多為腸源性細菌如大腸埃希菌及糞腸球菌,而單純腹膜炎組致病菌以陽性球菌為主,以表皮葡萄糖球菌最常見,目前國內外研究已證實以大腸埃希菌為代表的腸源性細菌所致的腹膜炎患者的住院率、拔管率及病死率明顯高于葡萄球菌、鏈球菌為代表的陽性球菌導致的腹膜炎[3],而腸源性細菌感染會導致腸道屏障功能障礙,腸道黏膜通透性增高,引起腸壁水腫及滲出,導致腸道蠕動及通過功能下降而引起腸梗阻,因此在腸源性細菌導致的腹膜透析相關性腹膜炎中要警惕腸梗阻的發生.
作者觀察發現,腹膜炎并發腸梗阻患者的Alb和K+水平明顯低于單純腹膜炎組,hs-CRP明顯高于單純腹膜炎組(P均<0.01).目前研究已證實低蛋白血癥是腹膜透析相關性腹膜炎發生的獨立危險因素,血白蛋白水平偏低的患者腹膜炎的發生率更高,預后不良的可能性更大[4],而Alb水平是臨床反應營養狀態的重要指標,蛋白質營養不良可破壞腸道結構的完整性,造成腸黏膜萎縮,降低其非特異性屏障功能,進而引起胃腸道功能紊亂,導致腸梗阻的發生.低鉀血癥時腸道蠕動減慢甚至腸道蠕動消失,嚴重時可導致腸道麻痹進而引起麻痹性腸梗阻;hs-CRP是反應微炎癥狀態的重要指標,目前研究已證實微炎癥狀態通過破壞內皮功能、氧化應激及蛋白質營養消耗等引起和加重營養不良,進而增加腹膜炎的發生風險[3],在微炎癥狀態下腸道屏障功能破壞,腸黏膜通透性增加,導致腸內細菌移位,進一步加重胃腸道功能紊亂[5],進而導致腸梗阻的發生.
腸梗阻是臨床常見急腹癥,臨床表現為腹痛腹脹、惡心嘔吐及肛門停止排便排氣,具有病因多樣、病情進展迅速的臨床特點,如不及時發現及診治,會導致病情進展加重甚至死亡.本資料中,腹膜透析相關性腹膜炎并發腸梗阻患者的平均住院時間延長,其治療好轉率明顯低于單純腹膜炎組,患者的拔管率及死亡率明顯增加.
目前國內外關于腹膜透析腹膜炎并發腸梗阻的報道多為個案病例報道,本資料總結了13例腹膜透析腹膜炎并發腸梗阻的病例,且其中僅有1例透析齡>8年,既往關于腹膜透析并發腸梗阻病例多為長期腹膜透析患者因腹膜硬化并發的粘連性腸梗阻,又稱為包裹性腹膜硬化癥(EPS),此類患者腹膜透析時間多>8年,早期可反復出現腸梗阻,臨床表現為:腹膜透析超濾失敗、全是營養耗竭、并有臨床影像學證據支持腹膜彌漫增厚、硬化,最終形成廣泛腸粘連和腸梗阻,這是長期腹膜透析患者罕見但嚴重的并發癥,病死率高,本文觀察病例雖然腹膜透析齡不長,但臨床轉歸不良,部分患者要考慮合并本病的可能.
本研究尚存在一定局限性,觀察數據來自單中心,其樣本量偏少,選擇偏倚不能排除,后續需多中心大樣本研究進一步證實.

