超早期小骨窗微創顱內血腫清除術治療高血壓腦出血患者的效果及安全性分析
劉永貴
德宏州人民醫院,云南省芒市 678499
高血壓腦出血(Hypertensive cerebral hemorrhage,HCH)是高血壓最嚴重且常見并發癥之一,目前手術清除顱內血腫是其治療最直接、最有效方法,且臨床指出,手術方式、時機與患者預后改善情況密切相關[1]。因此,選擇一種安全、有效的手術方案治療HCH,具有重要臨床意義。大骨瓣開顱手術是以往臨床治療HCH常用術式,其雖可有效清除血腫,但具有創傷大、并發癥多等弊端,進而影響手術質量,致使部分患者難以有效獲益。近年隨微創醫療技術快速發展與完善,小骨窗微創顱內血腫清除術已逐漸開展應用于臨床[2]。此外,臨床發現,若患者超早期接受手術,有望使血腫擴散得以有效控制,有利于提高血腫清除效果,促進患者預后進一步改善[3]。基于此,本文選取我院78例HCH患者,分組探討超早期小骨窗微創顱內血腫清除術臨床價值,報道如下。
1 資料與方法
1.1 一般資料 選取2016年3月—2018年3月我院收治的78例HCH患者,按照手術方案分為觀察組與對照組。觀察組39例,男21例,女18例,年齡38~76歲,平均年齡(57.26±7.44)歲;出血量23~87ml,平均出血量(49.58±7.03)ml。對照組39例,男22例,女17例,年齡39~78歲,平均年齡(58.17±8.01)歲;出血量22~89ml,平均出血量(50.04±6.92)ml。兩組基線資料均衡可比(P>0.05),研究經我院倫理委員會審核同意。
1.2 入組條件 納入條件:(1)明確有高血壓病史,影像學證實顱內存在出血病灶;(2)無手術禁忌證;(3)無肝、腎功能障礙;(4)患者家屬知情同意本研究。排除條件:(1)動靜脈畸形、動脈瘤等所致腦出血;(2)存在凝血功能障礙;(3)妊娠期或哺乳期女性;(4)病前存在認知或精神障礙。
1.3 方法 (1)觀察組行超早期小骨窗微創顱內血腫清除術:確保患者發病6h內接受手術,氣管插管全麻,取平臥位,以速尿、甘露醇將顱內壓迅速降低,行CT掃描定位,并對顱腦血腫部位進行標記;取距皮層最近位置為手術入路口,頭皮做一5cm左右縱行切口,切開直達骨膜,暴露顱骨,注意保護腦功能區及大血管;采用顱鉆鉆孔,擴大骨窗,直徑為3~4cm,“×”字切開硬腦膜;以腦穿刺針對血腫位置進行定位,引流管抽吸部分血腫,使壓力減輕;切開皮質約2cm,腦組織以腦壓板仔細牽開,使血腫充分暴露,采用吸引器將血腫吸出,過程中若有血腫腔內出血,即刻以雙極電凝止血;確認血腫清除達滿意效果,顱內壁貼以明膠海綿預防出血,引流管常規放置于血腫腔上部,縫合硬腦膜及切口,術后36h后拔除。(2)對照組行大骨瓣開顱手術:術前定位血腫位置,明確開顱范圍,氣管插管全麻,取仰臥位,經額顳位置做一弧形切口,切開頭皮,使顱骨顯露;常規開窗,骨窗大小約12cm×14cm,去除骨瓣;放射狀剪開額顳頂部硬腦膜,進入血腫腔將血腫清除,后止血處理,必要時行骨瓣減壓;放置引流管,縫合硬腦膜及切口。兩組術后均給予常規抗感染處理。
1.4 觀察指標 (1)記錄對比兩組術中出血量、手術用時、住院時間。(2)統計對比兩組術后并發癥發生率。(3)于術前及術后3個月,采用NIHSS評分(美國國立衛生研究院卒中量表)評價兩組神經功能狀態,分值越低越好。

2 結果
2.1 手術及術后情況 觀察組術中出血量為(39.38±6.25)ml,手術用時為(41.21±10.24)min,住院時間為(14.63±3.42)d;對照組術中出血量為(108.92±14.53)ml,手術用時為(71.25±13.11)min,住院時間為(18.41±4.01)d;組間比較差異均有統計學意義(t1=27.456,t2=11.277,t3=4.479,P均<0.001)。
2.2 安全性 觀察組術后并發癥發生率為5.13%,低于對照組的20.51%(χ2=4.126,P=0.042<0.05),見表1。

表1 兩組術后并發癥發生率比較[n(%)]
2.3 神經功能 兩組NIHSS評分術前比較差異無統計學意義(P>0.05),術后3個月均較術前降低(P<0.05),且觀察組低于對照組(P<0.05),見表2。
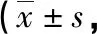
表2 兩組術前及術后3個月NIHSS評分比較分)
3 討論
HCH作為高血壓最嚴重并發癥之一,具有發病急、病情兇險、病死率及致殘率高等特點,可對患者身心健康及生命安全造成嚴重威脅[4]。早期清除顱內血腫、降低顱內壓,以穩定病情,防止腦疝發生,是挽救HCH患者生命的關鍵。大骨瓣開顱手術可迅速、有效清除血腫,促使顱內壓降低,但該術式操作復雜、手術時間長且創傷大,導致術后并發癥發生風險高,進而影響手術效果及患者預后改善。
近年,微創手術已成為臨床外科發展趨勢,目前臨床常見微創術式有內鏡或顯微鏡直視下血腫清除術、顱內血腫定向穿刺引流術,隨之小骨窗微創顱內血腫清除術逐漸開展應用于HCH治療[5]。該術式操作簡單,對顱內腦組織損傷小,且CT掃描定位及顯微鏡輔助下,可有效明確血腫部位,獲得清晰手術視野,利于徹底清除血腫,挽救瀕死腦細胞,進而促進腦神經功能恢復。此外,超早期微創手術主張于發病6h內使患者接受外科手術治療,以在腦實質發生不可逆損傷前清除血腫,防止血腫擴散,并獲得滿意血腫清除效果,有效降低顱內壓,有利于保護患者腦組織及神經細胞,盡可能避免遺留功能障礙[6]。本文中,觀察組手術及術后恢復情況優于對照組(P<0.05),證實超早期小骨窗微創顱內血腫清除術具有手術出血少、用時短、術后恢復快等微創優勢。并發癥是影響患者術后早期康復的重要因素之一,目前雖無任何一種手術可完全避免手術創傷對機體造成的傷害,但盡可能降低術后并發癥發生風險,以促進患者預后改善,一直是臨床致力追求的目標[7]。本文結果顯示,觀察組術后并發癥發生率低于對照組(P<0.05),提示超早期小骨窗微創顱內血腫清除術術后并發癥發生率低,可能與該術式對機體創傷小,且利于患者術后早期開展功能鍛煉有關,故對減少相關并發癥具有積極作用。本文結果還顯示,隨訪至術后3個月觀察組NIHSS評分改善情況優于對照組(P<0.05),分析原因可能在于,超早期小骨窗微創顱內血腫清除術血腫清除效果顯著,且可有效避免腦組織及腦神經進一步發生損害,術后并發癥亦較少,故患者恢復良好,利于神經功能改善。
綜上,超早期小骨窗微創顱內血腫清除術治療HCH手術創傷小、并發癥少,術后恢復快,且有利于促進患者神經功能恢復。

