杜氏肌營養不良與貝氏肌營養不良常規MRI的對比研究
卜姍姍,肖江喜*,朱 穎,王朝霞
(1.北京大學第一醫院醫學影像科,2.神經內科,北京 100034)
抗肌萎縮蛋白病是一種以進行性加重的對稱性肌無力和肌萎縮為特點的神經肌肉病,由dystrophin基因突變導致,為X染色體連鎖的隱性遺傳病,主要累及男童[1],包括杜氏肌營養不良(Duchenne muscular dystrophy, DMD)和貝氏肌營養不良(Becker muscular dystrophy, BMD)。臨床主要表現為運動發育遲緩、漸進性肌無力、行走困難、關節攣縮伴活動受限[2]。DMD和BMD有不同的臨床表型,DMD癥狀重、進展快,預后不良,多數患者3~4歲開始出現步態異常,10~12歲逐漸喪失行走能力,20歲左右因心肺功能受損而死亡[3];BMD癥狀輕,進展相對緩慢,發病后15~20年仍可有行走能力,生存期較長[4]。DMD和BMD在男性新生兒中的發病率分別是1/3 500和1/12 000[5]。目前,MR是研究抗肌萎縮蛋白病最理想的影像學方法,可較好地顯示肌肉組織間的解剖關系,發現不同肌肉間脂肪浸潤程度及脂肪浸潤在不同肌肉間的分布規律[6],STIR序列對于脂肪抑制背景下的水腫顯示清楚,可判斷肌肉的水腫程度[7]。既往研究多描述抗肌萎縮蛋白病的影像征象,且報道的病例數較少,對于DMD和BMD二者之間影像學表現的鑒別診斷研究較少。本研究回顧性分析抗肌萎縮蛋白病的常規MRI征象,比較并總結DMD和BMD的影像學表現異同。
1 資料與方法
1.1 一般資料 收集2011年8月—2017年11月在我院經病理和/或基因檢測確診為抗肌萎縮蛋白病的697例患者,均為男性,年齡1.2~40.0歲,中位年齡7歲。其中DMD患者519例,年齡1.2~34.0歲,中位年齡6.8歲;BMD患者178例,年齡2~40歲,中位年齡9歲。本研究經過倫理委員會審批,所有患者檢查前均獲得監護人或患者本人同意。
1.2 儀器與方法 采用GE Signa Excite 3.0T MR、GE HD750 3.0T MR及Phillips 3.0T MR掃描儀,使用8通道體線圈或32通道體線圈。患者取仰臥位、足先進,掃描范圍自雙側髂前上棘至股骨中下段水平,掃描序列為常規軸位T1WI、軸位STIR、冠狀位T1WI及冠狀位STIR。參數:軸位T1WI,TR 625 ms,TE 11.1 ms,層厚5~7 mm,層間距1.5 mm,FOV 32~42 cm,矩陣320 × 256,NEX 2;軸位STIR,TR 6 225 ms,TE 85 ms,TI 150 ms,矩陣、層厚及層間距均同軸位T1WI;冠狀位T1WI,TR 500 ms,TE 11.1 ms,層厚5 mm,層間距2 mm,矩陣320 × 256,NEX 1;冠狀位STIR,TR 5 000 ms,TE 85 ms,TI 150 ms,矩陣、層厚及層間距同冠狀位T1WI,總掃描時間約10 min。
1.3 圖像分析 由2名肌肉病影像診斷經驗豐富的醫師共同盲法閱片并進行評分,意見不一致時共同商討決定。入組雙側臀部及大腿肌肉共12塊,包括臀大肌、大腿前群(股外側肌、股直肌、股內側肌、股中間肌、縫匠肌)、大腿內側群(長收肌、大收肌、股薄肌)、大腿后群(半膜肌、半腱肌、股二頭肌長頭)。均于肌肉最大層面進行分析評估,即在股骨大轉子中心水平評價臀大肌,股骨長度約1/2水平評價股直肌、股外側肌、股中間肌、縫匠肌、股薄肌、長收肌、大收肌、半腱肌,股骨長度約下1/3水平評價股內側肌、半膜肌、股二頭肌長頭。參照Kim等[8]的脂肪浸潤程度評分標準:0分,肌肉信號正常;1分,肌肉內可見散在斑點狀高信號;2分,肌肉內片狀高信號,受累范圍<30%;3分,肌肉內片狀高信號,受累范圍30%~60%;4分,肌肉內片狀高信號,受累范圍>60%。參照Stramare等[9]的水腫程度評分標準:0分,肌肉信號正常;1分,信號輕度升高,肌肉內可見散在高信號,范圍<50%;2分,信號輕度升高,肌肉內可見片狀高信號,范圍>50%;3分,信號明顯升高,肌肉內可見散在高信號,范圍<50%;4分,信號明顯升高,肌肉內可見片狀高信號,范圍>50%。在評價所有患者各肌肉脂肪浸潤及水腫程度的同時,判斷是否伴有萎縮及肥大,根據有無肌肉萎縮評分,0分:無肌肉萎縮;1分:有肌肉萎縮。根據有無肌肉肥大評分,0分:無肌肉肥大;1分:有肌肉肥大。
1.4 統計學分析 采用SPSS 22.0統計分析軟件。采用Mann-WhitneyU秩和檢驗分析DMD和BMD患者不同肌肉之間脂肪浸潤及水腫改變的差異,以多個獨立樣本比較的Kruskal-Wallis檢驗比較各組中不同肌肉間的差異,應用χ2檢驗分析肌肉的萎縮率及肥大率在兩組患者之間的差異。應用二元Logistic回歸分析繪制聯合ROC曲線,計算AUC,應用ROC曲線分析不同征象對DMD和BMD的鑒別診斷價值。P<0.05為差異有統計學意義。
2 結果
2.1 DMD與BMD患者肌肉脂肪浸潤程度比較 DMD與BMD患者肌肉脂肪浸潤受累率及評分最高的均為臀大肌[DMD:94.03%(488/519),2.70分;BMD:76.97%(137/178),2.00分]和大收肌[DMD:86.13%(447/519),2.42分;BMD:70.79%(126/178),2.16分],受累率及評分最低的均為股薄肌[DMD:32.95%(171/519),0.39分;BMD:29.78%(53/178),0.35分]、縫匠肌[DMD:55.88%(290/519),0.73分;BMD:41.57%(74/178),0.52分]和長收肌[DMD:29.09%(151/519),0.56分;BMD:30.34%(54/178),0.55分]。DMD與BMD患者大腿前群肌肉中縫匠肌的脂肪浸潤程度評分明顯低于股四頭肌(P均<0.05);大腿內側肌群中大收肌的脂肪浸潤程度評分明顯高于長收肌和股薄肌(P均<0.05);大腿后群肌肉中半腱肌脂肪浸潤程度評分明顯低于半膜肌和股二頭肌長頭(P均<0.05)。DMD患者脂肪浸潤程度總評分高于BMD(P=0.034),且二者在臀大肌、股直肌、縫匠肌之間差異均有統計學意義(P均<0.05)。見表1、2及圖1、2。
2.2 DMD與BMD患者肌肉水腫程度比較 DMD與BMD患者肌肉水腫程度總評分差異無統計學意義(P=0.065),但DMD大腿后群肌肉和縫匠肌的水腫程度評分明顯高于BMD(P均<0.05)。見表1、2及圖1、2。
2.3 DMD與BMD患者肌肉萎縮比較 DMD與BMD患者均表現為股四頭肌、大收肌、半膜肌及股二頭肌長頭萎縮,且大收肌的萎縮受累率均高于其他肌肉(P均<0.05)。BMD股外側肌、股中間肌、股內側肌、半膜肌及股二頭肌長頭的肌肉萎縮評分明顯高于DMD(P均<0.05);DMD與BMD患者的股直肌和大收肌的肌肉萎縮評分差異無統計學意義(P=0.573、0.186)。見表1、2及圖1、2。
2.4 DMD與BMD患者肌肉肥大比較 DMD與BMD患者肌肉肥大的分布規律一致,均表現為縫匠肌、長收肌、股薄肌和半腱肌受累,BMD肌肉肥大評分較DMD略高,但差異無統計學意義(P均>0.05)。見表1、2及圖1、2。
2.5 鑒別診斷DMD與BMD的效能 脂肪浸潤程度總評分、水腫程度總評分、肌肉萎縮總評分及肌肉肥大總評分鑒別DMD與BMD患者的AUC分別為0.800、0.596、0.633、0.542,以上4種影像學征象聯合的AUC為0.817。見圖3。
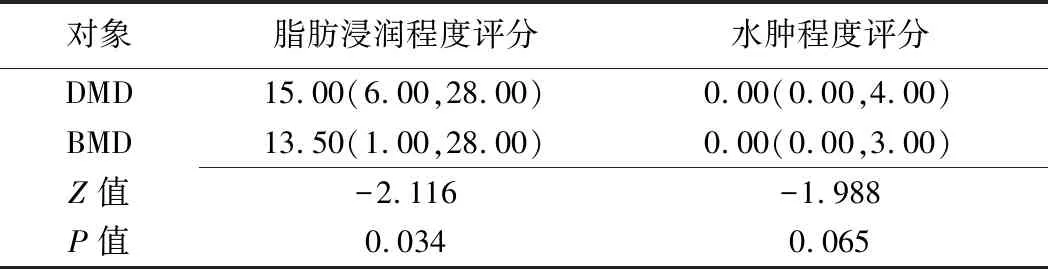
表1 DMD與BMD患者總評分比較 [中位數(上下四分位數)]
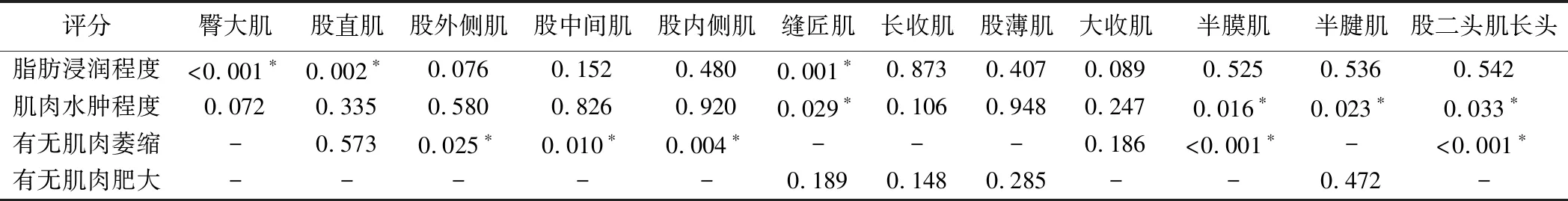
表2 DMD與BMD各個肌肉評分比較(P值)
注:*:差異具有統計學意義;-:此處無數據
圖1 患兒男,9歲,DMD A.T1WI示臀大肌脂肪浸潤4分(箭); B.T1WI示大收肌(4分)及大腿前群部分肌肉(股直肌和縫匠肌3分、股外側肌和股中間肌4分)脂肪浸潤程度相對重,長收肌(0分)、股薄肌(1分)和半腱肌(1分)脂肪浸潤程度相對輕并伴有肌肉肥大(△); C.STIR示股二頭肌長頭(箭)輕度水腫(2分),右側大腿前群肌肉輕度水腫(2分)
圖2 患兒男,9歲,BMD A. T1WI示臀大肌脂肪浸潤3分(箭); B. T1WI示大收肌脂肪浸潤程度最重(4分)并伴有肌肉萎縮(○),長收肌(0分)、股薄肌(0分)、半腱肌(0分)脂肪浸潤程度最輕,其中股薄肌和半腱肌伴肌肉肥大(△); C. STIR示右側大腿前群肌肉輕度水腫(2分)
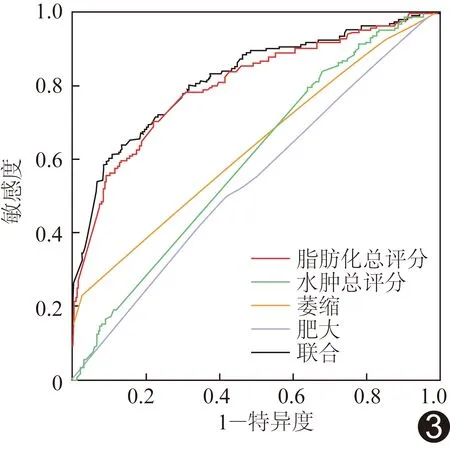
圖3 脂肪浸潤程度總評分、水腫程度總評分、肌肉萎縮總評分及肌肉肥大總評分鑒別診斷DMD與BMD的ROC曲線
3 討論
本研究顯示DMD和BMD的肌肉脂肪浸潤分布具有明顯的選擇性,且分布規律有極高的相似性,均表現為臀大肌和大收肌受累最重,其次為股四頭肌,縫匠肌、長收肌、股薄肌和半腱肌受累最輕,并發現脂肪浸潤程度重的肌肉常伴有肌肉萎縮,脂肪浸潤程度輕的肌肉常伴有肌肉肥大,與陳維等[10-11]報道一致。對于Zheng等[12]提出的描述DMD脂肪浸潤分布規律、肌肉萎縮及肥大的“三葉草掛果征”,本研究發現此征象同樣適用于描述BMD的肌肉改變。DMD和BMD均表現為大腿前群肌肉中縫匠肌的脂肪浸潤程度最低,大腿內側肌群中大收肌的脂肪浸潤程度最高,大腿后群肌肉中半腱肌的脂肪浸潤程度最低,與杜婧等[13]報道的研究結果一致。這種選擇性肌肉受累與肌肉運動方式之間存在密切關系[14],脂肪浸潤受累程度存在差異主要與肌肉的功能有關[15],維持站立及大腿內收內旋的臀大肌和大收肌脂肪浸潤程度最重,與輔助大腿內收相關的縫匠肌、長收肌和股薄肌的脂肪浸潤程度最輕。
本研究發現DMD肌肉的脂肪浸潤程度總體比BMD重,與Bushby等[2]報道一致,并發現在臀大肌、股直肌和縫匠肌上尤為顯著,筆者分析可能與DMD病情相對重、BMD病情相對輕有關,DMD病情重,脂肪化累及肌肉范圍更廣,包括受累率比較低的縫匠肌也受到累及,而BMD肌肉脂肪化總體較DMD輕,部分患者縫匠肌未受累;BMD患者股四頭肌中股直肌的脂肪化程度明顯低于股外側肌、股中間肌、股內側肌,而DMD的股四頭肌脂肪化無此特點。
此外,本研究顯示DMD和BMD肌肉水腫程度較輕且無明顯選擇性,但各個肌肉分別比較后發現DMD大腿后群肌肉及縫匠肌的水腫程度較BMD重,筆者認為這主要與DMD、BMD的病程有關,大腿后群肌肉及縫匠肌較臀大肌、大收肌及股四頭肌受累晚,但DMD病情重、進展快,故在疾病的某一病程中,稍后受累的這些肌肉(大腿后群肌肉及縫匠肌)出現水腫的時間要早于BMD。
抗肌萎縮蛋白病患者隨病情進展,肌肉脂肪化不斷加重,可出現不同程度肌肉萎縮,且主要發生在下肢運動過程中起重要作用及脂肪化受累較重的肌肉,發揮輔助作用的肌肉脂肪化受累較輕,可出現代償性肥大[16]。本研究結果顯示DMD和BMD患者肌肉萎縮及肥大的分布規律一致,均表現為以大收肌為主的肌肉萎縮,受累肌肉還包括股四頭肌、半膜肌及股二頭肌長頭,均為脂肪化較重的肌肉;而出現肥大的縫匠肌、長收肌、股薄肌及半腱肌,均為脂肪化較輕的肌肉,說明肌肉的萎縮和肥大與肌肉脂肪浸潤程度有關,與以上結論相一致。本研究還發現BMD股外側肌、股中間肌、股內側肌、半膜肌及股二頭肌長頭萎縮的受累率明顯高于DMD,尤其是半膜肌及股二頭肌長頭,筆者認為這與患者的病程有關,因BMD患者的病情進展慢,臨床癥狀出現較晚,故患者接受MR檢查時的年齡相對DMD患者大,病程相對長,所以肌肉出現萎縮的受累率相對高,此觀點需結合患者年齡及病程做進一步研究。
脂肪浸潤程度、水腫程度、肌肉萎縮及肌肉肥大總評分鑒別診斷DMD和BMD的ROC曲線示脂肪浸潤程度總評分的AUC最大(0.800),說明鑒別診斷效果最好,以上4種影像學征象聯合后的AUC為0.817,提示聯合應用對于DMD與BMD的鑒別診斷更有意義。
綜上所述,DMD和BMD患者臀部及大腿肌肉的常規MRI具有一定的特征,常規MRI可以鑒別診斷DMD與BMD。

