麻醉全深度監測儀在老年髖關節置換術后鎮痛及認知功能評估中的應用
術后認知功能障礙(postoperative cognitive dysfunction, POCD)是術前無精神障礙的病人在術后常出現的中樞神經系統并發癥,表現為記憶力下降、精神錯亂、焦慮、人格改變、社會能力的改變等[1-2]。POCD屬于輕度認知功能障礙,而它的發生往往是多因素共同作用的結果[3]。隨著社會老齡化的出現,以及外科技術和麻醉管理水平的提高,使得更多老年病人接受手術治療,POCD發生率也相應增加,如何預防POCD的發生,已經成為目前研究的熱點。術后疼痛容易給病人造成不良影響,持續疼痛能引起一系列的生理變化和嚴重的心理變化,與疾病的轉歸有密切的關系[4]。以往研究證實,術后疼痛與POCD關系密切,有效降低術后疼痛,可在一定程度上減少POCD的發生[5-6]。麻醉全深度監測儀是一個可以定量測定鎮靜、疼痛、認知、血容量的新型監測儀。可以通過疼痛指數(pain index, PI)量化評估病人術后疼痛的程度,是較為客觀的指標,并且反饋及時,不需要病人在清醒狀態下進行評估。本研究通過對100例老年髖關節置換術后鎮痛病人PI值進行觀察,分析麻醉全深度監測儀在老年髖關節置換術后鎮痛及認知功能評估中的作用,現報道如下。
1 資料與方法
1.1 研究對象 經瑞金醫院北院倫理委員會批準同意,選取2015年2月至2018年7月期間,瑞金醫院北院收治的老年髖關節置換術后鎮痛病人100例作為研究對象。其中男63例,女37例,年齡65~92歲,平均(77.31±13.18)歲。納入標準:(1)符合關節置換術手術指征,并同意接受手術;(2)同意接受麻醉全深度監測儀監測;(3)美國麻醉醫師協會(ASA)分級Ⅰ~Ⅱ級;(4)受教育年限≥6年。排除標準:(1)前額、頭部等電極片接觸位置存在潰瘍、外傷等;(2)存在嚴重心、肺、肝、腎等重要器官器質性疾病;(3)存在既往精神神經性疾病或相關家族病史;(4)對鎮痛藥物過敏者;(5)理解力低下,無法進行視覺模擬評分法(visual analogue scale/score, VAS)和簡易精神狀態檢查(mini-mental state examination, MMSE)的病人。
1.2 分組 根據文獻[7],病人術后MMSE評分低于術前2分以上,并且總分≤24分的病人,認定為POCD,將病人分為POCD組和正常組。POCD組36例,其中男24例,女12例,平均年齡(78.76±10.27)歲;正常組64例,男39例,女25例,平均年齡(77.15±14.82)歲。2組年齡、性別比例比較,差異無統計學意義(P>0.05)。
1.3 方法
1.3.1 麻醉方法:所有病人均采用靜吸復合麻醉,麻醉誘導:咪達唑侖(江蘇恩華藥業有限公司,批號:20160507)0.05 mg/kg、丙泊酚(Astrazeneca UK Limited,批號:NY208)2.0 mg/kg、舒芬太尼(宜昌人福藥業有限公司,批號:81A07191)0.2~0.3μg/kg、順式阿曲庫銨(江蘇恒瑞醫藥股份有限公司,批號:180920AK)0.2~0.3 mg/kg,靜脈推注。麻醉維持:丙泊酚0.5~1 mg/(kg·h)、瑞芬太尼(宜昌人福藥業有限公司,批號:80A07031)0.01 mg/(kg·h),靜脈泵入。1%~3%七氟醚(上海恒瑞醫藥有限公司,批號:80A07031),吸入。
1.3.2 術后鎮痛方法:所有病人采用靜脈鎮痛,舒芬太尼50μg、氟比洛芬酯(北京秦德制藥股份有限公司、批號:2E238K)150 mg稀釋至100 mL,2 mL/h、病人自控鎮痛量(PCA) 1 mL/15 min。術后48 h拔除鎮痛泵,所有麻醉及術后鎮痛均由同一組麻醉醫生完成。
1.3.3 麻醉全深度監測儀監測:酒精棉球清潔病人前額、乳突皮膚,將麻醉全深度監測儀電極片粘貼于頭部、前額眉弓上緣2 cm及雙側乳突。
1.4 觀察指標
1.4.1 PI值:記錄鎮痛6 h、12 h及24 h時麻醉全深度監測儀所示PI值(范圍0~100)。
1.4.2 MMSE評分:MMSE量表包括以下7個方面,時間定向力、地點定向力、即刻記憶力、注意力及計算力、延遲記憶力、語言能力、視空間能力,共30項,總分范圍0~30分。所有病人于術前1 d、術后5 d重復測量,并記錄MMSE評分。
1.4.3 VAS評分:于鎮痛6 h、12 h及24 h時檢測病人VAS評分。囑病人在一張正面印有0和10,背面印有0~10刻度的紙上,根據自我疼痛感覺在正面做標記,0代表無痛,10代表無法忍受的劇痛。工作人員根據標記對應的刻度進行評分。
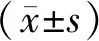
2 結果
2.1 PI值與VAS評分相關性 鎮痛6 h、12 h及24 h時,PI值與VAS評分均呈正相關(r6h=0.451,r12h=0.561,r24h=0.599,P<0.05)。
2.2 POCD組與正常組病人PI值與VAS評分比較 共有36例病人出現POCD,POCD發生率為36.00%。POCD組病人鎮痛6 h、12 h及24 h時PI值與VAS評分均高于正常組,差異具有統計學意義(P<0.05)。詳見表1。

表1 2組病人PI值與VAS評分比較
2.3 PI值與VAS評分預測POCD發生的 ROC曲線 根據鎮痛6 h、12 h及24 h時PI值與VAS評分,繪制POCD發生的ROC曲線,結果顯示,上述各時間點PI值ROC曲線下面積(AUC)均大于VAS評分的AUC,并且,鎮痛6 h時AUC差值最大,此時PI值的AUC為0.851。詳見表2,圖1。

表2 PI值與VAS評分預測POCD發生的AUC

圖1 PI值與VAS評分預測POCD發生的ROC曲線圖
3 討論
目前研究認為,POCD與手術創傷、術中麻醉和術后疼痛關系密切[7]。隨著醫療技術水平的進步,術后疼痛在引起POCD的因素中,起到的作用越來越顯著,有效的術后鎮痛可明顯減少POCD的發生[8]。盡管如此,如何及時、客觀評價術后鎮痛效果,以及如何預測POCD的發生,仍是目前亟待解決的問題。VAS評分法是經典評價疼痛程度的方法,但受其操作的限制,該方法需要病人在清醒狀態下,主動配合測試[9]。由于疼痛程度是個人主觀感受,受外界影響因素較大,VAS評分法所得到的評分往往不能客觀反映病人疼痛程度。因此,VAS評分法無法在術后早期客觀反映病人疼痛程度。
麻醉全深度監測儀是近年來應用于臨床中的新型儀器,不僅可以實時監測病人麻醉狀態,而且還可以監測病人的PI值。其原理是將大腦微弱生物電放大成可視化的曲線圖,根據曲線峰谷變化來反映腦部電功率變化,并利用小波算法解析腦電[10]。在此基礎上,收集大樣本人群腦電數據作為參照,定量分析個體腦電,得出鎮靜、抑制、興奮、記憶、疼痛等客觀指標[11-12]。
基于以上,本研究分析了麻醉全深度監測儀在老年髖關節置換術后鎮痛及認知功能評估中的作用,結果顯示,鎮痛6 h、12 h及24 h時,PI值與VAS評分均呈正相關,且隨著時間的增加,二者相關系數越大。這說明,相比于鎮痛晚期(24 h)而言,鎮痛早期(6 h)的PI值與VAS評分差距較大,哪一個對預測POCD更有價值這一問題,本研究首先對所有病人進行MMSE評分,并根據評分結果將病人分為POCD組和正常組。結果顯示,共有36例病人出現POCD,POCD發生率為36.00%。POCD組病人鎮痛6 h、12 h及24 h時PI值與VAS評分均高于正常組。隨后,分別利用不同時間點的PI值與VAS評分繪制POCD的ROC曲線。結果顯示,上述各時間點PI值ROC曲線下面積AUC均大于VAS評分的AUC,提示麻醉全深度監測儀所顯示的PI值在預測POCD中的價值高于VAS評分。這可能與PI值是客觀指標有關,老年術后病人受麻醉和可能發生POCD的影響,對于VAS評分指導語言理解程度不同,可能會造成評分不能客觀反映真實疼痛程度,因此,VAS評分對于預測POCD的效能也隨之降低。同時,本研究也發現,在鎮痛6 h時,二者的AUC差值最大,此時PI值的AUC為0.851,VAS評分的AUC為0.646。這一結果說明,在術后早期,PI值預測POCD即有較高的價值。
綜上所述,老年髖關節置換術后鎮痛過程中,麻醉全深度監測儀PI值可較好地反映病人疼痛程度,與傳統VAS評分具有較好的一致性,預測POCD的價值優于VAS評分,特別是在鎮痛早期,可更好地反映病人疼痛程度、預測POCD,對于及時調整鎮痛及早期干預具有積極的作用。

