4種喉罩置入法用于經尿道手術老年患者效果比較
顧冰 李杰 張曉娜 仇金鵬
(吉林大學第一醫院二部麻醉科,吉林 長春 130000)
喉罩通氣作為一種聲門上通氣手段,因其操作簡便,實用性強,在臨床應用的范圍日益廣泛〔1〕。它的應用可以降低氣道并發癥的發生率,而血流動力學的穩定性大大增加〔2~4〕,故其在短小手術中的應用優勢明顯。而老年患者由于年齡增長,口腔組織結構出現一系列增齡性變化,口腔黏膜萎縮,角化增加,腺體分泌唾液減少〔5〕,肌肉比例降低,脂肪在舌根部及咽后部沉積比例相對增加〔6〕,使得喉罩的置入與其他年齡段患者相比成功率更低、置入所需時間更長,并且更易發生通氣不足〔7〕。本實驗擬通過對全身麻醉中使用較多的直入法、側入法、翻轉法及在國內文獻報道較少的雙手托下頜法〔8〕進行對比研究,尋找最優的喉罩置入方式,提高患者手術后的舒適度,降低術中心血管系統并發癥的發生率。
1 資料與方法
1.1一般資料 2018年7月至2019年2月于吉林大學第一醫院二部泌尿外科行經尿道手術的全身麻醉患者120例,年齡≥65歲。美國麻醉師協會(ASA)分級Ⅱ~Ⅲ級。排除標準:急診手術、有胃食管反流病史、有聲門上部或下咽部的損傷、重度扁桃體肥大、明顯的喉或氣管偏移、術前即存在咽痛、聲音嘶啞、黏膜損傷出血等咽部疾病患者。
1.2麻醉方法 患者常規禁食水,入手術室后常規監測心率(HR)、無創血壓(BP)、脈搏(P)、血氧飽和度(SpO2)、呼氣末二氧化碳分壓(ETCO2)及呼吸頻率(RR),術前0.5 h予以肌肉注射長托寧0.5 mg,麻醉誘導前給予患者預充氧,常規咪達唑侖(0.03 mg/kg)、枸櫞酸芬太尼(2 μg/kg)、依托咪酯(0.2 mg/kg)、順苯磺阿曲庫銨(0.15 mg/kg)進行麻醉誘導。待患者自主呼吸消失、下頜松弛后,由同一麻醉醫師根據患者分組由不同手法置入喉罩,喉罩型號根據患者體重選擇:30~50 kg選用3號,>50 kg選用4號。喉罩置入成功后,連接呼吸機予以控制呼吸。4組術中均以2%丙泊酚(4~10 mg/kg)及瑞芬太尼0.05~2.00 μg/(kg·min)靜脈泵注維持,并根據BP、HR、麻醉深度及術中實際情況調整血管活性藥、鎮靜藥及肌松藥的使用。手術結束時,適時停用丙泊酚及瑞芬太尼,給予肌松拮抗藥,因麻醉蘇醒階段咳嗽、干嘔、反流和氣道阻塞〔9〕等并發癥發生率更高,故待患者自主RR>12 次/min,潮氣量>8 ml/kg后予以吸痰,拔除喉罩。
1.3喉罩插入方法 A組(直入法):將喉罩的通氣罩部分用利多卡因乳膏均勻涂抹,調整患者頭部輕微后仰,后左手牽下頜展寬口腔間隙,右手執筆式握住喉罩,將通氣罩的開口方向朝向患者下頜部,操作者緊貼患者上頜部將喉罩的前端插入其口腔內側,沿口腔解剖結構,將喉罩推至下咽部,過程中有落空感或遇到阻力,提示喉罩尖端已到達上端食管括約肌,予以手控通氣,觀察喉罩的密封性,必要時調整喉罩位置。B組(側入法):操作者將喉罩通氣罩開口方向朝向左側口角傾斜45°從患者右側口角置入,順口腔解剖結構向下推動至阻力減小時,可將其向右旋轉45°,使通氣罩開口方向朝上,同時繼續向下推動,至感落空感或遇到阻力。C組(翻轉法):操作者將通氣罩的開口方向朝向患者硬腭置入其口腔,緊貼上頜部將喉罩的前端插入咽喉底部,予以翻轉180°,同時繼續向下推動,至有落空感或遇到阻力。D組(雙手托下頜法):助手雙手托起患者下頜角,并推開下頜使患者口腔張開,操作者右手執筆式握住喉罩,將喉罩從患者右側口角置入,順口腔解剖結構向下推動至有落空感或遇到阻力。4組一般資料無統計學差異(P>0.05)。見表1。
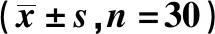
表1 4組一般資料比較
1.4改善通氣的措施 連接呼吸回路,對患者予以控制呼吸,監測ETCO2波形正常,聽診雙肺呼吸音對稱,口腔內無明顯氣體溢出為喉罩置入成功。若喉罩置入后,出現通氣不滿意,可用如下方法調整喉罩:①輕輕左右轉動患者頭部;②使患者頭部略后仰;③調整喉罩深度;④調整喉罩內氣體量。若手術過程中出現喉罩漏氣、通氣不滿意等情況,可行如下操作:①調整喉罩深度;②予以吸痰;③加深麻醉;④根據手術情況適量追加肌松藥。如經上述方法調整喉罩通氣仍不滿意,可重新插入,若3次重新插入喉罩并調整后仍不滿意為喉罩置入失敗,則不再嘗試盲探置入喉罩,改為氣管插管。操作均由同一個麻醉醫師和助手完成。
1.5觀察指標 觀察4組喉罩首次置入的成功率、最終成功率、置入的時間(移開面罩后到連接呼吸機通氣達到滿意通氣效果的時間)、置入的次數;記錄麻醉誘導后、喉罩置入后的即時平均動脈壓(MAP)、HR;監測術中SpO2、ETCO2、氣道峰壓、氣道密封漏氣情況;記錄術后咽痛、聲音嘶啞、黏膜損傷出血等并發癥發生例數。
1.6統計學處理 應用SPSS22.0軟件進行單因素方差分析或秩和檢驗、χ2檢驗或Fisher精確檢驗。
2 結 果
2.1喉罩置入情況 4組經不同喉罩置入方法3次內均成功置入。D組首次喉罩置入成功率明顯高于其他組(P<0.05)。D組喉罩置入的時間及置入次數明顯低于其余3組(P<0.05)。見表2。
2.2血流動力學比較 4組置入喉罩后MAP、HR較置入前顯著升高(P<0.05),但以D組升高幅度最小,組間差異顯著(P<0.001)。見表3。
2.3SpO2、ETCO2比較 4組SpO2、ETCO2、氣道峰壓和氣道密封漏氣例數無統計學差異(P>0.05)。見表4。
2.4并發癥比較 D組咽痛、黏膜損傷出血發生率明顯低于其余組(P<0.05)。4組聲音嘶啞發生率未見明顯差異(P>0.05)。見表5。
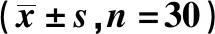
表2 4組喉罩置入情況
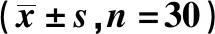
表3 4組喉罩置入前后血流動力學比較
與置入前比較:1)P<0.05
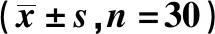
表4 4組術中通氣情況比較
1)Fisher精確檢驗

表5 4組喉罩置入并發癥比較〔n(%)〕
3 討 論
老年患者機體功能都逐漸衰退,同時還可能存在各種基礎性疾病,使其對手術耐受性不佳〔10〕。老年患者經尿道手術者多,手術較短小,患者術后恢復良好〔11〕。老年患者麻醉前后血壓變化大,應激后易出現血壓的劇烈波動,血壓波動較大會增加各種并發癥及并發癥發生率〔12〕。因此麻醉醫師更追求對咽喉部刺激小、對循環影響輕微、對呼吸道損傷小的氣道控制工具。一次性喉罩無須暴露聲門,不進入氣管,大大降低了人工氣道對血流動力學的影響〔13〕,使其應用與氣管插管相比更為廣泛。但喉罩罩囊與氣管導管間呈半僵硬狀態,順從性低,不適應解剖變化,可導致咽后壁出血等損傷〔14〕。
4種喉罩置入方式中側入法術后咽部疼痛率為3%〔15〕。蔡珺等〔16〕在研究插管與喉罩的對比時發現,直入法咽部疼痛率為12%。魏薇等〔17〕的研究顯示,翻轉法的咽喉損傷率為6%。Kim等〔18〕的研究顯示,直入法的咽喉損傷率為28%。研究顯示雙手托下頜法首次置入成功率為95.08%〔8〕。直入法、翻轉法、雙手托下頜法一次性成功率分別為60%、67%、93%〔19〕。一次無阻力置入所占百分率以側入法組最高,直入法、翻轉法兩組接近〔20〕。
喉罩雖為聲門上工具,不直接接觸聲門,長時間壓迫咽喉部影響血液供應,最終導致聲音嘶啞的發生。喉罩置入后出現咽喉不適是接受喉罩管理氣道患者手術后最常見的氣道并發癥〔21〕,大部分患者術后咽部不適于24 h內消失。
雙手托下頜喉罩置入法的優勢主要有①口腔內結構暴露更明顯,使喉罩的置入更為流暢,不至于反復調整喉罩位置,可明顯減少喉罩的置入時間及置入次數。②置入過程減少了對咽喉部的損傷及刺激,使循環更為穩定,也同時減少了咽痛及聲音嘶啞的發生率。③麻醉醫師及助手均未直接與患者的口腔黏膜接觸,也無須牽引下頜,避免了交叉感染及下頜關節脫位等并發癥的發生。
綜上,雙手托下頜法作為喉罩的一種置入方式,具有首次置入成功率高、對患者循環影響小及并發癥發生率低的優點,使短小手術臨床麻醉氣道管理更合理、對患者影響更小的喉罩置入方式。但本研究由于每組樣本量較少,且由于手術術式決定實驗對象較為特殊,男女比例差異性大,可能在性別方面出現偏倚,可進行臨床實驗研究加以完善。

