四神丸聯合健脾丸加減治療脾虛濕盛型泄瀉臨床觀察
李俊伯 李寶國
近年來,由于人們生活環境的改變,工作壓力的增大,腸易激綜合征(IBS)患者逐年增加,腸易激綜合征的發病率逐年上升。在全球腸易激綜合征發病率約為15%。這種疾病發生在所有年齡組(大多數是年輕人和中年人)。女性腸易激綜合征發病率明顯高于男性,且與受教育程度和職業呈正相關。腸易激綜合征不直接威脅患者的生命安全,但嚴重影響患者的生活和工作,降低患者的生活質量[1]。在中醫學中,該病歸于“泄瀉”范疇,其中脾虛濕盛型為臨床上最常見的類型。本研究選取2018年1月—2019年1月在遼寧省大連市友誼醫院中醫康復科以及大連市中山區海軍廣場街道社區衛生服務中心中醫館的80例脾虛濕盛型泄瀉患者,采用四神丸聯合健脾丸加減對脾虛濕盛型泄瀉患者的治療效果進行分析,現報道如下。
1 資料與方法
1.1 一般資料選取2018年1月—2019年1月在遼寧省大連市友誼醫院中醫康復科以及大連市中山區海軍廣場街道社區衛生服務中心中醫館的80例脾虛濕盛型泄瀉患者,隨機分為試驗組和對照組。對照組40例患者,其中男性20例,女性20例;年齡21~63歲,平均年齡(36±1.6)歲;病程3~18年,平均病程(6.1±1.18)年;基礎疾病:高血壓1例,冠心病1例,糖尿病0例。試驗組40例患者,其中男性20例,女性20例;年齡22~65歲,平均年齡(35±1.8)歲;病程3~19年,平均病程(6.1±1.28)年;基礎疾病:高血壓1例,冠心病0例,糖尿病1例。經統計學分析,2組患者的年齡、性別和病程相比,無統計學差異(P>0.05),可以比較。本研究通過了醫院倫理委員會的同意,所有患者均知情本次研究,并且簽署了知情同意書。
1.2 納入標準1)符合羅馬IV診斷標準和腹瀉型腸易激綜合征診斷標準(第一條件);2)符合中醫對腹瀉型腸易激綜合征伴肝郁脾虛的診斷標準;3)18~65歲,腸道沒有器質性病變;4)近1個月未服用腸易激綜合征藥物,未進行其他臨床研究;5)育齡婦女未懷孕、哺乳;6)治療前腸易激綜合征綜合評分>75;7)患者具有認知能力,能積極配合,保證治療的連續性和定期隨訪;8)經中醫辨證分型脾虛濕盛型,所有患者自愿參與并簽署相關同意書。
1.3 排除標準1)其他綜合征(如便秘、混合型和不確定型)的腸易激綜合征患者;2)其他腹瀉癥狀類似腸易激綜合征患者引起的腹痛;3)惡性腫瘤患者;4)其他主要器官病變(如腦、心、腎等)或其他綜合征患者,或重大胃腸外科手術;5)精神障礙;6)最近服用或正在服用影響胃腸功能藥物者;7)懷孕或哺乳者;8)尚未完成或剛剛完成其他臨床試驗者。
1.4 治療方法對照組口服馬來酸曲美布汀膠囊,(國家藥品標準號:H20040713,山西安特生物制藥有限公司生產,規格:0.1 g/粒),服藥方法:每日3次,每日1粒,飯后服用。試驗組在口服馬來酸曲美布汀膠囊的基礎上加用四神丸聯合健脾丸進行治療,主要的方藥組成:鹽補骨脂20 g,制吳茱萸20 g,麩煨肉豆蔻15 g,醋五味子15 g,人參10 g,白術35 g,茯苓10 g,炙甘草10 g,木香10 g,黃連10 g,砂仁10 g,山藥30 g,神曲20 g,石榴皮30 g,赤石脂20 g,車前子20 g,大棗10 g。水煎內服,每日1劑,每日2次,每次200 ml。2組患者治療14 d。
1.5 觀察指標癥狀積分計算如下:1)主要癥狀:腹痛、腹脹、腹瀉、大便不全感;2)次要癥狀:強迫癥疼痛、苦惱、饑餓、疲勞;所有癥狀按不同程度分為4個等級(無、輕度、中度、嚴重)。根據主要癥狀和次要癥狀,主要癥狀從無到嚴重分別為:0分、2分、4分和6分;次要癥狀分為0分、1分、2分和3分;癥狀分級為:輕度:輕度腹痛和腹脹,伴有稀便,但每天少于3次;中度:腹痛、腹脹癥狀較嚴重,但可耐受,不影響生活、工作和學習,伴有大便糜爛,每天3~5次;嚴重:腹痛、腹脹癥狀嚴重,不能忍受藥物控制的需要,影響日常生活,伴有水樣大便,每天6次以上。
1.6 統計學方法使用SPSS 20.0對數據進行分析,P<0.05表明差異有統計學意義。
2 結果
治療后試驗組癥狀積分少于對照組,差異有統計學意義(P<0.05)。見表1。
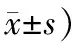
表1 2組患者治療后平均各項癥狀積分比較 (例,
注:與對照組比較,1)P<0.05
3 討論
脾虛濕盛型泄瀉是臨床上的常見疾病,主要見于脾虛之人,濕氣旺盛,有嗜食肥甘厚味發為本病,患者素體脾虛為本病之本,之后稟賦不足或者濕邪外犯,泄瀉反復發作,久病不愈,因此脾虛濕盛型泄瀉是臨床上的常見疾病,治療上以燥濕健脾、溫脾止泄為主[2]。腸易激綜合征(IBS)作為現代社會中常見的功能障礙性腸病,主要表現為連續3個月內反復發作性腹痛,平均每周至少發作1 d,同時與排便有關(即伴有排便頻率、排便性狀態外觀改變),并且臨床中沒有可解釋其癥狀的各項檢查[3]。目前西醫治療采用對癥狀治療,不能從根本上解決問題,且容易重復發生,腸易激綜合征是一種常見的臨床功能失調性胃腸疾病。腸易激綜合征在不同地區、國家或人群中的患病率差異很大。根據羅馬委員會的總結報告,全球腸易激綜合征患病率為8.8%,女性患病率明顯高于男性[4]。而中醫在治療腸易激綜合征中取得較好的成績,成為近年來研究的熱點。然而,據我們所知,腹瀉型腸易激綜合征的發病機制與許多因素有關,大多數學者認為它與腦-腸軸和腦-腸肽、內臟過敏癥、腸道炎癥、腸道菌群、胃腸動力有關。腸易激綜合征的腸動力研究已經持續了半個世紀,其研究僅限于對結腸的觀察。研究表明,異常的胃腸運動具有高反應性和廣泛性,涉及多個器官(如食道、胃、小腸、結腸,包括膽囊),并增強了對各種刺激的反應,包括生理和非生理的反應[5]。結腸運動異常主要由結腸反射異常、結腸收縮功能紊亂、結腸平滑肌電活動異常和結腸渡越時間變化引起。根據其癥狀表現可將其歸屬為“腹痛”“泄瀉”范疇,而飲食、外邪、情志及先天稟賦、久病體虛是其病因,脾虛濕盛是該病的主要類型。筆者采取四神丸聯合健脾丸對該病進行治療。補骨脂補腎壯陽,固精縮尿,溫脾止瀉;吳茱萸散寒止痛,降逆止嘔,助陽止瀉;肉豆蔻澀腸止瀉,溫中行氣;五味子收斂固澀,益氣生津,補腎寧心;人參大補元氣,補脾益肺,生津,安神益智;白術健脾益氣,燥濕利水;茯苓利水滲濕,健脾,寧心;炙甘草補脾益氣,調和諸藥;木香行氣止痛,健脾消食;黃連清熱燥濕,瀉火解毒;砂仁化濕行氣,溫中止瀉;山藥益氣養陰,補脾肺腎,固精止帶;神曲消食和胃;石榴皮澀腸止瀉,殺蟲,收斂止血;赤石脂澀腸止瀉,收斂止血,斂瘡生肌;車前子利尿通淋,滲濕止瀉,清肝明目,清肺化痰;大棗補中益氣,養血安神。本研究發現,治療后試驗組癥狀積分少于對照組,差異有統計學意義(P<0.05)。
綜上所述,對脾虛濕盛型泄瀉的患者采取四神丸聯合健脾丸進行治療,可改善患者的臨床癥狀,值得在臨床推廣。

