針藥結合治療青少年型Krabbe 病伴發的視神經萎縮1 例
秦亞麗,訾迎新,冀美琦,項占梅,金明
作者單位:中日友好醫院,北京 100029
球形細胞腦白質營養不良(globoid cell leukodystrophy,GLD)是因β-半乳糖腦苷脂酶(galactocerebrosidase,GALC)缺乏引起的溶酶體貯積病,是一種罕見的常染色體隱性遺傳疾病[1-2],又稱克拉伯病(Krabbe Disease,KD),由Knud Krabbe 于1916 年首次報道[3]。半乳糖腦苷脂蓄積在中樞及周圍神經系統破壞了神經細胞髓鞘的形成,引起一系列神經系統的退行性病變[2]。據報道該病發病率約為1/10萬[4]。臨床中本病以嬰幼兒多見,常在發病的前幾年出現神經系統迅速衰退和死亡。青少年或成人發病者極少,大多病程緩慢,可表現為肢體癱瘓、共濟失調、漸進性視神經萎縮等特征[5]。該病目前治療方法局限,早期可實施造血干細胞移植、酶替代和基質還原療法及小分子治療等[6-9],以減緩病情進展,晚發型患者臨床上多采用對癥支持療法,但它們在逆轉神經退行性病變方面效果不明顯。本次報道的這位患兒是以視神經萎縮為首發臨床表現的Krabbe 病,患者接受針藥結合治療1 年,視力、視野逐漸提高,全身情況也得到改善。隨訪1 次,視力、視野穩定。現報道如下。

圖1 患兒治療前眼部檢查。眼底照相:雙側視盤顳側色淡;視野:上方視野缺損;視覺誘發電位(VEP):雙眼P100 波潛伏期延遲、振幅降低。圖1A、1C、1E 為右眼,圖1B、1D、1F 為左眼
1 臨床資料
1.1 發病情況
患兒,男性,10 歲。因“雙眼視力下降半年”就診于中日友好醫院眼科。半年前(2014 年9 月)患兒因感冒后突然出現雙眼視物模糊、雙側眼底視盤水腫,雙眼視力在1 周內從正常下降至0.1(國際標準視力表),當地醫院初步診斷為“視神經炎”,給予激素沖擊和神經營養劑治療,病情無改善。半年后,2015 年3 月輾轉于北京多家醫院診治,經腦脊液、線粒體基因、免疫、病毒等多項檢查,結果均未見異常,僅在頭部磁共振成像(Magnetic Resonance Imaging,MRI)中發現某些區域的腦白質病變。我院初診,眼科檢查:視力(ETDRS 計數)右眼5,左眼5;眼壓右眼16.1 mmHg(1 mm Hg=0.133 kPa)、左眼14.7 mm Hg。眼底雙眼視乳頭邊界清楚,顳側色淡,視網膜動靜脈血管正常,未見滲出及出血,黃斑中心凹光反射未見。視盤OCT:雙眼視盤顳側色淡,視網膜神經纖維層厚度變薄(圖1A、1B)。視野:雙眼上方視野嚴重缺損(圖1C、1D)。視覺誘發電位:雙眼P100 波潛伏期延遲、振幅降低(圖1E、1F)。初步診斷:“視神經萎縮”(原因不明)。
1.2 基因和酶學診斷
3 個月后(2015 年6 月)患者為求進一步明確診治再次來我院就診。家長轉述該患兒自幼運動功能比同齡人差,雙下肢無力,連續蹲起困難,12 歲時仍不能從事長跑、跳繩等活動。神經系統查體:神志清晰,言語流利,行走緩慢,步態基本正常,雙側高足弓,四肢肌力V-,四肢肌張力減低,生理反射存在,病理反射未引出。輔助檢查:顱腦MRI 檢查發現,雙側腦室三角區腦白質及胼胝體壓部異常信號(圖2)。肌電圖:上、下肢感覺和運動神經傳導速度減慢、波幅降低。代謝腦病檢測:患者半乳糖腦苷脂酶為1.2 nmol/g/min(患者母親5.8 nmol/g/min,患者父親18.1 nmol/g/min,正常值≥17.2 nmol/g/min)。在獲得患者及父母知情同意后,進一步進行患者基因和一代驗證。結果發現,患者GALC 基因有2 個雜合突變(圖3A、3B):一個是編碼區第461 號核苷酸由胞嘧啶變異為腺嘌呤(c.461 C>A),導致氨基酸改變p.P154H,變異來源于父親(圖3D);另一個是編碼區第1244 號核苷酸由鳥嘌呤變異為腺嘌呤(c.1244 G>A),導致氨基酸改變p.G415E,變異來源于母親(圖3E)。
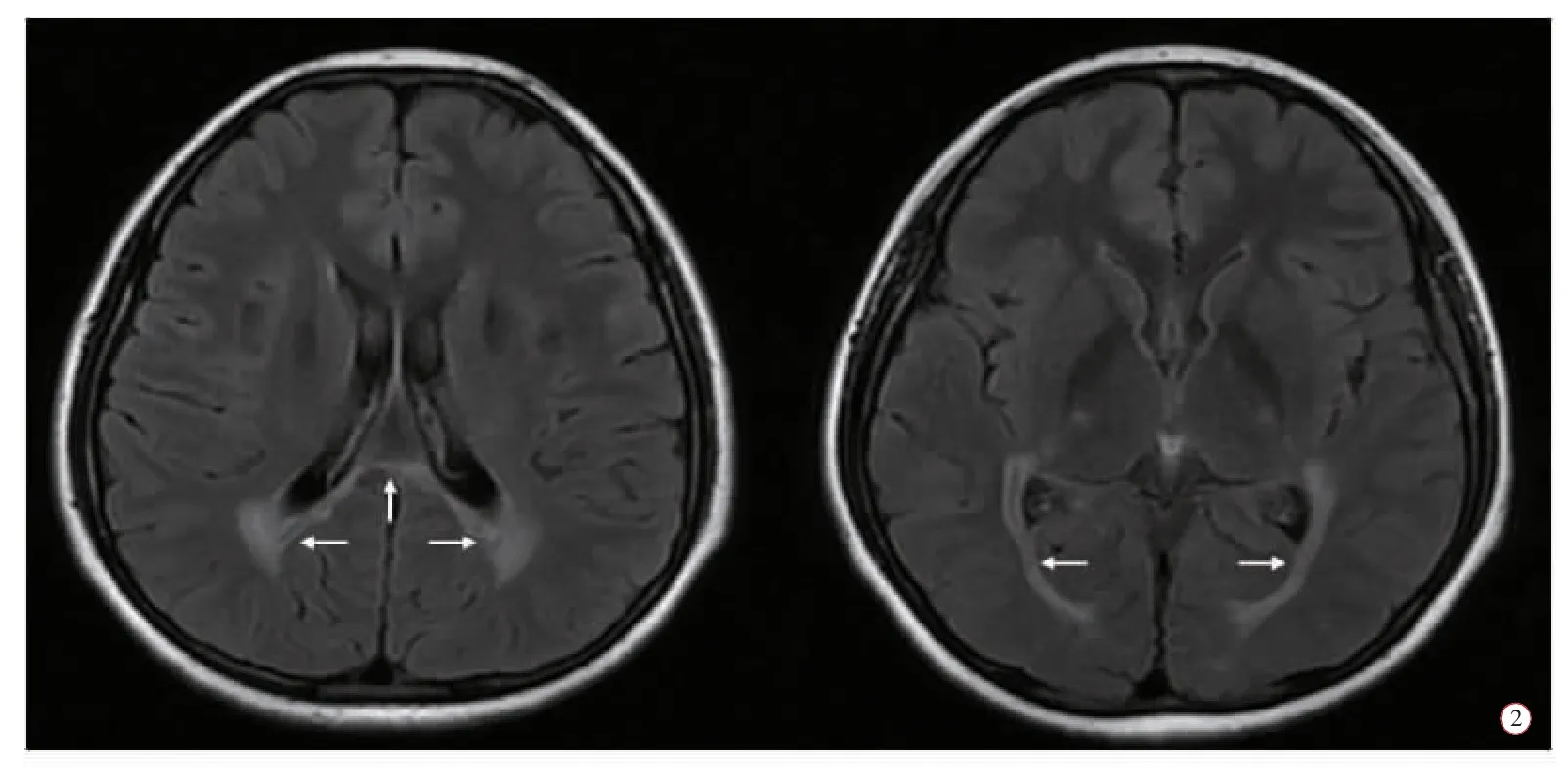
圖2 頭顱MRI。雙側腦室三角區腦白質及胼胝體壓部異常信號(白色箭頭)
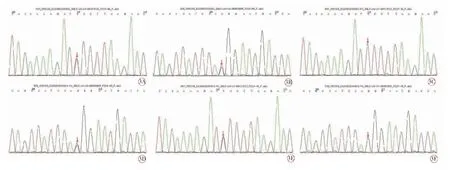
圖3 患兒及父母GALC 基因驗證。3A 患者c.1244 G>A 雜合突變;3B 患 者c.461 C >A雜合突變;3C 父親c.1244 無 變 異;3D 父親c.461 C>A 雜合突變;3E 母 親c.1244 G>A 雜合突變;3F 母親c.461 無變異
1.3 治療經過
患者因視力低下休學1 年,接受了3 個療程的針、藥結合治療。每個療程包括1 個月的醫院內針刺治療,以及3 個月口服中藥湯劑治療,服藥期間在家修養。之后每隔半年隨訪1 次。每個療程治療前后及每次隨訪,均需根據患者視力、視野情況評估病情。六味地黃丸處方加減:熟地黃10 g,山藥10 g,茯苓10 g,生黃芪10 g,當歸10 g,川芎6 g,柴胡6 g,五味子6 g,牡丹皮6 g,黃芩6 g,每日1 劑,水煎服,早晚分服約200 ml。針灸取穴:睛明、球后、陽白、太陽、風池為主穴;合谷、外關、百會、四神聰、足三里為配穴。操作手法:常規消毒后,選用無菌的一次性針刺用針,針刺眼部腧穴時采用指切進針法,右手持針緩慢刺入約1 寸后,將針尖朝向眶尖方向,繼續刺約0.5 寸;其余腧穴采用直刺或指切進針法至得氣層(患者可有酸、麻、脹、痛感),1 d 治療1 次,每次留針20 min。
1.4 治療效果
視力檢測采用ETDRS 視力表記錄字母個數,視野檢測采用OCTOPUS 全自動視野計。第1 療程:與治療前對比,視力 右眼8,左眼5,雙眼視野較前略有改善(圖4A、4E)。第2 療程:與上個療程對比,治療后雙眼視力、視野較前均有改善(R:15,L:10,圖4B、4F)。第3 療程:與上個療程對比,治療后雙眼視力均有提高(R:20,L:13),右眼視野較前改善,左眼視野變化不明顯(圖4C、4G)。統計患者隨訪1 次的結果,其視力基本穩定(R:20,L:15),視野仍有改善(圖4D、4H)。視覺誘發電位檢查治療前后變化不明顯。
2 討論
患者青少年時期發病,在發病早期的眼底表現極似視神經炎,然而大劑量糖皮質激素沖擊治療后視覺并無改善。患者病情進行性加重,半年時檢查雙眼已發展成視神經萎縮,篩查Leber 病、炎性脫髓鞘病變等可能導致視神經萎縮的病因,但證據并不充分。患者頭顱MRI 顯示腦白質病變,這與報道的球形細胞腦白質營養不良病的影像學特征有相似[10]。于是追溯患者病史,患者肌力略低,肢體運動能力較同齡人差,神經系統查體和肌電圖檢查支持患者臨床表現。給予患者血液代謝因子檢查,發現外周血中半乳糖腦苷脂酶活性極低,支持診斷Krabbe 病。基因驗證發現患者為GALC 復合雜合突變,患者父母均為突變基因的攜帶者。GALC 基因定位于染色體14q31 區,包含17 個外顯子,編碼含有669 個氨基酸,目前已發現約120 種突變。本例患者的兩個雜合突變中,1 個已知突變c.461C>A[11],另1 個突變c.1244G>A未見報道,可能是致病性的新突變。
患者錐體束征表現不明顯,而視神經萎縮較早發生是本病的特點。Krabbe 病主要的組織學特征為神經元廣泛的脫髓鞘及大量的多核球形細胞浸潤,炎癥引起星形膠質細胞增生及球形細胞在血管周圍聚集為鈣化發生的機制[12]。大量球形細胞堆積可能會引起視神經增粗[13]。有報道發現,早期伴有視神經腫大或增粗的腦白質病變患者,在疾病進展后期,將導致視神經萎縮和失明的發生[10,14]。鑒于此,認為本患者視神經萎縮的發生,很大程度上與KD 有密切關系。

圖4 治療后視野圖。4A、4E 第1 療程治療后右眼和左眼視野;4B、4F 第2 療程治療后右眼和左眼視野;4C、4G 第3 療程治療后右眼和左眼視野;4D、4H 半年后隨訪右眼和左眼視野
依據中醫“異病同治”理論,在診療Krabbe 病伴發的視神經萎縮時,需考慮患者先天不足的因素,遵循視神經萎縮的辨證論治規律。中醫認為,視神經萎縮多屬于先天稟賦不足,從臟腑辨證理論上講,該病與五臟中的腎臟關系密切。腎為先天之本,因此許多先天不足性和遺傳性的眼病、腦病等應從補腎論治。因此,選擇了以補腎為代表的經典方六味地黃丸,并結合患兒全身整體辨證情況,加用了益氣活血類中藥,以調節全身氣血上榮于腦與目,下養于骨骼與肌肉。六味地黃丸主要療效包括補腎固精,益腎生髓,促進大腦和骨骼發育。近年來在臨床實踐中發現,六味地黃丸在增強人體免疫力、促進造血功能及抗疲勞等多方面有顯著的療效[15]。方中君藥熟地黃可以增強小鼠腦細胞的抗氧化能力、延緩細胞衰老速度[16],并通過降低易變性染色體單體交換,達到抑制細胞突變的效果[17]。處方中加黃芪、當歸等益氣活血類中藥可調節全身氣血循環,除了具有補益氣血之外,還可以幫助血液中的營養物質輸送到頭目和四肢,以改善患者視覺功能和增強肌肉力量。研究證實,含有黃芪、當歸有效提取物的動物血清可以有效促進造血干細胞增殖和細胞周期的轉換[18]。
團隊采用針刺法治療視神經萎縮已有許多年的經驗,尤其是眼周的睛明、球后、陽白3 個主要腧穴,俗稱“眼三針”,可以使針感深達眼底,疏通目絡。現代研究表明,針刺可提高神經細胞興奮性,恢復神經傳導功能;擴張末梢血管,解除血管平滑肌痙攣,恢復缺血區的氧和能量代謝[19]。針刺眼周腧穴可以加強頸內動脈和眼動脈的血流速度與血流量[20],從而改善視網膜和視神經的血液供應,使失代償的視網膜和視神經細胞再度活躍。本項病例研究證實,運用調補肝腎和調節氣血的中藥、針刺聯合治療Krabbe 病伴發的視神經萎縮,具有一定的臨床療效,可以在臨床中應用推廣。

