比較去骨瓣減壓術后顱骨缺損合并腦積水同期與分期腦室腹腔分流和顱骨修補術的效果
單春格 周艷宏 李鵬強
河南濮陽市安陽地區醫院神經外一科 安陽 455000
顱腦損傷的發病率、致殘率、病死率均較高,急診去骨瓣減壓手術是挽救患者的生命有效措施。但術后因顱骨缺損,可造成不同程度的腦積水,而影響患者的生活質量,因此需適時給予干預[1]。選取2017-07—2019-07間我院收治的86例重型顱腦損傷去骨瓣減壓手術顱骨缺損合并腦積水患者,對其臨床資料進行回顧性分析,以比較同期與分期腦室腹腔分流和顱骨修補術的效果。
1 資料與方法
1.1一般資料本組86例患者均于3個月前因顱腦損傷接受去骨瓣減壓術。均依據臨床表現、腰穿及MRI、CT檢查結果確診為顱骨缺損并腦積水[2]。顱骨缺損直徑>3 cm。排除:(1)合并內分泌系統、血液系統、循環系統疾病者,以及哺乳、妊娠期女性。(2)存在嚴重感染性疾病,以及重大腦部手術史、酒精和藥物濫用史者。(3)中途退出本研究及臨床資料不完整者。患者均簽署知情同意書,根據不同手術時期分為2組,各43例。同期組:男24例,女19例。年齡22~62歲,平均42.56歲。顱骨缺損部位:額部12例、顳部18例、頂部13例。對照組:男25例,女18例;年齡23~61歲,平均42.61歲。顱骨缺損部位:額部14例、顳部17例、頂部12例。2組患者的一般資料比較,差異無統計學意義(P>0.05),有可比性。
1.2方法[3]同期組Ⅰ期實施腦室腹腔分流和顱骨修補術:全身麻醉,仰臥位,常規消毒、鋪巾。取顱骨缺損處側腦室角區1.5 cm切口,暴露骨窗邊緣,電凝切開硬腦膜。穿刺將分流管腦端置入側腦室內適當長度后,連接固定于枕旁肌肉深面的單向分流泵。分流管腹段沿頸、胸及劍突附近的皮下隧道,通過劍突下右腹直肌外緣小切口放置在右髂窩內。待顱內壓下降,腦組織回縮至骨窗緣水平時,即刻將預先處理好的鈦網應用覆蓋法實施顱骨修補術。將假性硬腦膜懸吊后縫合切口,加壓包扎。分期組患者在腦室-腹腔分流術2個月以后,若無過度分流時,可適時行Ⅱ期顱骨修補術。
1.3觀察指標與療效判定標準(1)臨床療效[4]:CT檢查提示腦室前角低密度區、腦室縮小>80%為顯效。腦室前角低密度區、腦室縮小60%~80%為有效。腦室前角低密度區、腦室變化不明顯,偶有擴大為無效。總有效率=(顯效+有效)例數/43×100%。(2)格拉斯哥昏迷計分(GCS)[5]:包括運動反應、語言反應、睜眼反應三項內容,正常為15分。分值越高,表明病情越輕。(3)并發癥(意識障礙、腦脊液漏、血腫、感染)。
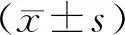
2 結果
2.1臨床療效同期組患者總有效率顯著高于分期組,差異有統計學意義(P<0.05),見表1。

表1 2組療效比較[n(%)]
2.2手術前、后GCS計分術前2組GCS計分差異無統計學意義(P>0.05);術后同期組的GCS計分顯著高于分期組,差異有統計學意義(P<0.05),見表2。
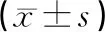
表2 2組術前、術后GCS計分比較
注:2組術前、術后組內比較,*P<0.05
2.3并發癥同期組并發癥發生率低于分期組,差異有統計學意義(P<0.05),見表3。

表3 2組并發癥比較[n(%)]
3 討論
顱腦損傷是神經外科的常見疾病,多因交通事故、墜落、打擊、跌倒所致。去骨瓣減壓術可有效降低顱內高壓,防止神經細胞進一步損傷而改善患者的預后。但手術造成的顱骨缺損極易引起腦積水和腦室膨出,導致腦組織、血管、腦膜受壓等繼發性病變,患者表現為頭痛、頭暈等,甚至出現腦脊液循環系統紊亂、腦組織變形、腦組織移位、顱骨畸形等,增加腦水腫的發生概率,故需要行腦室腹腔分流術和顱骨修補術[6]。考慮到分流術后顱內壓仍可能升高,故可Ⅰ期先行腦室腹腔分流術,待顱內壓緩解后,再Ⅱ期行顱骨修補術。但分期手術往往會造成二次創傷,增加感染等并發癥發生風險;而且可造成腦組織局灶性移位,導致意識、神經功能障礙[7]。而同期實施腦室腹腔分流術和顱骨修補術的主要優勢有:(1)不僅可促使部分膨出的腦組織回落,而且可修復顱腔形態,具有協同增效作用。(2)促進腦組織缺損區域血運復常,有利于保護腦組織、維持顱內壓穩定,以及局部血運神經功能及早恢復;同時避免了腦脊液漏、腦萎縮等并發癥的發生。(3)一次麻醉及手術,減少了對腦組織暴露的時間和次數,顯著降低了手術風險,有利于減輕患者的身心痛苦和經濟負擔。
近年來,我院對顱腦損傷去骨瓣減壓術后顱骨缺損合并腦積水患者分別行分期和同期腦室腹腔分流術和顱骨修補術,通過比較分析,結果顯示,同期組患者的治療總有效率、術后GCS計分,以及并發癥發生率等指標,均明顯優于對照組,與有關研究的結果一致[8]。表明同期手術是安全、可行的治療去骨瓣減壓術后顱骨缺損合并腦積水的方案。在嚴格遵循無菌原則及規范進行手術操作的前提下,可作為首選。

