腹腔鏡闌尾切除術治療闌尾周圍膿腫的臨床效果觀察
劉洪勇
河南濮陽縣人民醫院普外科 濮陽 457100
急性闌尾炎化膿壞疽或穿孔,如果此過程進展緩慢,大網膜可移至右下腹將闌尾包裹并形成粘連,從而在闌尾周圍形成炎性腫塊或局限性膿腫。穿刺抽膿沖洗或置管引流,雖然有一定效果,但復發率高,因此大多需擇期行闌尾切除手術。文獻報道[1],在嚴格把握手術適應證和時機的基礎上,早期闌尾切除術能及時消除感染來源,縮短住院時間,避免多次復發及其引起的并發癥,具有更為理想的安全性和有效性。2018-10—2019-10間,我們對收治的52例闌尾周圍膿腫患者分別實施開腹和腹腔鏡闌尾切除術,現對2種術式的效果進行分析,報告如下。
1 材料與方法
1.1一般資料本組52例患者的納入標準:(1)術前經B超 或 C T等影響學檢查符合闌尾周圍膿腫診斷標準。(2)有明確轉移性右下腹痛史,壓痛等腹膜刺激征明顯。(3)術前白細胞計數>10.0×109/L,中性粒細胞百分比>75%。排除:(1)存在腹腔鏡手術禁忌證患者。(2)合并嚴重神經、呼吸、內分泌、循環、血液等系統疾病。(3)中途退出治療或臨床資料不完整者。患者均簽署治療知情同意書,并獲院醫學倫理委員會同意。隨機分為2組,每組26例。開腹組:男18例,女8例;年齡22~58歲,平均46.80歲。發病至手術時間2~8 d,平均4.20 d。腔鏡組:男17例,女9例;年齡21~59歲,平均47.20歲。發病至手術時間3~7 d,平均6.12 d。2組患者臨床資料比較無顯著性差異(P>0.05),有可比性。
1.2方法腔鏡組行腹腔鏡闌尾切除術:氣管插管全身麻醉, 患者取頭低足高仰臥位。臍上緣作一1.0 cm的弧形切口,建立人工氣腹,壓力維持12~15 mmHg (1 mmHg=0.133 kPa)。置入10 mm Trocar,鏡下探查腹腔。臍與左髂前上棘連線中、內1/3交界處及右下腹麥氏點上方約3 cm處分別作切口置入10 mm Trocar、5 mm Trocar作為操作孔及輔助操作孔。吸凈盆腹腔膿液,充分顯露病灶。應用吸引棒仔細將包裹闌尾的網膜及腸襻分離,并交替進行沖洗、吸引、分離,確保視野清晰度。電凝闌尾系膜,近端應用可吸收夾夾閉,靠近闌尾側將系膜剪斷。于闌尾盲腸交界處上1~2枚可吸收夾。距根部0.3~0.5 cm剪斷闌尾,應用雙極電凝破壞殘端黏膜。闌尾殘端不進行荷包縫合。將闌尾裝入標本袋后經操作孔取出。紗布蘸凈腹腔液,殘端應用大網膜覆蓋,視情況病灶處留置引流[2-3]。對開腹組實施開腹闌尾切除術。
1.3觀察指標(1)手術時間、術中出血量、術后肛門恢復排氣時間、住院時間及抗生素應用時間。(2)并發癥。
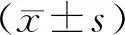
2 結果
2.1手術時間等指標2組患者均順利完成手術。腔鏡組無中轉開腹病例。2組手術時間差異無統計學意義(P>0.05)。腔鏡組術中出血量、術后肛門恢復排氣時間及術后抗生素應用時間、住院時間均優于開腹組,差異有統計學意義(P<0.05)。見表1。
2.2并發癥開腹組術后發生并發癥5例(19.23%),分別為切口感染2例、腹(盆)腔膿腫1例、粘連性腸梗阻1例和闌尾殘端瘺1例。腔鏡組術后僅發生腹(盆)腔膿腫1例(3.84%)。差異有統計學意義(P<0.05)。
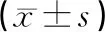
表1 2組手術時間等指標比較
注:組間比較,*P<0.05
3 討論
闌尾周圍膿腫實施傳統開腹手術視野受到較大限制,暴露困難,壞死組織和膿液清除的徹底性受到一定影響。同時術中腸管暴露時間長,手術損傷大,術后腸功能恢復慢[4]。而腹腔鏡闌尾切除術可借助腹腔鏡視野寬廣的特性,徹底沖洗和吸凈膿液,不受患者體形及闌尾位置影響,對腹腔內鄰近組織及臟器干擾輕,胃腸等功能恢復迅速,離床活動早,加速康復進程。同時戳孔的選擇靈活,術中探查全面,降低誤診率。本次研究結果顯示,接受腹腔鏡治療的患者除手術時間外,其他并發癥等各項指標均優于接受開腹手術的患者,表明腹腔鏡闌尾切除術是安全、可行的。實施中需注意:(1)闌尾膿腫手術屬Ⅲ類手術,切口感染的風險相對較高。無論何種術式,術中均應重視切口的保護,以避免被膿液污染。(2)腹腔鏡闌尾切除術治療闌尾周圍膿腫需要嚴格掌握手術指征,而且術者需具有嫻熟的腹腔鏡技術。本次樣本量少,加之隨訪時間有限,今后需增加樣本量和長期隨訪,不斷完善數據來評價腹腔鏡闌尾切除術治療闌尾周圍膿腫的安全性和有效性[5]。

