全麻誘導后超聲引導下雙側腹橫筋膜平面阻滯應用于同種異體腎移植術的效果
楊光輝 樊青 李偉偉 董麗娟
鄭州人民醫院麻醉科 鄭州 450003
腎移植術屬治療終末期腎病有效的治療手段之一,其中以同種異體腎移植術最為常見。選取2018-03—2019-05間在我院行同種異體腎移植術的56例患者,對其麻醉資料進行回顧性分析,以觀察全麻誘導后超聲引導下雙側腹橫筋膜平面阻滯的效果,報告如下。
1 資料與方法
1.1一般資料本組56例患者均符合同種異體腎移植的手術指征,隨訪資料齊全。排除標準:(1)嚴重肝、心、肺等臟器功能低下患者。(2)二次腎移植患者。(3)對非甾體類、阿片類藥品及羅哌卡因過敏者。(4)凝血機制異常者。患者均簽署知情同意書,依據不同麻醉方式分為2組,每組28例。觀察組:男17例,女11例;年齡40~60歲,平均50.62歲。對照組:男16例,女12例;年齡41~61歲,平均51.91歲。2組患者的一般資料均衡可比(P>0.05)。
1.2麻醉方法術前均無用藥,且均實施血液透析。進入手術室后建立外周靜脈通路,注入500 mL乳酸林格氏液。常規監測心電圖、血氧飽和度及無創血壓。對照組采取全身麻醉:靜脈注入0.2 mg/kg阿曲庫銨、0.04 mg/kg咪達唑侖、1.5 mg/kg異丙酚、2 μg/kg芬太尼進行麻醉誘導。氣管插管后連接麻醉機,術中確保PetCO2在35~45 mmHg范圍內。觀察組在麻醉誘導后于超聲引導下行雙側腹橫筋膜平面阻滯:將超聲探頭置于髂嵴與肋緣之間的區域掃查,獲取最佳腹橫筋膜圖像。于探頭上方采取平面內進針方式,于超聲引導下,進針至腹橫肌與腹內斜肌之間,兩側分別注射0.375%羅哌卡因20 mL。2組均采取七氟烷吸入行麻醉維持,以阿曲庫銨泵注方式維持肌松。術后均采取低劑量靜脈鎮痛處理。
1.3觀察指標(1)切皮前(T0)、切皮后5 min(T1)、切皮后10 min(T2)及手術結束即刻(T3)時的平均動脈壓、心率。(2)舒芬太尼、阿曲庫銨、芬太尼等麻醉藥品用量。
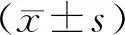
2 結果
2.1平均患者動脈壓、心率2組T0、T3時平均動脈壓、心率差異不明顯,差異無統計學意義(P>0.05)。觀察組T1、T2時平均動脈壓、心率較對照組低,差異有統計學意義(P<0.05),見表1。
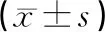
表1 2組各時點平均動脈壓、心率比較
2.2麻醉藥品用量觀察組舒芬太尼、阿曲庫銨、芬太尼等麻醉藥品用量較對照組少,差異有統計學意義(P<0.05),見表2。
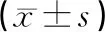
表2 2組麻醉藥品用量比較
3 討論
腎移植能有效延長腎衰竭患者的生存時間,但手術所致疼痛會導致交感神經興奮,造成血管收縮、腎臟血流減少,因此完善鎮痛方法對腎移植患者的預后至關重要[1]。硬膜外鎮痛屬腎移植手術常用鎮痛方法,其能消除由創口疼痛所致躁動、焦慮,同時亦能降低交感神經興奮所引起腎功能損害,利于腎功能的早期恢復[2]。但硬膜外鎮痛所使用的阿片類藥品雖能有效減輕疼痛感,但同時會增大腎臟負擔,甚至用量較大時可能引起呼吸抑制[3]。近年伴隨超聲技術高速發展及普遍應用,超聲引導下雙側腹橫筋膜平面阻滯屬新型阻滯于腹橫筋膜層與斜肌上注射給藥,可有效阻斷疼痛信號經腹壁前側傳入感覺神經,達到腹壁良好鎮痛目的[4-5]。其不僅能有效減少阿片類麻醉藥品用量及相關不良反應,增加患者舒適度;而且于超聲引導下進行操作,能動態了解穿刺針路徑、位置及與周邊神經、血管關系,可有效避免誤傷神經、血管;給藥的同時更可動態觀察藥液擴散速度及位置,平面阻滯更為精準。有效降低了患者的疼痛應激反應、局麻藥中毒,以及腹腔內臟器損傷等風險,顯著提升了鎮痛的有效性和安全性[6-7]。
本研究中觀察組T1、T2時的平均動脈壓、心率較對照組變化幅度小,舒芬太尼、阿曲庫銨、芬太尼等麻醉藥品用量較對照組少,說明對同種異體腎移植患者采取全麻誘導后超聲引導下雙側腹橫筋膜平面阻滯,能有效維持患者術中的血壓、心率穩定和減少術后靜脈鎮痛藥物的用量,因此有利于提高術后患者的蘇醒質量和早期下床活動,應用效果肯定。

