超聲乳化聯合房角分離術對閉角型青光眼患者術后晝夜眼壓及視功能的影響
黃勃
河南潢川縣人民醫院五官科 潢川 465150
青光眼是眼科常見疾病,是導致失明的三大眼病之一,我國總發病率為1%,且隨著年齡增長而上升。閉角型青光眼是青光眼疾病主要類型,主要因眼球前房角關閉阻礙眼內房水排出所致。閉角型青光眼病情發展較快,臨床癥狀及體征較為明顯,包括脹痛、視物模糊、房角關閉、虹膜粘連等[1-2]。如反復發作后未及時治療,易導致視力嚴重損傷,甚至失明[3]。2016-12—2018-12間,我們對126例閉角型青光眼患者分別實施超聲乳化術和超聲乳化術聯合房角分離術,現對效果進行比較 ,報告如下。
1 材料與方法
1.1一般資料本組126例患者的臨床癥狀、體征和有關檢查結果均符合《眼科學》[4]中的診斷標準及相關手術指征。排除合并其他眼部疾病、免疫系統疾病、繼發性青光眼及有眼部手術史的患者。患者均簽署知情同意書,并經院倫理委員會批準。隨機分為2組,各63例。觀察組:男33例,女30例;年齡52~78歲,平均 64.62歲。病程4~12周,平均6.96周。對照組:男34例,女29例;年齡50~79歲,平均 65.05歲。病程4~11周,平均6.77周。2組患者的一般資料差異無統計學意義(P>0.05),有可比性。
1.2方法對照組給予超聲乳化術:局麻,沖洗結膜囊。取顳側透明角膜切口,將皮質與晶狀體分離。超聲乳化將晶狀體核吸出并清除皮質殘余后植入人工晶狀體。將平衡鹽溶液注入前房,沖洗針頭輕度按壓鞏膜,估測眼壓水平。于結膜下注射利多卡因、妥布霉素及地塞米松后包蓋術眼。觀察組在對照組基礎上聯合房角分離術:超聲乳化吸出晶狀體核前,使用黏彈劑充分注入虹膜根部房角,使用注射針頭輕按虹膜根部并打開閉合房角,行環形撕囊。清除皮質殘余后再次將黏彈劑注入前房及囊袋。
1.3觀察指標(1)使用非接觸眼壓計測定術前及術后6個月的峰值眼壓、平均眼壓及波動值。(2)使用電子視力檢測儀及四面鏡測定術前、術后6個月的視力、房角寬度。
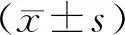
2 結果
2.1眼壓術后6個月,觀察組峰值眼壓、平均眼壓及波動值均低于對照組,差異有統計學意義(P<0.05)。見表1。

表1 2組治療前后眼壓比較
2.2視力及房角寬度術后6個月,觀察組視力水平及房角寬度高于對照組,差異有統計學意義(P<0.05)。見表2。
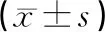
表2 2組治療前后視力及房角寬度比較
3 討論
我國閉角型青光眼占青光眼患者的80%~95%[5],其發病與瞳孔阻滯密不可分,尤其是老年人隨著年齡增長晶狀體逐漸增厚,引發閉角型青光眼的概率更高。因此,應以降低眼壓水平、促使房水排出為治療原則。
超聲乳化屬于重建性手術,通過人工晶狀體置換植入,可有效促進晶狀體虹膜隔后移,顯著改善瞳孔阻滯狀態與前房深度,有利于眼壓恢復。此外,超聲乳化可刺激患者內源性前列腺素釋放,增加葡萄膜及鞏膜通道房水流出,進一步提升治療效果[6]。但超聲乳化對房角影響較小,患者術后常因房角寬度低而復發;而聯合房角分離術可針對性達到房角重新開放目的,通過使用黏彈劑充分解除虹膜粘連,對房角功能恢復、視力水平提高均具有較大促進作用[7-8]。此外,通過機械性開放房角,能夠增加小梁網細胞外基質降解炎性介質水平,使房水更易流出。
我們近年來對126例閉角型青光眼患者分別實施超聲乳化術和超聲乳化術聯合房角分離術。術后6個月觀察組的峰值眼壓、平均眼壓及波動值均低于對照組,視力水平及房角寬度亦高于對照組。說明房角分離術聯合超聲乳化治療閉角型青光眼,能使患者的眼壓水平保持穩定,并可顯著提高視力水平及房角寬度,是治療閉角型青光眼患者的理想術式。

