玻璃體切除術聯合內界膜剝離術治療高度近視黃斑裂孔的臨床療效
郝中亮
黃斑裂孔是一種由黃斑部視網膜內界膜至感光細胞層發生組織缺損引發的中心視力障礙,其發病原因較為復雜,且目前尚不完全明確,高度近視是黃斑裂孔的重要誘因,其還可誘發視網膜脫落,從而嚴重影響患者正常的工作、生活和學習,因此及時有效地治療以控制病情發展是十分必要的[1]。玻璃體切割(PPV)聯合內界膜剝離術(ILMP)是目前臨床治療黃斑裂孔的常用術式[2],但由于高度近視患者多伴有不同程度的后鞏膜葡萄腫和視網膜萎縮,這會大大提高ILMP操作難度,且容易造成視網膜神經上皮層損傷,從而影響患者術后神經功能恢復[3]。故高度近視黃斑裂孔患者是否適用ILMP治療仍存在一定爭議。此次研究以2017年4月—2019年1月在筆者所在醫院就診的80例高度近視黃斑裂孔患者為研究對象,探討PPV聯合ILMP治療的臨床療效。
1 資料與方法
1.1 一般資料使用隨機雙盲法將2017年4月—2019年1月在筆者所在醫院就診的80例高度近視黃斑裂孔患者分為對照組和觀察組,各40例。對照組男 22 例,女 18 例;年齡 32~63 歲,平均(45.72±4.11)歲。 觀察組男 21 例,女 19 例;年齡 31~65 歲,平均(45.85±4.19)歲。 比較兩組一般資料,差異無統計學意義(P>0.05)。
1.2 納入標準符合高度近視臨床診斷標準,等效球鏡度數 (SE)≥-6.00 D; 經光學相干斷層掃描(OCT)檢查證實存在黃斑裂孔;A超檢測顯示眼軸長度>26 mm;患者均簽署知情同意書。
1.3 排除標準眼部手術史;眼外傷史;眼內感染或其他眼部疾病;Gass分期為Ⅰ期;凝血功能障礙;免疫功能障礙;重要臟器功能不全;惡性腫瘤;妊娠期、哺乳期女性;精神障礙。
1.4 手術方法兩組術前接受常規眼底檢查,并術前3 d開始使用左氧氟沙星滴眼液滴患眼 (山東博士倫福瑞達制藥有限公司,國藥準字H20120036),4次/d。對照組行PPV術治療,使用鹽酸丙美卡因滴眼液 (湖北遠大天天明制藥有限公司,國藥準字H20143168)進行表面麻醉,麻醉生效后于顳下做灌注管插入口和3.2 mm左右的角膜切口[4],注入黏彈劑,環形撕囊。吸凈晶狀體皮質,注入黏彈劑,植入人工晶體后再次吸凈黏彈劑,縫合角膜切口后在角膜緣后約3.5 mm處使用23 G微創玻璃體切割套管,以2500 r/min的速度切割玻璃體[5],清除中央區玻璃體后注入0.1 ml的曲安奈德(上海通用藥業股份有限公司國藥準字H31021291),然后切除剩余玻璃體和玻璃體后皮質。確認無病變組織后給予氣液交換,吸除視網膜下液,常規縫合切口。觀察組行PPV聯合ILMP治療,術前準備以及PPV操作方法與對照組一致。玻璃體切除后在后極部視網膜前注入適量500 g/L的吲哚菁綠 (丹東醫創藥業有限責任公司國藥準字H20073073)進行內界膜染色,小心剝離黃斑裂孔周圍內界膜,進行完全性氣液交換后吸除視網膜下液,常規縫合切口。兩組術后均給予左氧氟沙星滴眼液滴術眼,4次/d,預防術后感染。
1.5 觀察指標對比兩組術前、術后1個月和術后6個月時的最佳矯正視力(BCVA);對比兩組術前、術后1個月和術后6個月時的黃斑中心凹平均厚度,黃斑中心凹平均厚度使用OTC技術進行測定,取三次測量均值,掃描時以中心窩為中心每間隔45°行水平和垂直掃描,掃描線長度為4 mm,深度為2 mm。統計兩組術后裂孔閉合率和術后并發癥發生率。
1.6 統計學方法使用SPSS 22.0進行數據分析,計數資料以%表示,行 χ2檢驗;計量資料以±s)表示,行t檢驗,取P<0.05為差異具有統計學意義。
2 結果
2.1 兩組手術前后BCVA水平比較觀察組術后6個月時的BCVA水平優于對照組,差異有統計學意義(P<0.05),見表 1。
表1 兩組手術前后BCVA水平比較(LogMAR,±s)
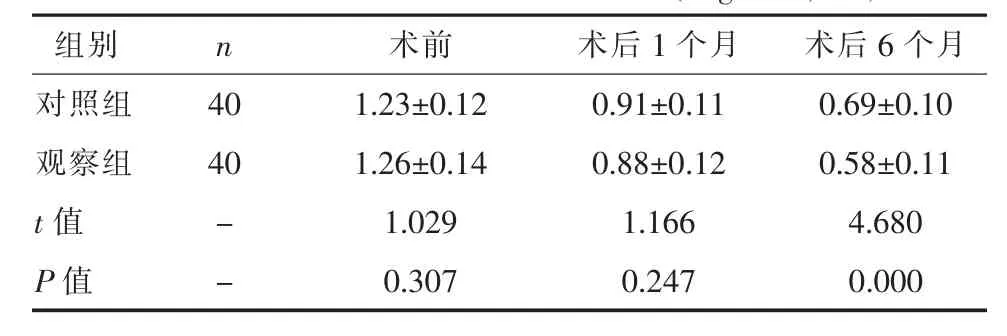
表1 兩組手術前后BCVA水平比較(LogMAR,±s)
組別 n 術前 術后1個月 術后6個月對照組 40 1.23±0.12 0.91±0.11 0.69±0.10觀察組 40 1.26±0.14 0.88±0.12 0.58±0.11 t 值 - 1.029 1.166 4.680 P 值 - 0.307 0.247 0.000
2.2 兩組手術前后黃斑中心凹平均厚度水平比較
觀察組術后1個月、術后6個月時的黃斑中心凹平均厚度水平低于對照組,差異有統計學意義(P<0.05),見表 2。
表2 兩組手術前后黃斑中心凹平均厚度水平比較(μm,±s)

表2 兩組手術前后黃斑中心凹平均厚度水平比較(μm,±s)
組別 n 術前 術后1個月 術后6個月對照組 40 501.23±21.49 394.17±35.89 316.96±30.28觀察組 40 499.76±23.51 361.24±37.11 254.29±27.36 t 值 - 0.292 4.034 9.712 P 值 - 0.771 0.000 0.000
2.3 兩組術后裂孔閉合率比較觀察組術后裂孔閉合率(37/40,92.50%)高于對照組(29/40,72.50%),差異有統計學意義(χ2=5.541,P=0.019)。
2.4 兩組術后并發癥發生率比較兩組術后并發癥發生率 (7.50%,7.50%) 組間差異無統計學意義(P>0.05),見表 3。

表3 兩組術后并發癥發生率比較
3 討論
高度近視是誘發黃斑裂孔的常見因素,但目前仍不完全明確該病發病機制,有研究報道黃斑裂孔的發生與高度近視患者后鞏膜葡萄腫、玻璃體后皮質、黃斑前膜以及玻璃體變性后對黃斑部位的切線牽引力有關,當裂孔形成時會導致周圍膠質細胞炎性介質分泌過度,從而促進膠原纖維的形成,進而導致牽引力增大和致裂孔擴大[6,7]。
目前臨床治療高度近視黃斑裂孔的主要術式有玻璃體注氣術、后部鞏膜外墊壓術、玻璃體切割術等,上述術式均可在短時間內促使患者視網膜復位,但由于患者術后黃斑裂孔愈合不佳,故遠期療效并不理想,術后復發率較高[8]。ILMP是目前臨床治療黃斑裂孔的新手段,基礎研究顯示在視網膜神經元細胞周圍圍繞有Müller細胞,而內界膜剝離操作可刺激玻璃體內的巨噬細胞產生大量生長因子,從而激活Müller細胞,促使膠質細胞大量增殖,最終加快黃斑裂孔閉合[9,10]。
此次研究結果顯示,接受PPV聯合ILMP治療的觀察組術后6個月時的BCVA水平優于僅接受PPV術治療的對照組,且觀察組術后1個月、術后6個月時的黃斑中心凹平均厚度水平較低。而對比兩組術后裂孔閉合率,觀察組亦高于對照組。這表明PPV聯合ILMP治療高度近視黃斑裂孔的療效較好,可有效促進裂孔閉合,且對患者術后視力水平改善程度較高。這可能與聯合手術過程中剝離了黃斑前膜和玻璃體后皮質有關[11]。但高度近視患者存在的脈絡膜萎縮、后鞏葡萄腫可導致視網膜變薄,從而提高ILMP操作難度,故在剝離過程中應避免過度用力,注意保護黃斑區視網膜神經上皮層。對比兩組術后并發癥發生率,組間差異并無顯著統計學意義,這表明PPV聯合ILMP治療高度近視黃斑裂孔不會顯著增加手術風險。但此次研究納入樣本較少,且隨訪時間較短,PPV聯合ILMP治療高度近視黃斑裂孔的遠期療效及安全性仍需深入探討。

