化瘀祛痰顆粒對痰濁血瘀型急性冠脈綜合征經皮冠狀動脈介入治療術后患者血小板功能及預后的影響※
于 樂 陳 韋 齊 靜 周 鑫
(遼寧中醫藥大學附屬醫院心內科,遼寧 沈陽 110032)
急性冠脈綜合征(acute coronary syndromes,ACS)是心血管疾病的急危重癥,也是導致患者死亡的主要原因[1-2]。經皮冠狀動脈介入治療(percutaneous coronary intervention,PCI)是治療ACS最為有效的手段之一,由于術后30 d內是支架內急性及亞急性血栓的高發時期,故需較長時間應用雙聯抗血小板藥物治療,但仍有一定程度的缺血不良事件發生,有研究表明這主要是由于患者血小板高反應性所造成[3-4]。選擇一種合適的藥物以降低PCI術后患者血小板高反應性,已成為目前該領域的研究熱點[5-6]。2017-09—2018-09,我們在西醫常規基礎上加用化瘀祛痰顆粒防治痰濁血瘀型ACS患者PCI術后220例,并與西醫常規治療聯合安慰劑防治220例對照觀察,結果如下。
1 資料與方法
1.1 一般資料 全部440例均為遼寧中醫藥大學附屬醫院心內科痰濁血瘀型ACS行PCI術后住院患者,按照隨機數字表法分為2組,每組220例。2組一般資料比較差異無統計學意義(P>0.05),具有可比性。見表1。

表1 2組一般資料比較 例
1.2 病例選擇
1.2.1 診斷標準 西醫診斷參照《急性冠脈綜合征急診快速診療指南》中ACS的診斷標準[7]。中醫診斷參照《中醫病證診斷療效標準》中痰濁血瘀型胸痹心痛的診斷標準[8]。
1.2.2 納入標準 符合上述中、西醫診斷標準及辨證標準;均行PCI,置入至少1枚藥物洗脫支架;患者知情同意并自愿參加本研究,簽署知情同意書,并經過醫院醫學倫理委員會審查批準。
1.2.3 排除標準 預期壽命<1年者;僅進行球囊擴張的經皮冠狀動脈腔內血管成形術(PTCA)治療者;溶栓治療者;合并有心源性休克者;患有嚴重的肝、腎功能不全者;無法耐受抗血小板藥物治療,需長期口服抗凝藥物者。
1.3 治療方法 2組均在PCI術前接受符合劑量抗血小板藥物治療,PCI術后均接受常規藥物治療,包括抗血小板藥物(阿司匹林、氯吡格雷/替格瑞洛)、他汀類藥物(阿托伐他汀、瑞舒伐他汀)、β受體阻滯劑(琥珀酸美托洛爾、比索洛爾等)、硝酸酯類藥物(單硝酸異山梨酯等)、血管緊張素轉化酶抑制劑(ACEI)/血管緊張素Ⅱ受體拮抗劑(ARB)類藥物(貝那普利、厄貝沙坦等)等[7]。
1.3.1 治療組 在西醫常規治療基礎上聯合化瘀祛痰顆粒治療。藥物組成:黃芪20 g,黨參20 g,絞股藍20 g,茯苓15 g,法半夏12 g,石菖蒲10 g,甘草6 g,川芎10 g,丹參15 g,赤芍10 g,郁金10 g。均采用江陰天江藥業有限公司生產的中藥顆粒劑,日1劑,300 mL溫水沖服,分3次口服。
1.3.2 對照組 予氣味、顏色與治療組中藥類似并無任何藥物作用的藥液作安慰劑,服法同治療組。
1.3.3 療程 2組均治療30 d后統計療效。
1.4 觀察指標及方法 比較2組治療前后血小板聚集率變化情況,包括花生四烯酸途徑(AA)(參考范圍50%~70%)及二磷酸腺苷途徑(ADP)(參考范圍50%~70%),采用血小板功能分析儀進行檢測。比較2組治療期間心腦血管不良事件的發生情況,包括全因死亡、心肌梗死、卒中及嚴重出血[歐美血學術研究聯合會(BARC)[9]≥3型]。
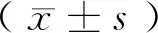
2 結 果
2.1 2組治療前后血小板聚集率變化比較 見表2。
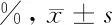
表2 2組治療前后血小板聚集率變化比較
由表2可見,2組治療后血小板聚集率AA及ADP與本組治療前比較差異均有統計學意義(P<0.05),均降低。治療組治療后2組治療后血小板聚集率AA及ADP與對照組治療后比較差異均有統計學意義(P<0.05),治療組均低于對照組。
2.2 2組治療期間不良事件發生情況比較 見表3。

表3 2組治療期間不良事件發生情況比較 例(%)
由表3可見,2組治療期間心肌梗死的發生率及總發生率比較差異均有統計學意義(P<0.05),治療組不良事件發生情況均少于對照組。
3 討 論
ACS是臨床中的急危重癥,一旦罹患該病往往預后不佳[10]。PCI是治療ACS的有效手段,但對于雙聯抗血小板治療后存在血小板高反應性的人群,PCI術后30 d內血栓事件發生風險仍然較高。目前,相關指南建議針對這部分高危人群,應用血小板功能及基因型檢測并進行相應藥物治療,而選擇合適的抗血小板藥物方案更是近年來研究的熱點[11-12]。有研究顯示,監測患者PCI術后血小板聚集率變化以指導治療,有助于降低患者缺血不良事件的發生[13-14]。
ACS屬中醫學胸痹心痛范疇,其發生多與年老體虛、寒邪內侵、飲食不當、情志失調等因素有關。《素問·痹論》云:“痹在于骨則重,在于脈則血凝而不流。”“心痹者,脈不通。”我們臨床研究發現,雖然痰濁血瘀型胸痹心痛的病因比較復雜,但其急性發作期仍以標實表現為主,血瘀、痰濁為突出,其發生與脾密切相關[15]。脾為后天之本,主運化水谷精微,化生氣血,運化水濕,若脾氣虛損,則運化失職,水液潴留為痰濁,氣虛則運血無力,致瘀血阻絡,痰瘀互結,積于脈道,而發為胸痹心痛。治療單祛痰則瘀難除,單逐瘀則痰難化,只有二者兼顧,祛痰以助活血,活血以利化痰,方能切中病機。化疲祛痰顆粒是我們臨床常用的經驗方,方中黃芪、黨參為益氣健脾;絞股蘭益氣安神,清熱補虛;茯苓利水滲濕健脾;半夏燥濕化痰,消痞散結;石菖蒲化濕開胃,開竅豁痰;川芎、丹參活血化瘀,行氣止痛;赤芍、郁金清心涼血,活血止痛。諸藥合用,標本兼治,共奏益氣健脾、活血化瘀、祛痰通絡止痛的功效。我們前期的基礎研究證實,化瘀祛痰顆粒可以阻抑血小板活化和血液流變學的異常,改善血小板聚集情況及血小板功能狀況[16],降低血管內皮細胞單核細胞趨化蛋白1(MCP-1)的表達,抑制炎癥反應[17],并通過改善血清內皮素-1(ET-1)及一氧化氮(NO)水平,從而起到改善血管內皮功能,延緩或阻止冠狀動脈粥樣硬化進展[18]。
我們選取的血小板聚集率AA及ADP是目前公認評價血小板功能的重要指標,PCI術后AA及ADP≤40%即表示達到抗血小板治療的效果[19-20]。本研究結果顯示,治療組治療后AA及ADP水平均低于對照組(P<0.05),治療后心肌梗死及總發生率明顯低于對照組(P<0.05)。提示化瘀祛痰顆粒防治ACS患者PCI術后臨床療效確切,可明顯的改善血小板功能,進一步降低血小板活性,降低心腦血管不良事件的發生。另外,化瘀祛痰顆粒降低心腦血管不良事件的收益可能與其降低心肌梗死的發生率有關,考慮可能與其可以明顯降低血小板活性,降低血小板高反應性,改善血小板功能,從而降低血栓發生風險有關,并且雖然方中含有川芎、丹參、赤芍等傳統意義上具有活血化瘀作用的藥物,但并沒有帶來出血的風險,具有良好的安全性。

