術前中性粒細胞淋巴細胞比率和紅細胞分布寬度對胃腸道間質瘤患者預后的預測價值
葉小龍 魏波 黃勇 陳圖鋒 劉健培 黃江龍 鄭宗珩 衛洪波
【摘要】目的 研究術前中性粒細胞淋巴細胞比率(NLR)和紅細胞分布寬度(RDW)對胃腸道間質瘤(GIST)患者預后的預測價值。方法 回顧性分析2003至2013年中山大學附屬第三醫院收治的經手術治療并符合入組標準的78例GIST患者的臨床資料。根據術前NLR、RDW值將患者分為低NLR組(NLR≤3.85)、高NLR組(NLR>3.85) 和低RDW組(RDW≤0.142)、高RDW組(RDW > 0.142),分別比較2組間的臨床病理因素,進行生存分析。結果 術前NLR、RDW值與腫瘤大小、核分裂數、危險度分級、遠處轉移均相關(P均< 0.05)。低NLR組患者的術后5年生存率高于高NLR組(91.3% vs. 0%;χ2 = 74.805,P < 0.05);低RDW組患者的術后5年生存率高于高RDW組(76.8% vs. 29.1%;χ2 = 13.109,P < 0.05)。多因素分析顯示腫瘤大小(HR = 3.568,95%CI 1.414 ~ 9.001)、核分裂數(HR = 8.321,95%CI 1.515 ~ 45.684)、NLR (HR = 35.254,95%CI 6.522 ~ 190.558)及RDW(HR = 2.072,95%CI 1.141 ~ 3.761)是預后的獨立影響因素(P < 0.05)。結論 術前NLR和RDW值可用于GIST患者的預后評估。
【關鍵詞】胃腸道間質瘤;中性粒細胞淋巴細胞比率;紅細胞分布寬度;預后
【Abstract】Objective To evaluate the value of preoperative neutrophil-lymphocyte ratio (NLR) and red blood cell distribution width (RDW) in predicting the clinical prognosis of patients diagnosed with gastrointestinal stromal tumors (GIST). Methods Clinical data of 78 patients with GIST receiving surgical treatment in the Third Affiliated Hospital of Sun Yat-sen University from 2003 to 2013 were retrospectively analyzed. All patients were divided into the low NLR/RDW groups (NLR≤3.85, RDW≤0.142) and high NLR/RDW groups (NLR > 3.85, RDW > 0.142) according to the values of NLR and RDW. Clinicopathological factors between two groups were statistically compared followed by survival analysis. Results Preoperative NLR and RDW values were significantly correlated with tumor size, mitotic count, risk ranking and distant metastasis (all P < 0.05). The 5-year survival rate in the low NLR group was remarkably higher than that in the high NLR group (91.3% vs. 0%; χ2 = 74.805, P < 0.05). The 5-year survival rate in the low RDW group was significantly higher compared with that in the high RDW group (76.8% vs. 29.1%; χ2 = 13.109, P < 0.05), respectively. Multivariate analysis demonstrated that tumor size (HR = 3.568, 95%CI = 1.414-9.001), mitotic count (HR = 8.321, 95%CI 1.515-45.684), NLR (HR = 35.254, 95%CI 6.522-190.558) and RDW (HR = 2.072, 95%CI 1.141-3.761) were the independent risk factors of clinical prognosis of GIST patients (all P < 0.05). Conclusion Preoperative NLR and RDW can be adopted to predict and evaluate the clinical prognosis of patients with GIST.
【Key words】Gastrointestinal stromal tumor;Neutrophil-lymphocyte ratio; Red blood cell distribution width;Prognosis
胃腸道間質瘤(GIST)起源于胃腸道未定向分化的間質細胞,是消化道最常見的間葉組織源性腫瘤,其發病率有逐年增高趨勢[1]。GIST可發生于胃腸道的任何部位,最常見于胃(60% ~ 70%),其次是小腸(20% ~ 30%),結直腸僅占5%,偶可發生于食管、網膜及腸系膜等[2]。
手術切除是治療GIST的最好方法,原則上施行局部完整切除即可。對于腫瘤姑息切除、切緣陽性或晚期無法切除的患者,口服伊馬替尼可使部分患者獲得良好療效。目前,對于GIST的預后評估還沒有一個非常明確的標準,應用較廣泛的指標有:腫瘤大小、原發腫瘤部位、腫瘤破裂、核分裂數[每50個高倍鏡視野(HPF)][3]。近年來關于影響GIST預后的分子標志物的研究成為熱點,Liang等[4]指出,CD44的表達缺失與GIST預后不良相關;Lv等[5]的研究表明,KIT基因的11號外顯子缺失是影響GIST復發的高危因素。
盡管分子水平的標志物對于GIST的預后評估有一定作用,然而可以簡便獲得的外周血標志物臨床應用價值更大。國內外大量研究證實中性粒細胞淋巴細胞比率(NLR)這一指標與多種實體腫瘤的預后明顯相關[6-9]。而紅細胞分布寬度(RDW)這一指標也被證實與多種疾病預后相關[10-12]。本研究通過回顧性分析我院GIST術后患者臨床資料,探討NLR和RDW對GIST預后的預測價值。
對象與方法
一、研究對象
2003至2013年中山大學附屬第三醫院收治手術治療的GIST患者97例。病例納入標準:①2003至2013年于我院行手術治療,術后病理證實為GIST;②術前無上呼吸道感染或其他影響血常規結果的情況。病例排除標準:①合并其他嚴重疾病;②圍術期出現嚴重并發癥;③術前或術后服用伊馬替尼治療;④術后因其他原因導致死亡的病例。按上述標準,并剔除術后失訪病例,最終共有78例患者納入本次研究。
二、一般資料
本組GIST患者中男41例(52.6%)、女37例(47.4%),年齡24 ~ 85(中位數57)歲。所有患者均按照《中國胃腸間質瘤診斷治療共識(2017年版)》的要求行規范手術治療[13]。隨訪時間5 ~ 80個月。
三、研究方法
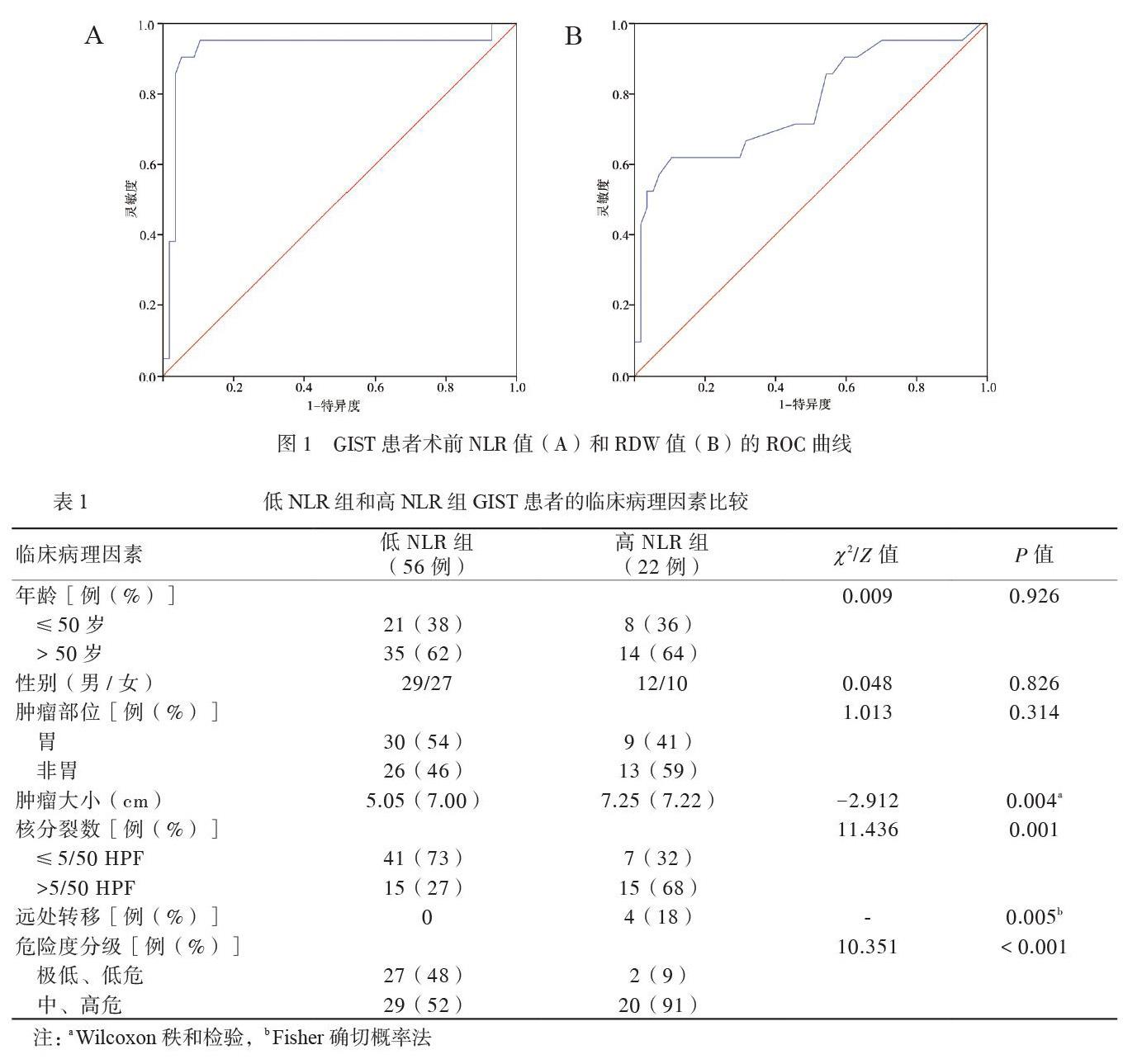
本組78例患者術前1周體溫正常,無明顯的局部或全身感染癥狀,均于術前1周內采集外周靜脈血行血常規檢查。NLR值由血常規結果的中性粒細胞百分比及淋巴細胞百分比計算獲得,RDW值由血常規結果直接獲取。本組患者NLR值介于0.9 ~ 9.3之間,RDW值介于0.119 ~ 0.187之間。以術前NLR和RDW值為檢驗變量,生存結局為結局變量,分別繪制NLR和RDW的受試者工作特征曲線(ROC曲線) [6, 11]。兼顧靈敏度及特異度,取NLR = 3.85、RDW = 0.142作為評價的最佳分界點(約登指數最高,見圖1 A、B),分為低NLR組(NLR≤3.85)56例、高NLR組(NLR > 3.85) 22例和低RDW組(RDW≤0.142)59例、高RDW組(RDW > 0.142)19例。所有患者均按美國國立衛生研究院(NIH)的標準進行危險度分級[3]。
四、統計學處理
采用SPSS 19.0進行數據分析。計數資料的比較采用χ2檢驗或Fisher確切概率法。對不服從正態分布的計量資料采用中位數(四分位數間距)表示,比較采用Wilcoxon秩和檢驗。采用Kaplan-Meier法計算生存率,生存曲線比較用log-rank檢驗。單因素及多因素分析采用Cox比例風險回歸模型。P < 0.05為差異有統計學意義。
結果
一、低NLR、RDW組與高NLR、RDW組GIST患者的臨床病理因素的比較
高NLR組的患者與低NLR組相比,腫瘤的體積更大,核分裂數更多,危險度更高,更易出現遠處轉移(P < 0.05),見表1。高RDW組患者與低RDW組相比,腫瘤的體積更大,核分裂數更多,危險度更高,更易出現遠處轉移(P均< 0.05),見表2。
二、低NLR、RDW組與高NLR、RDW組患者術后5年生存率的比較
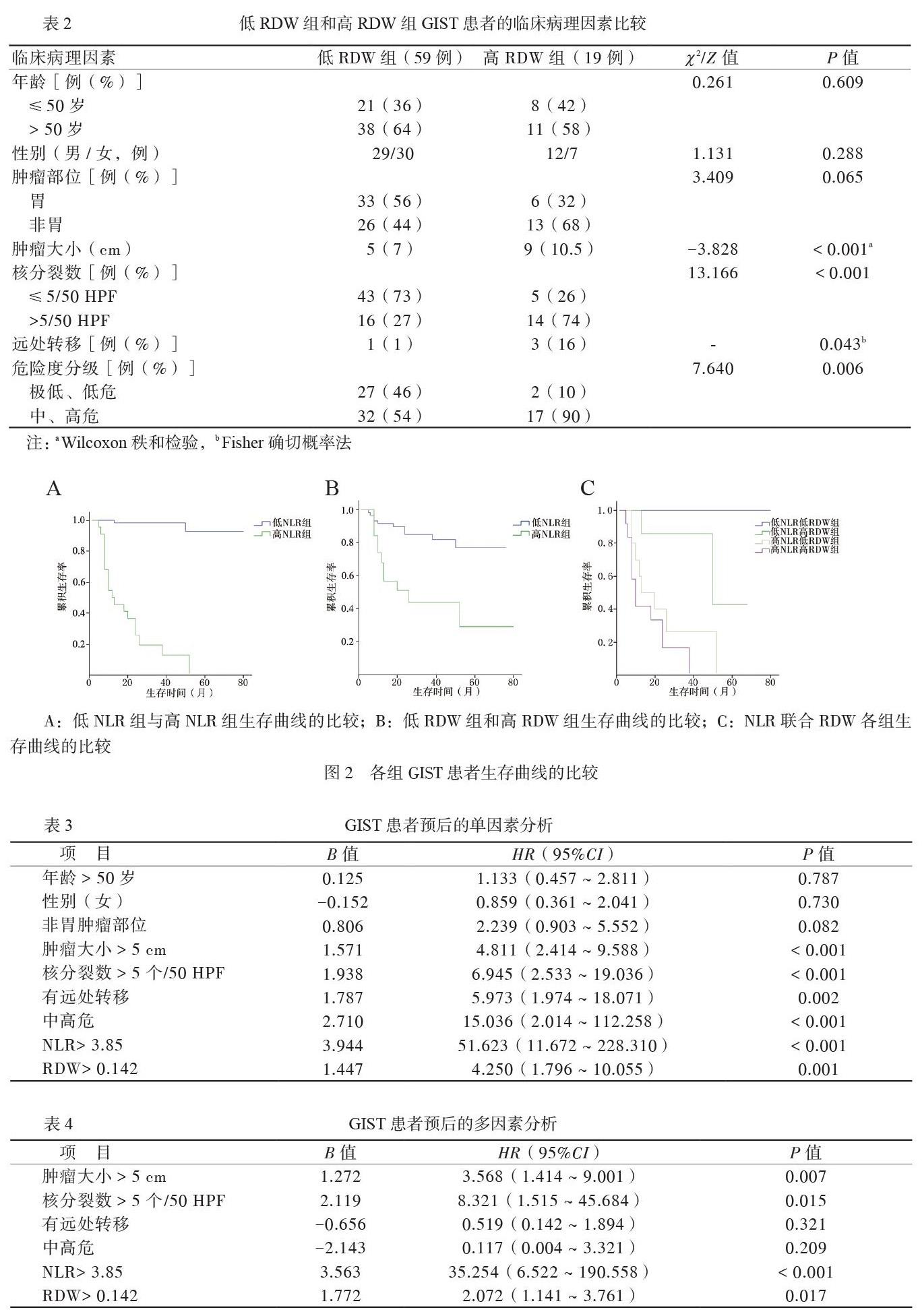
78例患者術后5年生存率為63.33%,其中低NLR組為91.36%,高NLR組為0%,2組比較差異有統計學意義(χ2 = 74.805,P < 0.05),見圖2A。低RDW組及高RDW組患者的術后5年生存率分別為76.8%及29.1%,2組比較差異有統計學意義(χ2=13.109,P < 0.05),見圖2B。此外,我們將NLR、RDW兩個指標結合,進一步對患者進行分層分析,其生存曲線顯示各組患者生存差異明顯,低NLR低RDW組患者預后優于高NLR高RDW組患者(χ2 = 81.762,P < 0.05),見圖2C。
三、GIST患者預后的單因素和多因素分析
先將GIST患者的臨床病理因素引入Cox比例風險回歸模型進行單因素分析(年齡≤50歲,男性,腫瘤部位為胃,腫瘤大小≤5 cm,核分裂數≤5,無遠處轉移,極低、低危險度,NLR≤3.85,RDW≤0.142的患者為參照組)。結果顯示,腫瘤大小、核分裂數、遠處轉移、危險度、NLR、RDW與預后相關(P均< 0.05),見表3。將單因素分析篩選出的因子(P < 0.05)進一步行多因素分析,結果顯示,腫瘤大小、核分裂數、NLR、RDW是預后的獨立影響因素(P均< 0.05),見表4。
討論
近年來,越來越多的研究表明,炎癥在腫瘤的發生發展過程中起著極其重要的作用。慢性炎癥反應可產生基因損傷誘發癌癥,腫瘤相關炎癥細胞通過分泌一系列炎癥介質、細胞因子等促進免疫抑制及腫瘤的血管生成,從而引起腫瘤細胞的侵襲及轉移[14-15]。
研究證實,外周血中高中性粒細胞計數與多種惡性腫瘤預后不良相關[16-17]。Perez等[18]的研究發現在GIST患者中,外周血淋巴細胞計數并不與預后相關,且并未觀察到在腫瘤體積較大的患者中外周血淋巴細胞明顯減少。因此,NLR值更多是由中性粒細胞計數決定。作為人體炎癥反應的指標,NLR的升高表明促腫瘤炎癥反應與抗腫瘤免疫反應的平衡被打破,炎癥反應向促腫瘤的方向發展,導致預后不良。本研究中,我們發現術前NLR水平與GIST患者預后明顯相關,高NLR是預后的獨立影響因素。
RDW是血常規中一項用來表示周圍紅細胞體積異質性的參數,是反映紅細胞大小的客觀指標,常與MCV共同用于貧血的診斷分類及鑒別診斷。雖然RDW與炎癥兩者之間的關系尚未完全闡明,但目前高RDW值通常被認為由慢性炎癥及營養不良引起,而惡性腫瘤恰恰易引起患者出現類似改變。我們在本研究中也發現術前高RDW水平提示預后不良,是GIST預后的獨立影響因素,這與現有的國內外研究也是相符的。
目前,對GIST的預后評估尚缺乏有效的術前血液學指標。本研究從腫瘤炎癥反應的角度探討了術前NLR值和RDW值與GIST患者預后的關系。我們在研究中還發現,將NLR與RDW結合,可對患者進一步分層分析,術前高NLR并高RDW的患者預后明顯變差,而低NLR并低RDW患者預后最好。這說明兩個單獨的指標結合起來更有助于對GIST患者的預后進行個體化預測。外周血常規作為GIST患者的術前常規檢查,具有價格低廉、簡便易行等優點。若將NLR和RDW增加為GIST患者的術前評估指標,既可提高預后判斷的準確性,又不會增加患者的痛苦和經濟負擔,是一項值得推廣的良好指標。本研究中對NLR和RDW的截斷值采用ROC曲線法計算,兼顧了靈敏度與特異度,更為科學、合理,但仍需更大規模的臨床研究使其更為精確。
參 考 文 獻
[1] 楊顯金, 陳佳慧, 杜江, 王崇樹. 胃腸道間質瘤的診治現狀與進展. 中國普外基礎與臨床雜志, 2014,21(8): 1040-1045.
[2] 張迪, 宋劭晨, 宋杰. 老年胃腸道間質瘤誤診為卵巢腫瘤術中大出血一例. 新醫學, 2016, 47(2): 131-133.
[3] Nishida T, Sakai Y, Takagi M, Ozaka M, Kitagawa Y, Kurokawa Y, Masuzawa T, Naito Y, Kagimura T, Hirota S; members of the STAR ReGISTry Study Group. Adherence to the guidelines and the pathological diagnosis of high-risk gastrointestinal stromal tumors in the real world. Gastric Cancer, 2019.[Epub ahead of print]
[4] Liang YM, Li WM, Li XH, Lu YY. Prognostic significance of PTEN, Ki-67 and CD44s expression patterns in gastrointestinal stromal tumors. World J Gastroenterol, 2012,18(14): 1664-1671.
[5] Lv A, Li Z, Tian X, Guan X, Zhao M, Dong B, Hao C. SKP2 high expression, KIT exon 11 deletions, and gastrointestinal bleeding as predictors of poor prognosis in primary gastroin-testinal stromal tumors. PLoS One, 2013, 8(5): e62951.
[6] Salman T, Kazaz SN, Varol U, Oflazoglu U, Unek IT, Kucu-kzeybek Y, Alacacioglu A, Atag E, Semiz HS, Cengiz H, Oztop I, Tarhan MO. Prognostic value of the pretreatment neutrophil-to-lymphocyte ratio and platelet-to-lymphocyte ratio for patients with neuroendocrine tumors: an izmir oncology group study. Chemotherapy, 2016, 61(6):281-286.
[7] Chrom P, Stec R, Bodnar L, Szczylik C. Incorporating neutr-ophil-to-lymphocyte ratio and platelet-to-lymphocyte ratio in place of neutrophil count and platelet count improves prognostic accuracy of the international metastatic renal cell carcinoma database consortium model. Cancer Res Treat,2018,50(1):103-110.
[8] 馮卓, 羅輝, 孫亞楠, 劉曉, 李雪, 崔瑩瑩, 汪晨宇, 鄭曉麗, 王浩, 葉柯, 范誠誠, 葛紅. 纖維蛋白原聯合中性粒細胞與淋巴細胞比值在新輔助治療食管鱗癌患者預后中的臨床意義. 中華放射腫瘤學雜志,2019,28(3):188-192.
[9] Yao JJ, Zhu FT, Dong J, Liang ZB, Yang LW, Chen SY, Zhang WJ, Lawrence WR, Zhang F, Wang SY, Sun Y, Zhou GQ. Prognostic value of neutrophil-to-lymphocyte ratio in advanced nasopharyngeal carcinoma: a large institution-based cohort study from an endemic area. BMC Cancer, 2019, 19(1): 37.
[10] Turcato G, Campagnaro T, Bonora A, Vignola N, Salvagno GL, Cervellin G, Ricci G, Maccagnani A, Lippi G. Red blood cell distribution width independently predicts 1-month mortality in acute decompensation of cirrhotic patients admitted to emergency department. Eur J Gastroenterol Hepatol, 2018, 30(1): 33-38.
[11] Hong DY, Kim SY, Kim JY, Kim JW. Red blood cell distri-bution width is an independent predictor of mortality in patients with aneurysmal subarachnoid hemorrhage. Clin Neurol Neurosurg,2018,172: 82-86.
[12] Wang Y, He SS, Cai XY, Chen HY, Yang XL, Lu LX, Chen Y. The novel prognostic score combining red blood cell distribution width and body mass index (COR-BMI) has prognostic impact for survival outcomes in nasopharyngeal carcinoma. J Cancer, 2018, 9(13): 2295-2301.
[13] 中國臨床腫瘤學會胃腸間質瘤專家委員會. 中國胃腸間質瘤診斷治療共識(2017年版). 腫瘤綜合治療電子雜志, 2018,4(1):31-43.
[14] Iyengar NM, Gucalp A, Dannenberg AJ, Hudis CA. Obesity and cancer mechanisms: tumor microenvironment and inflammation. J Clin Oncol,2016,34(35):4270-4276.
[15] Greten FR, Grivennikov SI. Inflammation and cancer: triggers, mechanisms, and consequences. Immunity, 2019, 51(1): 27-41.
[16] Dumitru CA, Lang S, Brandau S. Modulation of neutrophil granulocytes in the tumor microenvironment: mechanisms and consequences for tumor progression.Semin Cancer Biol, 2013,23(3):141-148.
[17] Cetin B, Kaplan MA, Berk V, Ozturk SC, Benekli M, Is?kdogan A, Ozkan M, Coskun U, Buyukberber S. Prognostic factors for overall survival in patients with metastatic colorectal carcinoma treated with vascular endothelial growth factor-targeting agents. Asian Pac J Cancer Prev, 2012, 13: 1059-1063.
[18] Perez DR, Baser RE, Cavnar MJ, Balachandran VP, Antonescu CR, Tap WD, Strong VE, Brennan MF, Coit DG, Singer S, Dematteo RP. Blood neutrophil-to-lymphocyte ratio is prognostic in gastrointestinal stromal tumor. Ann Surg Oncol, 2013, 20 (2): 593-599.
(收稿日期:2019-07-12)
(本文編輯:楊江瑜)

