宮頸錐切術后病變殘留危險因素分析
任明華
(內蒙古呼倫貝爾第四人民醫院,內蒙古 呼倫貝爾)
0 引言
宮頸錐切術屬于一種婦產科切除子宮頸的手術方法[1]。其可通過對患者的宮頸組織進行圓錐形切割,以此檢查患者宮頸病變并達到切除病變的效果[2]。此手術的實施方法隨科技的不斷發展,亦在不斷變化,從冷刀錐切到子宮頸環形電切術,手術效果以及手術時間均在持續改善。但手術完畢后部分患者將會出現病變殘留情況,導致術后恢復較差甚至影響患者健康,因此需對發生病變殘留危險因素進行分析,以此改善手術整體治療效果,本次研究即主要分析宮頸錐切術后病變殘留危險因素,具體內容報告如下。
1 資料和方法
1.1 一般資料
選取我院于2018年1月至2019年12月收治的宮頸錐切術患者80例,對所有患者進行回顧性分析其手術后情況。患者年齡為40~55歲,平均(46.39±3.41)歲。我院倫理委員會對此次研究內容完全知情并已審核通過。
1.2 方法
所有患者在收治入院后,均進行檢查,在患者及家屬同意后使用宮頸錐切術進行治療。手術均由專業醫師進行實施,并且切除范圍根據患者情況進行調整,至少需多切除著色外約6 mm處。手術方法均使用宮頸環形電切術。并對術后患者的絕經情況、年齡、浸潤情況、宮頸切緣情況、HPV感染情況進行檢查記錄。
1.3 觀察指標
觀察比較是否發生術后病變的兩組患者間,年齡、浸潤情況、絕經情況、宮頸切緣情況以及HPV感染情況。
1.4 統計學分析
將此次研究中所有數據輸入SPSS 18.0中進行統計學分析,并使用χ2與(%)檢驗及表示研究中所有計數資料,使用t與()檢驗及表示研究中所有計量資料,P<0.05則表示差異具有統計學意義。
2 結果
所有患者均順利完成手術,并且在術后發生病變殘留患者29例,占比36.3%,未發生病變殘留患者51例,占比63.8%。比較兩組患者各身體指標后,兩組患者間年齡、浸潤情況、絕經情況均相差無幾,兩組間差異不具有統計學意義(P>0.05)。但發生病變殘留患者宮頸切緣、HPV感染情況呈陽性患者遠多于未發生病變殘留患者,兩組間差異具有統計學意義(P<0.05),詳見表1。
表1 病變殘留各因素情況比較
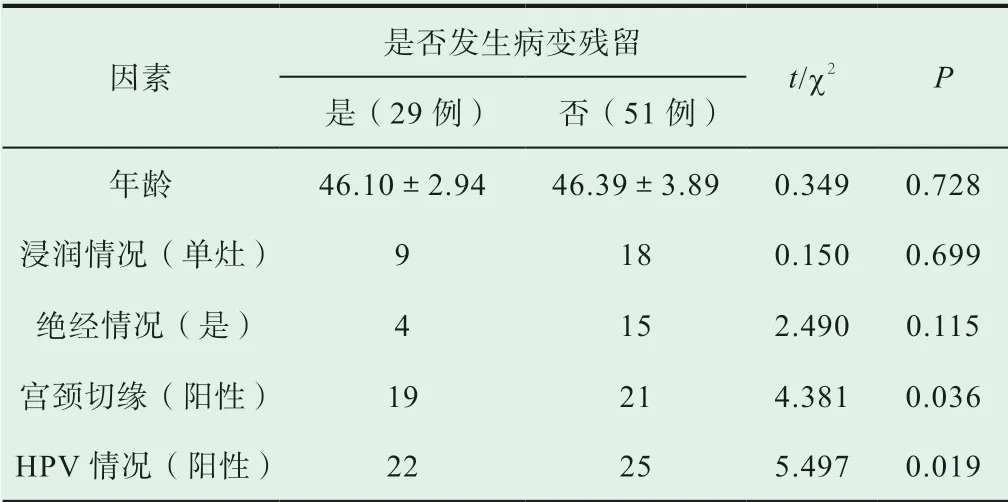
表1 病變殘留各因素情況比較
因素是否發生病變殘留t/χ2 P是(29例) 否(51例)年齡 46.10±2.94 46.39±3.89 0.349 0.728浸潤情況(單灶) 9 18 0.150 0.699絕經情況(是) 4 15 2.490 0.115宮頸切緣(陽性) 19 21 4.381 0.036 HPV情況(陽性) 22 25 5.497 0.019
3 結論
宮頸錐切術適應癥相對較多,主要可用于檢測患者是否患有惡性細胞、確定宮頸癌手術范圍、進行宮頸腺癌檢測、治療慢性宮頸炎等,在臨床屬于應用情況較多的一種子宮頸切除術[3]。
由于醫療器械、技術的不斷發展,宮頸錐切術的手術方法、器械已發生較大的改變。較傳統的手術方法為使用解剖刀進行冷刀錐切,此種方法因其切割邊緣清洗明確,可有效切除需進行檢查的組織或部位并對周圍組織或部位影響較小,有利于進行病理檢查。但此種方法由于手術時間較長,術中出血量較多,患者安全性較低,整體手術效果較差[4]。
對于手術效果的追求,使得子宮頸環形電切術于臨床應用逐漸廣泛,其具有與傳統解剖刀冷刀錐切相當的切割深度,并且簡便易行,整體手術市場一般不超過10 min,因此患者術中出血量較少,安全性較高,整體手術效果較好[5]。
但在患者實施宮頸錐切術后,由于其切割可能不完全,導致切緣發生病變,因此需要對手術發生病變殘留的危險因素進行分析,以此降低病變可能性,提高手術安全性以及效果[6]。
患者年齡、浸潤情況、絕經情況、宮頸切緣情況以及HPV感染情況均可能為術后病變殘留的因素[7-8]。在本次研究中,即主要分析此幾類因素與術后病變殘留的相關性。在本次研究中,80例手術患者,共發生病變殘留29例,占比36.3%,未發生病變殘留51例,占比63.8%,提示進行宮頸錐切術后發生病變殘留的幾率較高。
對是否發生病變殘留患者的年齡、浸潤情況、絕經情況進行對比后發現,兩組患者此幾項因素相差無幾,兩組間差異不具有統計學意義(P>0.05)。證明宮頸錐切術后患者是否發生病變殘留與其自身的年齡、浸潤情況以及絕經情況無關,在實際應用中可忽略此幾項因素所帶來的影響。
而在對比兩組患者宮頸切緣情況以及HPV感染情況后,發生病變殘留的患者占比遠多于未發生病變殘留的患者占比,兩組間差異具有統計學意義(P<0.05)。提示是否發生術后病變殘留與患者宮頸切緣呈陽性以及HPV檢查結果呈陽性相關。患者切緣若呈陽性,說明宮頸錐切術未能完全切除病變細胞,導致細胞浸潤影響周圍正常組織細胞,因此切緣檢查呈陽性結果,出現病變殘留。而人乳頭瘤病毒屬于球形DNA病毒,是一種致癌物,在感染患者后,有較大可能導致其發生宮頸癌等惡性病變,因此若檢查結果呈陽性,亦可認為已發生病變殘留。因此宮頸錐切術后病變殘留與切緣陽性以及HPV感染有較為密切的關系,需在術后對患者進行更為嚴密的管理,提高手術與護理質量,以減少病變殘留的發生。
綜上所述,使用宮頸錐切術治療患者,可在保留子宮功能情況下,進行病變組織的切除,有利于對患者進行病理檢查以及病變切除。但手術后可能發生病變殘留,影響整體治療效果。患者在進行宮頸錐切除術后,是否發生病變殘留與其宮頸切緣以及HPV感染檢測是否為陽性明顯相關。應對患者進行嚴密管理,提高手術與護理質量,減少病變殘留情況的發生。

