布托啡諾聯合右美托咪定超前鎮痛對于麻醉蘇醒期躁動的影響
高藍天,李春萍
(吉林大學第一醫院 麻醉科,吉林 長春130021)
布托啡諾是阿片類受體激動拮抗劑,鎮痛作用強,鎮痛時間長,以往有研究[1]表明布托啡諾在超前鎮痛中效果很好。右美托咪定(DEX)是一種新型的高效的、高選擇性α2腎上腺素受體激動劑,產生不抑制呼吸的鎮靜效應且抑制術中的應激反應。也有研究表明右美托咪定對麻醉蘇醒期躁動有一定的抑制性[2]。開腹手術患者手術切口大、手術創傷大,手術時間長、術中所需要的阿片類鎮痛藥物較腹腔鏡患者的用量更大,這些都是蘇醒期躁動的危險因素。本次試驗主要選取開腹手術患者觀察布托啡諾聯合右美托咪定對蘇醒期躁動的影響。
1 資料與方法
1.1 一般資料本研究已經獲得醫院倫理委員會通過,并且與患者家屬簽署知情同意書。選擇在2019年1月-2019年10月在我院擇期全麻下行開腹手術的患者80例。采用隨機數字表法分為兩組:右美托咪定組(D組)和生理鹽水組(C組)。D組男性21例,女性19例,平均年齡(56.23±4.50)歲,體重55-60 kg。C組男性28例,女性12例,平均年齡(57.58±7.00)歲,體重57-62 kg。兩組患者性別、年齡等一般資料比較無差異無統計學意義(P>0.05)。ASA分級Ⅱ級到Ⅲ級,手術時間不超過3小時。D組在手術開始前給予布托啡諾2 mg,并開始泵注右美托咪定0.5 μg/kg至手術開始時。C組在手術開始前同一時間點給予生理鹽水2 mg,并開始輸注右美托咪定至手術開始時。排除標準:肝腎功能不全和肺部疾病患者;術前有精神疾病和躁動疾病的患者;對布托啡諾、右美托咪定過敏者。剔除標準:術中出現嚴重并發癥,術后需二次手術的患者。
1.2 麻醉方法所有患者術前禁飲食,入室前不使用任何鎮靜催眠藥。患者入室后開放上肢靜脈通路,輸注生理鹽水,常規監測生命體征ECG、SpO2、NIBP、BIS。依次靜脈給予咪達唑侖0.04 mg/ml、依托咪酯0.3 mg/kg,枸櫞酸舒芬太尼注射液0.3 μg/kg,順勢阿曲庫銨0.15 μg/kg,誘導完畢3分鐘后插管,VT= 6-8 mL/kg,I:E 1:2,RR12-14次/分行純氧機械通氣。兩組患者均持續輸注丙泊酚注射液6-8 mg/(kg·h),持續輸注鹽酸瑞芬太尼注射液4-7 μg/(kg·h),按需要每次給予靜脈注射順式阿曲庫銨及舒芬太尼劑量分別為0.06 mg/kg及2 μg/kg,持續吸入1%-2%七氟醚以維持麻醉。術中以生理鹽水、萬汶維持圍術期的液體平衡。手術過程中根據患者的生命體征及BIS值來調整麻醉深度,維持BIS值在40-60水平,平均動脈壓及心率在基礎值上下20%范圍內波動,必要時給予血管活性藥物。
1.3 觀察指標記錄比較兩組患者入手術室時(T0)、插管后(T1)、開刀后(T2)、拔管時(T3)、出室時(T4)不同時間點的血壓心率變化。術后患者轉送至PACU,記錄患者拔管時間、躁動分級、Riker鎮靜躁動評分(SAS)及視覺模擬疼痛評分(VAS評分)、不良事件的發生情況。五分躁動分級:(1)平靜睡眠;(2)清醒、平靜;(3)易怒、易激動;(4)難以安慰,無法抑制的哭喊;(5)無法安靜,迷惑、譫妄。評分為4分或5分的大多需要藥物干預。Riker鎮靜躁動評分:(7)危險躁動拉拽氣管導管,試圖拔除各種導管,翻越床欄,攻擊醫護人員,在床上輾轉掙扎;(6)非常躁動需要保護性約束并反復語言提示勸阻,咬氣管插管;(5)躁動焦慮或身體躁動,經言語提示勸阻可安靜;(4)安靜合作,容易喚醒,服從指令;(3)鎮靜嗜睡,語言刺激或輕輕搖動可喚醒并能服從指令,但又迅速進入睡眠;(2)非常鎮靜對軀體刺激有反應,不能交流及服從指令,有自主運動;(1)不能喚醒對惡性刺激無或僅有輕微刺激,不能交流及服從指令。VAS評分范圍0-10分,0分患者表示無痛;3分以下:有輕微的疼痛,能忍受;4分-6分:患者疼痛并影響睡眠,尚能忍受;7-10分:患者有漸強烈的疼痛,疼痛難以忍受,影響睡眠。
1.4 統計學方法
2 結果
2.1患者入室后開始T0、T1、T2、T3、T4不同時間點的收縮壓、舒張壓及心率值。T0時刻,兩組患者收縮壓、舒張壓及心率無統計學意義(P>0.05)。但在T1-T4四個時刻可以看出,相較于C組患者,D組患者的血壓,心率值較小,差異有統計學意義(P<0.05),見表1。
2.2患者術后平穩轉入PACU,根據患者躁動評分適當給予鎮痛措施干預。相較于C組患者,D組的躁動分級評分、SAS及VAS 評分較低(P<0.05)。見表2。
2.3比較兩組患者的拔管時間和術后不良事件發生率,本次試驗結果兩組數值差異無統計學意義(P>0.05),見表3。
3 討論
布托啡諾雖然是阿片類鎮痛藥,但并不抑制呼吸,有研究表明,其能減少全麻蘇醒期躁動的發生率[3]。在患者入室給予布托啡諾聯合右美托咪定超前鎮痛后,不僅有效緩解患者的術前焦慮情緒,而且在術后右美托咪定可以增強布托啡諾的鎮痛作用,這可以使得患者更耐受氣管插管、導尿管的刺激,減少了患者蘇醒期躁動[4]。
術中疼痛及痛覺過敏現象方面,全麻手術目前術中常規給予丙泊酚及短效阿片類藥物瑞芬太尼維持,瑞芬太尼不僅減輕術中疼痛而且便于術中血壓的管理。但是短效的阿片類鎮痛藥,尤其是瑞芬太尼術后痛覺過敏(OIH)的現象在臨床上并不少見。在開腹手術中,瑞芬太尼的用量往往較大,術后的OIH往往很明顯[5]。患者手術引起的疼痛以及瑞芬太尼術中的持續應用,使患者在蘇醒期對于疼痛更敏感,蘇醒期躁動更加明顯。術后追加鎮痛藥往往效果欠佳,且可能出現惡心,嘔吐、術后呼吸抑制等不良反應。躁動情況嚴重者甚至需要再次給予鎮靜藥物如丙泊酚,這些對于患者來說無疑構成了二次打擊。有文獻[6]報道,右美托咪定可以降低術中全麻藥物的用量。在維持同樣的麻醉深度下,患者的全麻藥物用量明顯減少,尤其是瑞芬太尼的用量,大大降低了患者術后發生痛覺過敏的機率。Belgrade與Hall[7]的研究發現,右美托咪定可能預防OIH并改善患者的疼痛和阿片類藥物的用量。布托啡諾[8]可有效激活阿片肽受體,促使阿片肽受體與中樞神經系統受體結合,抑制中樞神經信號的傳導阻滯疼痛感覺。應用于超前鎮痛時阻滯痛覺神經運動沖動的傳導,發揮鎮痛作用。術前將右美托咪定與布托啡諾聯合應用不僅可以增強布托啡諾的鎮痛效果,由于其鎮痛時間長還可以在術后維持長時間的鎮痛效果,且右美托咪定可減輕術后疼痛程度[9],大大減少了患者的蘇醒期躁動的發生。

表1 兩組患者術中收縮、舒張壓及心率變化
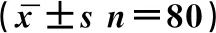
表2 兩組患者在PACU期間躁動分級、Riker鎮靜躁動評分及VAS評分
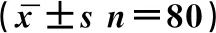
表4 兩組患者拔管時間、術后不良事件的比較
有學者認為泵注右美托咪定會影響患者的拔管時間,在此次試驗我們發現兩組之間拔管時間無差異(P>0.05),且術后兩組的不良事件的發生率也無差異(P>0.05)。這表明右美托咪定聯合布托啡諾應用并不會增加阿片類藥物的惡心、嘔吐等不良事件的發生。此次試驗中我們也發現相較于C組,D組患者的血壓及心率變化總體波動幅度較低[11]且在安全的波動范圍內,這也證明布托啡諾和右美托咪定聯合應用于超前鎮痛時,可以使患者的循環相對穩定[10],避免因血壓過低或過高引起患者蘇醒期躁動的發生。
此次試驗術前給予布托啡諾聯合右美托咪定的超前鎮痛,不僅減少了患者術中及術后疼痛[12]的發生,而且使患者術中循環相對穩定,使患者平穩的渡過麻醉蘇醒期,減少了患者的蘇醒期躁動[13]。
綜上所述,布托啡諾聯合右美托咪定超前鎮痛在開腹手術患者中兼具有有效性及安全性。

