應用QCC 降低糖尿病患者在血液透析治療中低血壓的發生
蔡雪明,李琴,夏立,彭麗輝,王春蘭,張誠
(廣東省第二人民醫院 器官移植科,廣東 廣州)
0 引言
品質管理圈(Quality Control Circle, QCC)是指在工作崗位上為了解決問題,自發結合成一個小團體,團員間分工合作,應用品管工具進行分析,解決工作場所的關鍵性問題,以達到業績改善之目標[1]。這個小團體,在自我啟發、相互啟發下,應用各種質量控制手法、全員參加,對自己的工作現場不斷地進行維持與改善的活動,稱為QCC 活動,品管圈活動也是血液透析中心提高醫療質量非常實用的質量改進工具。血液透析相關性低血壓在血液透析并發癥中占首位,發生率為25%~40%[2]。反復發作低血壓可造成透析超濾不足、透析不充分、心力衰竭、內瘺閉塞等,嚴重者可誘發心律失常,降低了患者依從性,因此在透析過程中預防低血壓的發生,可延長患者生命,提高透析患者生存質量。積極預防血液透析相關性低血壓對提高患者生活質量及血液透析質量控制有著重要的意義。本科室于2018 年4 月成立了品管圈,圈名為“護腎圈”,2018 年7 月開展了以“降低血液透析相關性低血壓發生率”為課題的品管圈活動,取得較好的效果,現報道如下。
1 對象與方法
1.1 成立QCC
QCC 由血液透析室10 名護理人員組成,其中主管護師4 名,護師3 名,護士3 名,由1 名主管護師擔任圈長,護士長擔任輔導員。QCC 活動1 次/月。在圈會上投票確定“護腎圈”為圈名,其寓意是“護慎”的諧音代表了醫務人員慎獨的精神,為保護患者的健康,醫務人員對待工作十分慎重,并制作了圈徽。圈徽的寓意突出醫務人員對患者集細心、愛心、耐心、責任心全方位的照護,將慎獨精神貫徹始終,不斷改進醫療護理措施,提高腎臟病患者存活質量。
1.2 選定主題,擬定活動計劃
由全體圈員通過頭腦風暴,列出所有待解決的問題,再采用評價法對所總結出的問題就其上級政策、重要性、迫切性、圈能力4 項分別打分,8 人平均分為該方面實得分,4 項實得分之和為該問題總分,最終確定“降低血液透析患者低血壓發生率”為活動主題。
1.3 研究對象
收集2018 年7 月1 日至9 月30 日癥狀性低血壓的發生情況,血液透析患者21 例,共計透析483 例次。
1.4 透析相關性低血壓定義
為透析過程中任何時間點平均動脈壓(Mean Arterial Pressure)較透析前下降30 mmHg 以上或收縮壓(SBP)降至90 mmHg 以下伴有或不伴有心慌、頭暈、出汗、惡心、肌肉痙攣、哈欠與便意等低血壓相關癥狀[3]。
1.5 現況把握
查閱文獻,設計血液透析相關性低血壓觀察表,主要觀察項目:脫水量、干體質量、透析時的血壓、心率、透析液鈉濃度與溫度、透析前服用降壓藥物、糖尿病與否、心臟疾病等9個項目。根據收集資料,把不良因素和現象依序排列,以百分比顯示每一個病因在整體中所占的比例,把柏拉圖統計表中累計百分比達80%的病因確定為低血壓要因,針對這些項目實施治療措施進行干預。
1.6 要因分析
脫水量過多、糖尿病、透析中進食、透析前服用降壓藥為血液透析相關性低血壓的四個要因,針對改善重點,采用“魚骨圖”分別進行根因分析,通過“頭腦風暴”的方式盡可能羅列各類要因產生的原因,以尋找真正原因。以“脫水量過多”原因為例,查閱文獻,結合臨床經驗,以“飲食、疾病、職業、其他”為大原因展開分析,確定中小原因(如飲茶、喝粥、攝鹽過多、糖尿病、透析次數少、工作環境等)。
1.7 對策實施
執行改善方案,已達目標的對策列入標準,未達目標再實行新對策。①加強知識宣教:對護士進行明確分工,責任到人,定期對患者、患者家屬及陪護者進行飲食衛生宣教,尤其是透析時間較短患者及頻發低血壓的患者,重點宣教與指導。②提高患者自我管理能力,指導患者記錄飲食日記,如對于脫水量>5%干體質量患者,減少食鹽攝入,減少流質飲食,調整飲食搭配,醫護共同管理指導;協助患者找出問題并尋找解決問題的方法,不斷提升患者的自信心。③采取積極措施,治療糖尿病周圍神經病變并發癥,并重點指導。④調整透析方式(如鈉曲線與超濾曲線),增加干體質量評估頻率。
1.8 效果確認與評價
了解品管圈活動后低血壓發生率變化,將實施結果與改善目標加以比較。
1.9 標準化
低血壓發生率呈下降趨勢,對策有效,將改善對策加以標準化,將標準化的改善措施長期應用于臨床工作之中。
2 結果
2.1 低血壓發生率及時間
21 例患者品管圈活動前后血液透析均為483 例次,干預前發生低血壓112 例次,發生率23.19%,干預后2 個月發生低血壓共31 例次,發生率6.42%。開展品管圈活動后低血壓發生率較活動前明顯下降,差異有統計學意義(P<0.05)。透析相關性低血壓出現在透析開始后時間不同,品管圈活動前透析相關性低血壓出現在透析3 h 時為主。
2.2 病因比較
干預前低血壓病因分別是:首位為脫水量過多,脫水量>5%干體質量32 例次(占28.57%),其次為糖尿病28例次(占25.00%),透析中進食16 例次(占14.29%),透析前服用降壓藥23 例次(占20.53%),其他病因13 例次(占11.61%),見表1。根據收集的資料,繪制血液透析低血壓柏拉圖統計表。干預2 個月后再次進行資料收集并繪制柏拉圖統計表進行病因比較評價,見表2。品管圈活動前后比較可見:血液透析相關性低血壓的發生主要病因之一透析中進食,其比率明顯下降,由14.29%降至0%,透析前服用降壓藥由20.53%逐漸下降到16.13%。
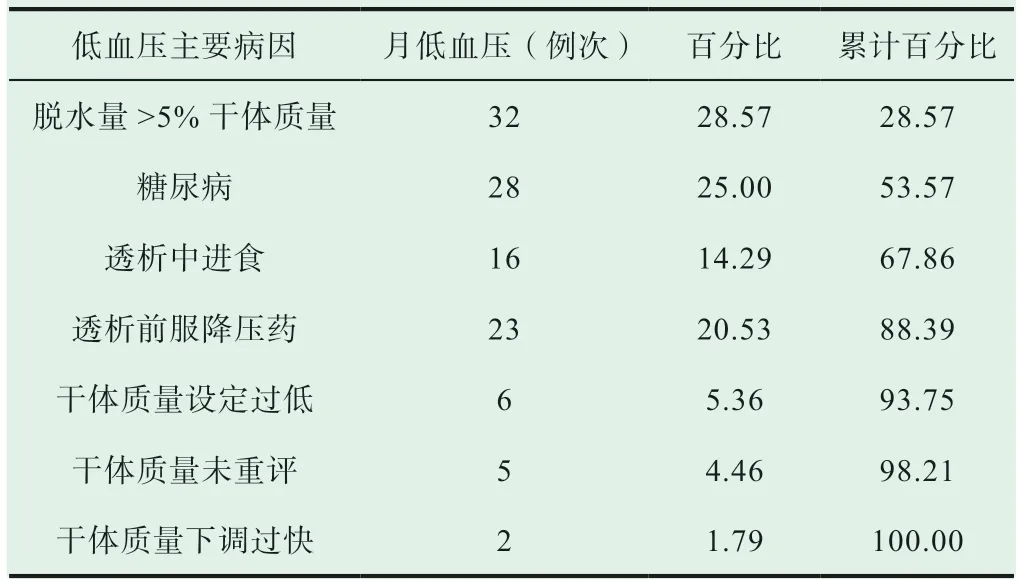
表1 品管圈活動前血液透析相關性低血壓各病因的發生率(n, %)
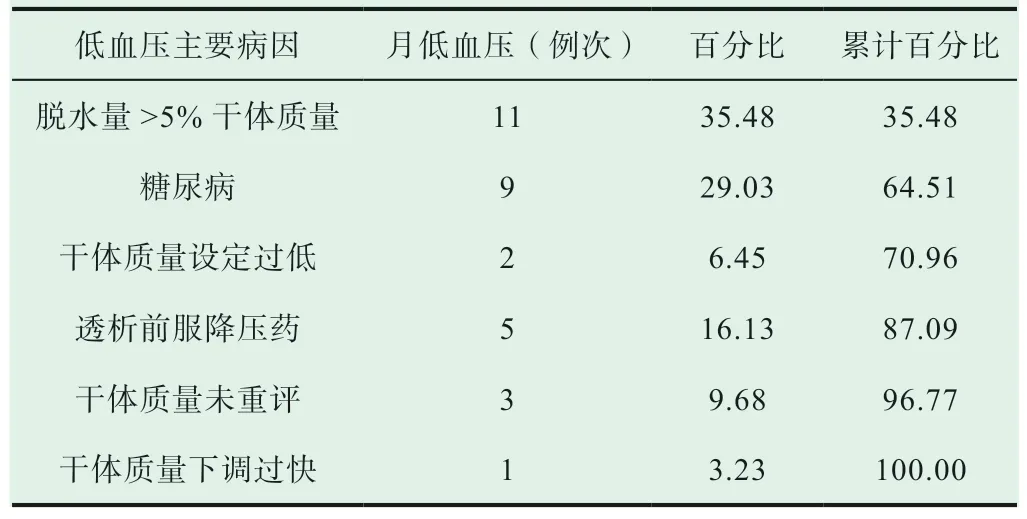
表2 品管圈活動后血液透析相關低血壓各病因的發生率(n, %)
3 討論
血液透析相關性低血壓是透析中最常見的并發癥,常使血液透析中斷,而達不到超濾及排除毒素的預期目標。本科室醫護人員通過主題評價法,分析既往血液透析常見并發癥,把降低血液透析相關性低血壓的發生率定為品管圈活動的主題。
發生透析相關性低血壓的原因眾多,常見病因包括血容量不足、自主神經病變、器質性心臟病等,其中有效血容量減少是最主要原因[4]。通過采用“頭腦風暴法”,利用“因果分析圖”在人、物、法、環境4 個方面找出影響透析相關性低血壓發生的主要原因,并采取針對性的措施。如針對脫水量>5%干體質量,記錄飲食日記,針對高鹽飲食及飲水量過多患者,加強患者及患者家屬健康宣教。因糖尿病患者多數合并自主神經功能紊亂[5],血管調節功能下降;由糖尿病腎臟疾病發展至終末期腎臟疾病后,這種紊亂更為明顯[6]。因此,進行維持性血液透析的糖尿病腎臟疾病患者對血漿滲透壓下降的應變能力差,血流動力學不穩定,是透析相關性低血壓發生的高危人群[7],故以糖尿病患者作為重點宣教人群,并增加干體質量評估頻率。老年患者往往存在左心室功能減弱、左心室肥厚等,導致心室順應性降低從而對容量變化的代償能力下降,血管鈣化導致血管順應性下降也較年輕者更為嚴重,故血壓更易降低[5]。因此,老年患者也為宣教重點。
未實施干預前,導致血液透析相關性低血壓的前4 位病因分別為脫水量>5%干體質量、糖尿病、透析中進餐及干體質量設定過低。實施干預后脫水量>5%干體質量的比例減少,且透析中進餐比例降至0%。透析間期患者體質量增長過多是導致血液透析過程中發生低血壓的重要因素,通過實施健康宣教及調整透析方式是可降低的。由此可見健康宣教在降低血液透析相關性低血壓發生率中的重要性。部分患者因透析前夜間或透析前數小時血壓較高,臨時加用降壓藥物,尤其是長效降壓藥物和β 受體阻滯劑類降壓藥物,在透析中常出現低血壓,指導患者透析前減少降壓藥用量、選擇短效降壓藥物或必要時停止降壓藥物,避免加用β 受體阻滯劑類降壓藥,品管圈活動后透析過程中發生低血壓要因,透析前服用降壓藥導致低血壓比例較品管圈活動前也明顯下降。但低血壓的發生常與多種因素有關,如微血管病變、自主神經病變等使血管加壓反射減退,低蛋白血癥致膠體滲透壓降低等均可導致透析相關性低血壓發生,故透析前服用降壓藥物導致低血壓比例只是減少,而并不可能完全消失。
血液透析中低血壓的發生也與透析模式有關,血液透析濾過(HDF)在透析中可維持血流動力學的相對穩定,低血壓的發生要少于普通血液透析,實行先單純超濾后行血液透析的序貫透析模式可顯著減少老年維持性血液透析患者透析時的低血壓發生率以及護理干預次數[8]。因此活動中增加了個體化透析,應用序貫透析、血液透析濾過、設置透析鈉曲線及超濾曲線降低透析相關性低血壓發生率。體外補充左卡尼汀也可降低低血壓發生率[9],本中心也采取了給予頻發低血壓患者左卡尼汀靜脈注射降低低血壓發生。本結果顯示,開展品管圈活動后血液透析患者低血壓發生率明顯下降,且低于相關文獻報道的低血壓發生率。
品管圈活動近年來在醫院管理中的應用越來越廣泛。對于臨床中出現的問題,分析原因,集思廣益,采取有效措施加以改進,可提高患者滿意度及醫療質量。品管圈活動的開展與戴明循環(Plan-Do-Check-Action, PDCA)密切相關[1]。品管圈活動的基本步驟,一般都根據PDCA 循環,即計劃、實施、確認與處置的程序來進行。利用品管圈活動圈員自我啟發與相互啟發、“頭腦風暴”、團隊合作,并結合常用的工具(如查檢表、魚骨圖、柏拉圖),使圈員及領導能夠清楚認識到工作中存在的問題或管理上的薄弱之處,從中發現質量改進的機會。
總之,品管圈可作為臨床工作持續質量改進的重要工具,并加以推廣,達到醫療質量持續改進。對于臨床工作中常見的問題,通過品管圈活動,找到問題的要因,根據要因逐層解決問題。我科血液透析患者低血壓發生率明顯下降即是很好的例證。但是,低血壓的預防應該是動態的、持續的、全程的,需持續進行監控并轉化成日常管理的項目,以防范問題再度發生。

