更多靶向藥入醫保,腫瘤患者有福了
郭又嘉 陳榮記

2019年11月28日,國家醫保局、人力資源社會保障部公布了2019年《國家基本醫療保險、工傷保險和生育保險藥品目錄》談判藥品準入結果,“新增+續約”的藥品共有97個。抗腫瘤藥有22個,其中靶向藥就有15個,包括6個新增和9個續約。可見靶向藥在抗腫瘤治療中舉足輕重,目前已有越來越多的靶向藥進入臨床。那么,什么是靶向抗腫瘤藥物?新醫保政策下,哪些人群將獲益呢?
抗腫瘤的“導彈部隊”
靶向抗腫瘤藥物是一類可對腫瘤細胞內異常的信號通路、靶點發揮特異性作用的藥物制劑。通俗地說,靶向藥能瞄準特定的病變部位,準確地消滅腫瘤細胞。目前常用的腫瘤靶向藥,可分為口服小分子靶向藥物和抗體類大分子靶向藥物。
對于抗腫瘤藥物,通常大家比較了解化療藥物。化療藥物類似“生化武器”,是通過化學治療藥物來殺滅腫瘤細胞。由于針對性不強,會同時損傷機體的正常細胞,產生一系列毒性反應,而且毒性反應發生率高,程度也較重。通俗地講,就是“殺敵一千,自損八百”。
而靶向藥物類似“導彈部隊”,可以選擇性作用于癌癥相關的分子,精確打擊腫瘤細胞,減少了對正常細胞的損傷,既提高了療效,也減輕了毒性反應,對傳統化療效果不佳的腫瘤也可能獲得明顯療效,達到“高效低毒”的目的。
同樣不能避免毒性反應
據統計,對于非小細胞肺癌,過去行單純化療可讓半數患者存活超過10個月。如今,針對有表皮生長因子受體(EGFR)和間變性淋巴瘤激酶(ALK)兩個靶點的患者進行靶向治療后,這一數值分別延長至50個月和90個月。同時,靶向藥物引起的嚴重毒性反應(≥3級)發生率顯著低于化療藥。
雖然靶向藥物毒性相對較小,但發生率仍然很高。例如,使用阿帕替尼后,易發生手足綜合征(發生率約27%)、血壓升高(約36%)、蛋白尿(約40%)等;使用西妥昔單抗,易發生皮膚反應(約80%)、輸液反應(約10%)等。因此,不論是化療藥還是靶向藥,均無法避免毒性反應。患者需權衡利弊,根據毒性反應嚴重程度評估是否繼續原方案、減量或停用某種藥物。
并非人人都有好療效
靶向藥雖然好,但并不是人人都有效。對于有明確靶點的藥物,需要檢測癌細胞的基因突變類型。例如,非小細胞肺癌患者中,檢測出EGFR敏感突變,方可應用吉非替尼、奧希替尼等;檢測出ALK陽性,方可應用阿來替尼、克唑替尼等。乳腺癌患者中,檢測出HER-2陽性,方可應用曲妥珠單抗、帕妥珠單抗、拉帕替尼、吡咯替尼等。轉移性結直腸癌患者中,檢測出RAS基因野生型,方可應用西妥昔單抗。
更多普通患者可用上靶向藥
靶向藥物由于前期研發投入大、生產工藝要求高,上市后通常價格昂貴,每年治療費用約十萬元到幾十萬元不等,大多數普通家庭患者可望不可及。
2019年醫保談判新增靶向藥物
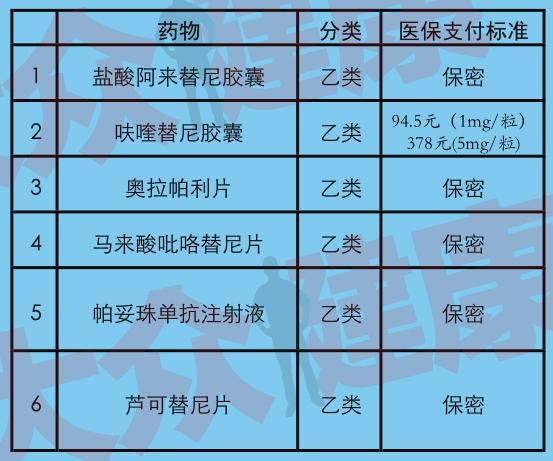
靶向藥物進入醫保目錄后,由于談判降價和醫保報銷,需要患者個人負擔的費用將會大幅度下降。例如,呋喹替尼膠囊(規格:5mg/粒)談判前為1045元/粒,治療費用約26萬元/年;談判降價后為378元/粒,加上醫保報銷約70%,患者個人負擔費用大約僅需2.8萬元/年。今后,將有更多的普通家庭患者可以接受到靶向藥物的治療。
新版目錄已在2020年1月1日啟用,新增的6個靶向藥物將惠及哪些患者群體?我們一起來看下面這個表格。
此次談判唯一未能續約的靶向藥拉帕替尼,主要用于“HER-2陽性的復發或轉移性乳腺癌的二線治療”,但這部分患者也不必擔心,談判新增的吡咯替尼可以作為替代用藥。
總之,靶向藥雖好,但適用于特定患者。現階段,化療藥物仍具有廣泛的應用空間,廣大患者切不可盲目自行購買和應用靶向藥物,以免耽誤病情,錯過最佳治療時機。建議患者到正規醫院就診,由臨床醫生根據病情制定具體用藥方案。

