探討胰島素泵連續皮下輸注與常規輸注治療糖尿病酮癥酸中毒患者的臨床療效
趙曉燕
[摘要] 目的 比較胰島素泵連續皮下輸注與常規輸注治療糖尿病酮癥酸中毒的臨床效果。方法 選取2017年1月—2019年1月在該院接受治療的糖尿病酮癥酸中毒患者共92例作為研究對象,根據治療方式的區別分為胰島素泵組和常規輸注組,胰島素泵組通過胰島素泵連續皮下輸注方式進行治療,常規輸注組通過小劑量胰島素持續靜脈輸注方式進行治療,比較兩種不同輸注方式的具體療效。結果 治療后,胰島素泵組患者的空腹血糖水平明顯優于常規輸注組,且患者的血糖達標時間、尿酮恢復正常時間、血酮恢復正常時間均明顯短于常規輸注組,組間差異有統計學意義(P<0.05)。胰島素泵組患者的胰島素平均用量明顯少于常規輸注組,且低血糖發生率明顯低于常規輸注組,組間差異有統計學意義(P<0.05)。結論 與常規輸注方式相比,胰島素泵連續皮下輸注治療尿糖病酮癥酸中毒的效果更佳,有利于患者各項指標的盡快恢復。
[關鍵詞] 胰島素泵;糖尿病;連續皮下輸注;酮癥酸中毒
[中圖分類號] R587.2? ? ? ? ? [文獻標識碼] A? ? ? ? ? [文章編號] 1672-4062(2020)01(a)-0165-02
糖尿病酮癥酸中毒是臨床上較為多發的糖尿病并發癥,具有病情急且嚴重的特點,嚴重的情況下可能導致患者死亡。臨床上的常規治療方式為小劑量胰島素持續靜脈滴注,雖然能取得一定的治療效果,但藥物劑量的控制難度相對較大,低血糖的發生率相對較高。隨著醫學研究的不斷深入,胰島素泵在臨床上的應用率也越來越高,其給藥劑量精確,能有效模擬出機體胰島素的基礎分泌,有利于對患者血糖的進一步控制[1]。該文以該院于2017年1月—2019年1月收治的糖尿病酮癥酸中毒患者為例,旨在進一步比較胰島素泵連續皮下輸注與常規輸注治療糖尿病酮癥酸中毒患者的臨床效果,研究內容現報道如下。
1? 資料與方法
1.1? 一般資料
選取在該院接受治療的糖尿病酮癥酸中毒患者共92例進行研究分析,所有患者均已接受尿糖酮體檢驗,結果為強陽性。根據治療方式的區別,將所有研究對象分為胰島素泵組和常規輸注組,每組46例患者。胰島素泵組男性25例,女性21例;年齡46~68歲,平均年齡(57.95±3.83)歲;糖尿病病程5~15年,平均(9.62±2.84)年。常規輸注組男性27例,女性19例;年齡46~69歲,平均年齡(57.85±3.79)歲;糖尿病病程5~17年,平均(9.97±2.88)年。兩組患者的一般資料差異無統計學意義(P>0.05)。該次研究內容已報備該院倫理委員會,并已得到批準。
排除標準:①本人或者其家屬不同意參與該次研究的患者;②存在機體重要臟器功能障礙的患者;③近期內服用過激素、抗風濕等具有升糖效果藥物的患者。
1.2? 方法
兩組患者均接受抗感染、調節電解質紊亂等基礎對癥治療,在此基礎上,胰島素泵組通過胰島素泵連續皮下輸注方式進行治療,首先根據患者的血糖水平以及體重確定每日應用胰島素的總劑量,在患者進餐前半小時,注入胰島素總劑量的50%,剩余50%在24 h中進行持續注射。在治療的過程中應密切監測患者的尿酮體狀態以及血糖水平,并據此對胰島素的應用劑量進行調整[2]。血糖控制的標準為:空腹血糖不超過6.0 mmol/L,餐后2 h血糖不超過8.0 mmol/L。常規輸注組通過小劑量胰島素持續靜脈輸注方式進行治療,將5%葡萄糖與胰島素進行混合,通過靜脈滴注的方式輸注藥物,劑量為0.1 U/(kg·h),每隔1 h檢測一次患者的血糖水平,患者血糖水平低于13.9 mmol/L,同時尿糖酮體檢驗結果為陰時,需要變更治療方案,通過皮下注射胰島素方式對患者進行治療[3]。兩組患者均連續治療10 d。
1.3? 觀察指標
患者入院后,需對其血糖水平進行密切監測,并對比治療前后患者的空腹血糖水平,同時在治療過程中記錄兩組患者血糖達標的時間,標準值為7.8~11.0 mmol/L。對兩組患者的血酮值進行動態檢測,記錄其血酮恢復正常的時間,血酮值低于0.6 mmol/L為正常水平;每2小時對患者的尿酮體進行一次檢測,記錄兩組患者尿酮轉陰的時間;統計兩組患者尿酮轉陰時應用胰島素的總劑量,計算胰島素平均用量。治療后,以空腹血糖低于2.8 mmol/L為標準,對兩組患者發生低血糖的人數進行統計,并計算低血糖發生率。
1.4? 統計方法
選用SPSS 19.0統計學軟件進行數據的統計學處理。其中計量資料以(x±s)表示,組間比較采用t檢驗;計數資料以(%)表示,組間比較采用χ2檢驗,P<0.05為差異有統計學意義。
2? 結果
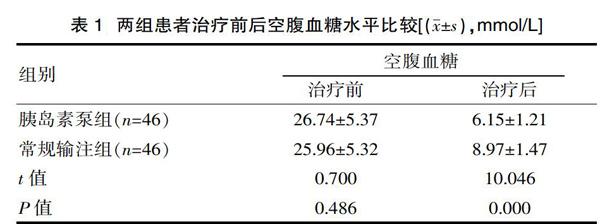
2.1? 兩組患者治療前后空腹血糖水平比較結果
治療前,兩組患者的空腹血糖水平相比較差異無統計學意義(P>0.05);治療后,胰島素泵組患者的空腹血糖水平明顯優于常規輸注組,組間差異有統計學意義(P<0.05)。見表1。
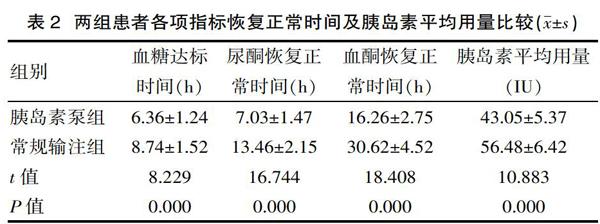
2.2? 兩組患者各項指標恢復正常時間及胰島素平均用量比較結果
胰島素泵組患者的血糖達標時間、尿酮恢復正常時間、血酮恢復正常時間均明顯短于常規輸注組,組間差異有統計學意義(P<0.05)。胰島素泵組患者的胰島素平均用量明顯少于常規輸注組,組間差異有統計學意義(P<0.05)。見表2。
2.3? 兩組患者低血糖發生率比較結果
胰島素泵組共有2例患者發生了低血糖,發生率為4.35%,常規輸注組共有9例患者發生了低血糖,低血糖發生率為19.57%,胰島素泵組的低血糖發生率明顯低于常規輸注組,組間差異有統計學意義(P<0.05)。
3? 討論
糖尿病酮癥酸中毒的發生率相對較高,對患者的生命健康造成了嚴重的威脅。通過相關研究報道可知,胰島素抵抗以及胰島素分泌不足是引發糖尿病酮癥酸中毒的主要原因,發病后患者會出現惡心、嘔吐、血糖升高、體重下降等表現,隨著病情的發展,可能會對患者機體的臟器組織造成損傷,進而造成器官衰竭、昏迷等嚴重癥狀的發生,因此盡早采取有效方式對患者進行治療是十分必要的[4]。
小劑量靜脈持續滴注胰島素是臨床上治療糖尿病酮癥酸中毒的常用方式,雖然效果顯著,但極易造成低血糖事件的發生,且胰島素的應用量相對較大,不利于患者的預后[5]。胰島素泵皮下連續注射是臨床上的一種新型強化治療方法,能對人體胰島素分泌狀態進行有效模擬,同時保證胰島素應用的濃度以及精度,維持患者機體的電解質平衡。
該次研究結果表明,治療后,胰島素泵組患者的空腹血糖水平明顯優于常規輸注組,組間差異有統計學意義(P<0.05)。胰島素泵組患者的血糖達標時間、尿酮恢復正常時間、血酮恢復正常時間均明顯短于常規輸注組,組間差異有統計學意義(P<0.05)。胰島素泵組患者的胰島素平均用量明顯少于常規輸注組,組間差異有統計學意義(P<0.05)。胰島素泵組的低血糖發生率明顯低于常規輸注組,組間差異有統計學意義(P<0.05)。
綜上所述,與常規輸注方式相比,胰島素泵連續皮下輸注治療糖尿病酮癥酸中毒的效果更佳,能有效控制患者的血糖,改善各項臨床癥狀,且安全性較高,能有效減少低血糖等不良事件的發生。
[參考文獻]
[1]? 謝范昌.胰島素泵持續皮下注射治療糖尿病酮癥酸中毒效果及安全性分析[J].糖尿病新世界,2017,20(14):89-90.
[2]? 周玉會.胰島素泵持續皮下注射應用于糖尿病酮癥酸中毒效果觀察與護理干預分析[J].糖尿病新世界,2017,20(24):96-97.
[3]? 羅恩斯,唐亮,李湘.3種不同胰島素給藥方式治療糖尿病酮癥酸中毒的臨床療效比較[J].深圳中西醫結合雜志,2017, 27(2):143-145.
[4]? 曹燕璽,韓麗艷,潘宇.兩種胰島素給藥方法治療糖尿病酮癥酸中毒及高滲性昏迷的有效性[J].中國現代醫生,2017, 55(24):11-14.
[5]? 水文雅,楊新娟,楊韶華.胰島素不同應用方式在糖尿病酮癥酸中毒昏迷治療中的應用效果[J].北方藥學,2018,15(5):82-83.
(收稿日期:2019-10-15)

