不同病理肺磨玻璃結節CT 影像特征與其病理的相關性分析
黎良山,黃紹翠,高益萍,王省白,周冰,錢萍
(浙江中醫藥大學附屬嘉興中醫院,浙江 嘉興)
0 引言
全國惡性腫瘤發病及死亡病例第一位的是肺癌,每年新發病例約78.1 萬,每年死亡病例約62.6 萬[1]。肺腺癌是肺癌中最常見的組織病理學類型,早期肺腺癌常表現為磨玻璃密度結節,近年來隨著肺部低劑量CT 掃描及肺癌篩查的普及,人群中磨玻璃密度結節的檢出率顯著增加。對診斷與鑒別診斷及提高早期肺癌的診斷率具有十分重要的意義。早期肺腺癌(微浸潤腺癌和原位腺癌),是肺楔形亞葉切除的適應癥,甚至術后不需要進行化療,其術后5年無瘤生存率幾乎能達到100%[2]。提高肺磨玻璃結節的良惡性鑒別診斷及病理類型的診斷具有十分重要的意義。本文回顧性分析了直徑≤3cm 的肺磨玻璃結節患者的臨床、CT 影像及病理結果,探討良性、浸潤前、浸潤性腺癌的肺磨玻璃結節的CT 影像學特征,為臨床診療提供依據。
1 資料和方法
1.1 患者資料
收集86 例在我院行薄層多排CT 掃描檢查的肺部磨玻璃結節患者的影像學資料。其中65 例為本院手術切除,16 例為外院手術切除;其中5 例經抗炎治療后CT 復查病灶吸收。本研究共納入86 例患者,病灶大小為≤30mm 的GGN;其中男31 例,女50 例,平均(54.56±10.42)歲(21~70 歲),無原發惡性腫瘤病史。
1.2 CT 掃描方法
采用GE LightSpeed 16 排螺旋CT 機,掃描前訓練患者呼吸,掃描期間盡量屏住呼吸,無法屏氣的平靜呼吸。常規從胸廓入口至肺底平掃(掃描參數:120kV,250mA,層厚2.5mm)。經標準算法重組至2.5mm 層厚。病灶結節靶掃描參數:多種體位包括側臥位和俯臥位,使病灶盡量位于高處,以病灶為掃描肺野中心,用力深吸氣末屏氣掃描,準直0.625mm,螺距0.64,120kV,300mA,掃描視野25cm,掃描及重組矩陣均為512×512,重組層厚0.625mm及1.25mm,重組間隔0.67mm,濾過函數A。
1.3 病例的分組
根據臨床隨訪復查及手術病理診斷,將所有GGN 分為3 組。良性組9(不包括不典型腺瘤樣增生)、浸潤前組(包括不典型腺瘤性增生和原位癌)、腺癌組(浸潤性腺癌)。
1.4 圖像分析
在CT 肺窗(窗寬1450~1500HU,窗位-500~-450 HU)圖像上,局限性密度增高且完全不掩蓋經過其內的支氣管、血管結構者定義為純磨玻璃結節,而不均勻局限性密度增高且其相對較低密度區不掩蓋經過其內的支氣管、血管結構者定義為混合磨玻璃影。對磨玻璃影的CT 影像特征(包括直徑大小、形態、結節-肺界面、麻餅征、反暈征、空泡征、毛刺征、分葉征、胸膜牽拉凹陷、支氣管牽拉擴張)進行觀察和統計。經由至少2 名具有10 年及以上胸部影像診斷經驗的放射科醫生判定。
1.5 統計學方法
2 結果
2.1 臨床診斷或病理診斷
根據臨床隨訪復查及手術病理診斷,將所有GGN 分為3 組。良性組9 例(不包括不典型腺瘤樣增生),其中經抗炎治療后CT 復查病灶吸收5 例;手術病理證實為結核2 例、慢性炎性病變2 例。浸潤前組包括19 例均通過手術切除病理證實。浸潤前組包括8例不典型腺瘤性增生和11 例原位癌。腺癌組58 例均經手術確診,其中微浸潤性腺癌25 例,浸潤性腺癌33 例。
2.2 CT 影像學表現
磨玻璃結節大小。良性、浸潤前和腺癌組中GGN 的平均最大徑分別為11.44±4.69mm,9.95±3.14mm,16.84±5.98mm。在良性組和浸潤前組之間沒有觀察到GGN 大小的統計學顯著差異(t=0.677,P=0.504)。良性組和腺癌組之間以及浸潤前組和腺癌組之間觀察到統計學上顯著的差異(分別為t=2.582,P=0.012;t=0.758,P=0.000),表明表現為磨玻璃結節的腺癌組的磨玻璃結節的最大徑比良性組及浸潤前組的磨玻璃結節更大。
磨玻璃結節的CT 特征。3 組磨玻璃結節CT 的形態學特征如表1 所示。良性組肺磨玻璃結節CT 表現為結節-肺界面分界模糊4 例、支氣管牽拉擴張1 例(圖1~3)、反暈征4 例(圖4),表現為“麻餅征”2 例結節手術證實為結核性肉芽腫(圖5);浸潤前磨玻璃結節常表現為圓形或類圓形、結節-肺界面清楚、純磨玻璃結節(18/19)(圖6);浸潤性腺癌組中混合密度磨玻璃結節37 例、結節-肺界面清楚42 例、分葉征31 例、胸膜牽拉凹陷28 例、細支氣管牽拉擴張14 例(如圖7~9)。
3 討論
隨著多排螺旋HRCT 的普及和廣泛應用,肺部結節的檢出率大幅提高,尤其是對磨玻璃密度結節的檢出顯著提高。磨玻璃結節可能為浸潤前病變,甚至為不同級別的肺腺癌,也可為良性病變(如感染、炎癥和局灶性纖維化),磨玻璃結節的CT 影像特征與其良惡性及病理學類型的關系已成為近年來研究的熱點。
本組研究良性組、浸潤前組和腺癌組中GGN 的平均最大徑分 別 為11.44±4.69mm,9.95±3.14mm,16.84±5.98mm。在 良性組和浸潤前組之間沒有觀察到GGN 大小的統計學顯著差異(t=0.677,P=0.504)。良性組和腺癌組之間以及浸潤前組和腺癌組之間觀察到統計學上顯著的差異(分別為t=2.582,P=0.012;t=0.758,P=0.000),表明表現為磨玻璃結節的腺癌組的結節的最大徑比良性組及浸潤前組的磨玻璃結節更大。有文獻報道在小于3cm 的亞實性磨玻璃結節中,直徑≥12 mm 在鑒別浸潤性腺癌和浸潤前病變的敏感性和特異性分別為84.6%、76.3%[3]。
本組研究病例中磨玻璃結節的形態上:本組研究中的良性磨玻璃結節病灶多數(6/9)呈類圓形。但本組病例中良性組與浸潤前病變組結節形態上無統計學差異(P>0.05)。浸潤前組和腺癌組之間的磨玻璃結節的形狀特征(圓形)統計學分別有顯著差異,P<0.05;浸潤前組的結節呈現圓形的占比(18/19)多于腺癌組(37/58)。在病理學上,浸潤前病變沿肺泡壁生長、無浸潤灶、生長緩慢,因此多表現為圓形或類圓形。若腫瘤細胞浸潤明顯,腫瘤邊緣各處細胞分化程度、生長速度不一或腫瘤內部纖維組織收縮等原因,往往導致其形狀不規則,因此浸潤性腺癌以不規則形多見。

表1 磨玻璃結節的CT 形態特征組間比較

圖1

圖2

圖3

圖4

圖5

圖6
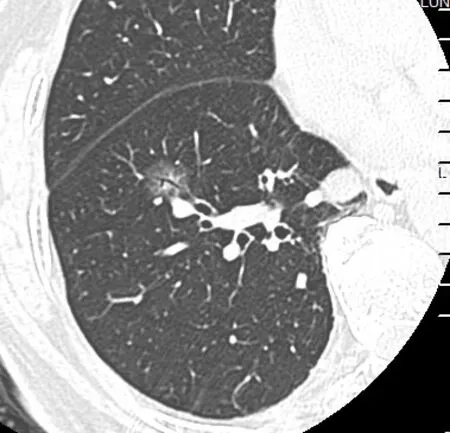
圖7

圖8
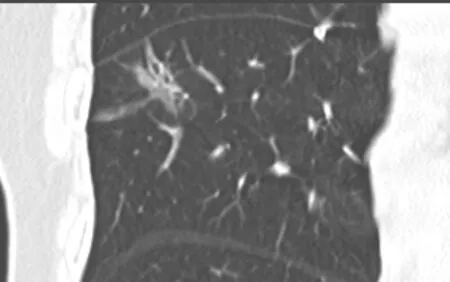
圖9
磨玻璃結節的密度:磨玻璃結節病灶內的實性成分,可對術前診斷浸潤前病變、MIA 和IAC 提供幫助[4]。本組病例中腺癌多呈混合磨玻璃結節(42/58),良性組的磨玻璃結節也可呈混合磨玻璃結節影(6/9),而浸潤前組結節多呈純磨玻璃影而較少呈混合磨玻璃結節影(1/19)。良性病灶中也存在混合磨玻璃結節,其實性高密度病理是炎性肉芽腫、局灶性纖維化等,磨玻璃區域其病理可以是感染滲出、出血、水腫等,短期隨訪病灶變化明顯;腺癌磨玻璃成分為貼壁樣生長的腫瘤細胞,而實性區域多為腫瘤浸潤區,短期隨訪無明顯變化,長期隨訪病灶持續存在或有進展。
結節-肺界面:與良性組相比,浸潤前組和腺癌組中的結節更可能顯示為邊界清楚,這與文獻報道一致[4]。
麻餅征、反暈征/環礁征:此類CT 征象提示非腫瘤性病變。本研究中良性組有2 例出現了麻餅征;良性組中4 例病灶中出現反暈征/環礁征(4/9),浸潤前組中1 例出現反暈征。本組病例中表現為麻餅征的2 例病例的手術病例為結核性炎性肉芽腫;反暈征最初報道于隱源性機化性肺炎,但隨著研究發展,發現多種感染、非感染性疾病也可以表現為此征象[6,7]。據任華等研究報道[8]32例肺腫瘤也表現為反暈征磨玻璃結節,但是與傳統的外圍實性成分的反暈征有所不同,其外周環呈磨玻璃密度,中心呈更低的磨玻璃密度。對于免疫力正常的較年輕患者,肺內出現反暈征,且反暈征的壁及內部的磨玻璃區均可見結節,此征象常提示肉芽腫性疾病[9]。
空泡征:本研究中,腺癌組(36.21%)和浸潤前組(16.67%)出現空泡征,較良性組(11.11%)更多見。文獻報道[10]空泡征是提示磨玻璃結節為惡性的征象。
分葉征:浸潤前組與腺癌組、腺癌組與良性組之間分別有顯著統計學差異(P<0.05),腺癌組出現分葉征明顯多于浸潤前組及良性組。分葉征多出現于腺癌組,由于腫瘤細胞生長受限于周圍肺間質及纖維組織,各向不均衡所致;而浸潤前組生長緩慢很少出現此征象。
胸膜牽拉、凹陷征:浸潤前組與腺癌組之間比較有統計學意義(P<0.05),浸潤性腺癌組出現胸膜牽拉、凹陷征要明顯多于浸潤前組。浸潤性腺癌由于腫瘤細胞的浸潤導致纖維瘢痕組織收縮。因此,胸膜牽拉、凹陷征常提示腫瘤浸潤。
細支氣管牽拉、擴張:腺癌組與良性組及浸潤前組比較分別有顯著統計學差異,腺癌組由于癌細胞的浸潤性生長和纖維瘢痕收縮導致肺泡塌陷、細支氣管壁的破壞或牽拉,導致變形、擴張。
總之,在直徑≤30mm 的磨玻璃結節中,結節-肺界面分界模糊、麻餅征、反暈征提示為良性病變;圓形或類圓形、結節-肺界面清楚、純磨玻璃結節有助于浸潤前病變的診斷;混合密度磨玻璃結節、結節肺界面清楚、空泡征象、分葉征、胸膜牽拉凹陷、細支氣管牽拉擴張提示為浸潤性腺癌。通過對CT 影像特征進行綜合分析有助于良性病變、浸潤前病變及腺癌三者的診斷與鑒別。
右肺中葉以實性成分為主的混合磨玻璃結節,直徑約為26mm,結節-肺界面清晰,形態不規則,局部支氣管牽拉、擴張,胸膜牽拉、凹陷。

