基于免疫評分的淋巴結陽性乳腺癌患者生存的列線圖預測模型
孫 銳
(常州市第一人民醫院腫瘤放射治療科,江蘇 常州 213003)
乳腺癌是女性患者最常見的惡性腫瘤,每年約有626000人因乳腺癌死亡,且約有200萬人新診斷為乳腺癌[1]。淋巴結陽性的乳腺癌患者其生存率較淋巴結陰性患者顯著降低。近年來,包括免疫治療在內的綜合治療現已顯著提高了乳腺癌患者的生存[2],所以了解患者免疫狀態與預后之間的關系對淋巴結陽性及晚期乳腺癌患者的治療可能有一定的指導作用。
1 材料與方法
1.1 數據收集
乳腺癌患者臨床數據信息來于TCGA數據庫,本研究中主要選取淋巴結陽性患者,患者病理類型、T、N、M、分期、年齡、ER、PR、Her-2、切緣狀態等信息進行分析。免疫評分信息是由Kosuke Yoshihara等人[3]利用ESTIMATE算法計算得出,下載于https://bioinformatics.mdanderson.org/estimate/disease.html。
1.2 統計學分析
本研究觀察終點為患者無病生存期。免疫評分截斷值利用X-tile軟件計算。應用RStudio軟件進行統計分析,單因素分析和多因素COX風險回歸分析計算臨床信息和患者無病生存期的相關性。加載rms包和survival包構建淋巴結陽性患者列線圖預測模型,計算C-指數用于評估其預測能力。加載timeROC包和survival包計算風險評分建立ROC曲線并計算3年、5年生存率的AUC值。P<0.05為差異有統計學意義。
2 結 果
2.1 一般臨床資料
患者臨床信息來源于TCGA數據庫,選擇淋巴結陽性乳腺癌患者入組,在排除缺失值及重復值以后,共457例患者被納入研究。根據X-tile軟件分析結果,免疫評分截斷值設為70.9,并分成高免疫評分組和低免疫評分組。
2.2 無病生存期影響因素分析
單因素分析結果顯示:T、N、M、TNM分期、ER、PR、手術切緣均為預后相關的危險因素(P<0.05),多因素COX風險回歸分析結果顯示免疫評分、N、TNM分期、年齡及手術切緣是預后相關的危險因素(P<0.05)。
2.3 列線圖預測模型構建及驗證
根據無病生存期影響因素的分析結果,選取T、N、M、TNM分期、ER、PR、術后切緣、免疫評分、年齡等獨立影響因素構建淋巴結陽性乳腺癌患者3年、5年無病生存期列線圖預測模型(圖1),其C-指數為0.797(95%可信區間:0.737-0.855)。根據風險評分建立ROC曲線,可見列線圖預測淋巴結陽性乳腺癌患者3年、5年無病生存期的ROC曲線的AUC值分別為0.809和0.736,顯示本模型具有較好的準確性(圖2)。
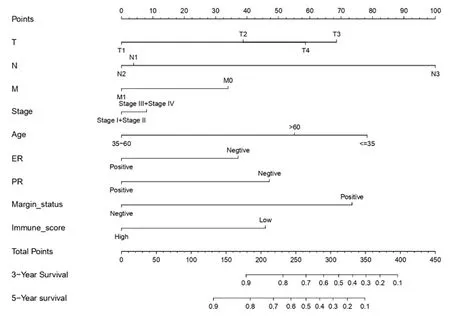
圖1 淋巴結陽性乳腺癌患者無病生存期列線圖預測模型

圖2 淋巴結陽性乳腺癌患者3年、5年無病生存期ROC曲線
3 討 論
本研究免疫評分等臨床信息與預后的相關性,并構建了列線圖預測模型。免疫系統在腫瘤的發生、生長及轉移過程中均有重要的作用,如已有研究顯示免疫系統相關基因與乳腺癌預后顯著相關[4]。所以將患者的免疫相關信息加入預測模型的構建可能更加可以提高其預測能力。本研究中,免疫評分高的患者其預后更加,這也許跟患者免疫功能增強從而可以更好的調動其抗腫瘤免疫力相關。已有研究顯示腫瘤患者外周血周中中性粒細胞-淋巴細胞比值可以用來預測患者預后[5],也有研究顯示乳腺癌患者外周血中單核細胞比例越高其近期復發風險越低[6]。本研究免疫評分是根據基因測序結果進行計算的,臨床實踐過程中可能存在一定困難。本研究結果中,手術切緣、淋巴結、TNM分期與患者預后均顯示出明顯的相關性,這也是與目前的臨床實驗相符合的。
綜上所述,本研究中所構建的列線圖可以有效的預測淋巴結陽性患者的生存,若可以更加詳細加入患者治療信息可能可以更好的提高其預測能力。

