柴胡桂枝湯治療肝胃不和型脾胃病臨床分析
趙粒杞
(江蘇省宿遷市宿城區(qū)人民醫(yī)院,江蘇 宿遷 223800)
肝胃不和型脾胃病屬于臨床十分常見的一種病證,即胃脘痞滿,吞酸嘈雜,胸脅脹痛,噯氣太息,大便溏薄,默默不欲飲食,舌質(zhì)淡,苔薄白,脈沉弦。多因情志不遂、感受寒涼、飲食不潔所致,患者主要癥狀表現(xiàn)包括脘腹脹痛,心煩喜嘔,胸脅苦滿,噯氣太息,納谷不香,大便溏薄等。臨床多以柴胡疏肝散加減治療,效果不佳。中醫(yī)根據(jù)患者證候表現(xiàn)將其列入“脘痞”、“嘔吐”、“胃脘痛”等范疇,柴胡桂枝湯記錄于《傷寒論》中,通過小柴胡湯合桂枝湯半量而成,具有效果佳、安全性高等優(yōu)點(diǎn)[1]。本文以2018.4-2020.7我院收治72例肝胃不和型脾胃病為例,介紹柴胡桂枝湯加減治療方法,內(nèi)容如下。
1 資料與方法
1.1 一般資料
選擇2018年4月-2020年7月我院接診治療肝胃不和型脾胃病患者72例觀察分析,以雙盲法分組,對照組患者共36例,其中男患22例,女患14例,年齡范圍28歲-77歲,平均年齡(40.9±1.5)歲。觀察組患者共36例,其中男患21例,女患15例,年齡范圍27歲-78歲,平均年齡(40.8±1.6)歲。兩組患者資料信息對比無統(tǒng)計(jì)學(xué)差異(P>0.05)。
1.2 方法
對照組患者單純以柴胡疏肝散加減治療,選擇藥物為:
柴胡12g, 陳皮12g,香附10g,川芎10g,炒枳殼10g,炒白芍10g,炙甘草5g
每日一劑,以水500ML泡透,煮取200ml,二渣以水400ml煮取200ml,兩渣相合,分兩次溫服,早晚各一次。
觀察組患者以柴胡桂枝湯加減治療,參考傷寒論組方以一兩為7.5克劑量,引傷寒論相關(guān)條文“傷寒六七日,發(fā)熱,微惡寒,支節(jié)煩疼,微嘔,心下支結(jié),外證未去者,柴胡桂枝湯主之”方十二。桂枝一兩半,黃芩一兩半,人參(黨參)一兩半,炙甘草一兩,半夏二合半,芍藥一兩半,大棗六枚,擘,生姜一兩半,切,柴胡四兩。上九味,以水七升,煮取三升,去渣,溫服一升,藥物基礎(chǔ)組方為:柴胡30g,黃芩12g,半夏12g,黨參12g,炙甘草8g,桂枝12g,白芍12g,生姜12g切片,大棗六枚掰開,每日一劑,以水1400ml泡透,煮取600ML,早、中、晚各服一次,每次溫服200ML。
兩組患者均治療兩周。
1.3 觀察指標(biāo)
觀察治療效果,分為康復(fù)(即脘腹脹痛,心煩喜嘔,胸脅苦滿,噯氣太息,納谷不香等證候基本消失)、好轉(zhuǎn)(即脘腹脹痛,心煩喜嘔,胸脅苦滿,噯氣太息,納谷不香等證候較治療前好轉(zhuǎn))、不佳(即脘腹脹痛,心煩喜嘔,胸脅苦滿,噯氣太息,納谷不香等證候無明顯改善)三個級別。總有效率=康復(fù)%+好轉(zhuǎn)%。觀察評估兩組患者治療前后癥候變化。癥候評分以10分計(jì),分?jǐn)?shù)越高,癥候表現(xiàn)越明顯,反之越輕。
1.4 統(tǒng)計(jì)學(xué)分析
經(jīng)SPSS 26.0完成統(tǒng)計(jì)學(xué)分析處理,計(jì)數(shù)、計(jì)量資料分別以卡方、t值驗(yàn)證,P<0.05表示具有明顯統(tǒng)計(jì)學(xué)差異。
2 結(jié) 果
2.1 治療效果觀察分析
觀察組20例患者康復(fù),15例患者證候明顯好轉(zhuǎn),僅1例患者效果不佳,總治療有效率為(35/36)97.22%。對照組12例患者康復(fù),14例患者證候明顯好轉(zhuǎn),僅10例患者效果不佳,總治療有效率為(26/36)72.22%。(P<0.05)。
2.2 治療前后癥候改善對比
兩組患者未經(jīng)治療前癥候評分無統(tǒng)計(jì)學(xué)差異(P>0.05),治療后觀察組評分結(jié)果明顯低于對照組(P<0.05),見表1。
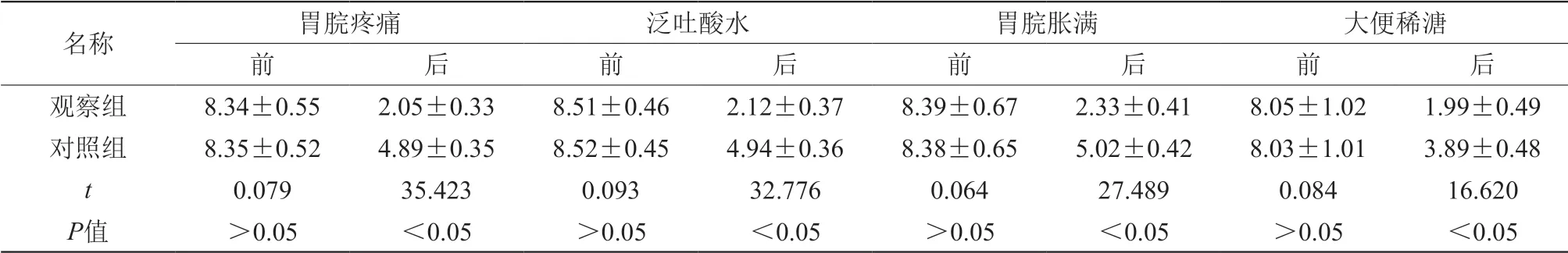
表1 治療前后癥候改善對比
3 討 論
祖國醫(yī)學(xué)根據(jù)患者臨床證候特點(diǎn)的總結(jié),將其歸類于“脘痞”、“嘔吐”、“胃脘痛”等范疇內(nèi)。中醫(yī)認(rèn)為這些疾病,病位雖在胃,但和周圍的脾臟、肝臟、膽囊等均有著密切聯(lián)系[2]。中醫(yī)理論指出當(dāng)人體自身飲食不節(jié)、勞累過度、情志失調(diào)等情況下,受到外界風(fēng)寒、濕熱之氣的侵入就會引發(fā)病變,還有胃失其和降,脾胃經(jīng)絡(luò)間的協(xié)調(diào)功能也會失衡。柴胡桂枝湯主要針對肝胃不和型脾胃病,隨證治之,療效卓著,同時體現(xiàn)醫(yī)圣仲景組方的嚴(yán)謹(jǐn),特別對藥物用量和煎服方法交代清晰細(xì)致,柴胡桂枝湯主要由小柴胡湯與桂枝湯相合而成,重用柴胡為君藥,疏理肝氣,黃芩、人參(黨參),半夏、桂枝、芍藥為臣,柴芩相配,加強(qiáng)了疏理少陽樞機(jī),人參(黨參)益氣健脾,半夏和胃止嘔,桂、芍暖胃益陰,升降相因,佐以姜、棗加強(qiáng)益氣和胃之功,炙甘草為使,調(diào)和諸藥,同時助人參(黨參)補(bǔ)益中氣,同時,甘草與芍藥相配,又有緩急止痛之功。諸藥合用更有仲景經(jīng)方之特有的臨床功效, 正如傷寒論相關(guān)條文“傷寒六七日,發(fā)熱,微惡寒,支節(jié)煩疼,微嘔,心下支結(jié),外證未去者,柴胡桂枝湯主之”再看方二十五條文“發(fā)汗多,亡陽譫語者,不可下,與柴胡桂枝湯,和其營衛(wèi),以通津液,后自愈”。可見仲圣的柴胡桂枝湯,臨床應(yīng)用之廣,有待我們進(jìn)一步傳承和發(fā)展[3]。
中醫(yī)理論中指出“脾胃乃人后天之根本”,是氣血化生的源頭,其互為表里[4]。同時肝對脾、胃功能的影響也較大,肝主疏泄和藏血,如人體肝氣失調(diào),就會導(dǎo)致脾胃之氣升降不和。因此中醫(yī)治療肝胃不和型脾胃病時,以疏肝理氣為主,益氣健脾和胃為輔。臨證之時,若噯氣頻作者,可加旋復(fù)花、代赭石;胃酸重者,可加瓦楞子、海螵蛸;大便溏薄者,可加蒼術(shù)、茯苓;脘脅疼痛者,加元胡、川楝子等。其他類型脾胃病,臨證加減應(yīng)用,療效依然很好,如脾胃虛寒型,可調(diào)用紅參、炒白芍,加良姜、砂仁;胃陰虧虛型,可加麥冬、石斛;濕熱中阻型,可加黃連、吳茱萸;胃絡(luò)瘀阻型,可加蒲黃、丹參等。
總之,肝胃不和型脾胃病患者行柴湖桂枝湯加減治療效果良好,可有效改善患者病證,值得應(yīng)用推廣。

