踝關節CPM結合穴位透刺對腦卒中患者步行功能障礙的影響
任毅 高俊麗 郭學斌 劉泉宏 劉鵬 黃鈺銘 汪鳳云 靳少峰
(漢中市中心醫院康復醫學科,陜西 漢中 723000)
腦卒中作為臨床常見病,已升至我國首位疾病死亡原因[1]。作為腦卒中患者常見的下肢異常模式,約有80%的患者遺留足內翻和/或足下垂[2],是導致患者步行功能障礙的常見原因[3]。目前常用的治療方法以運動療法為主,但其嚴重消耗治療師體力和時間,無法保持治療強度的一致性及治療效果的延續性。筆者在臨床上總結出踝關節CPM結合穴位透刺治療腦卒中步行功能障礙較現有運動療法結合普通針刺更加有效。為進一步客觀評價治療效果,本方案采用嚴格的臨床隨機對照試驗,對該療法的臨床有效性及安全性進行觀察及評價,以便為臨床應用提供依據。
1 資料與方法
1.1一般資料 選擇2017年8月至2018年6月于本院康復醫學科門診及住院部、神經內科及神經外科住院部就診患者123例,其中110例完成整個研究過程。隨機分為兩組,對照組(運動療法結合普通針刺)、治療組(踝關節CPM結合穴位透刺),各55例。對照組中男32例,女23例;年齡(60.17±12.10)歲;病程(31.85±18.74)d;腦卒中類型:出血性26例,缺血性29例。治療組中男27例,女28例;年齡(62.45±12.01)歲;病程(30.49±20.73)d;腦卒中類型:出血性25例,缺血性30例。納入標準:符合《各類腦血管病診斷要點》[4](中華醫學會第四次全國腦血管病學術會議,1996年)中“腦卒中”診斷標準并伴有足內翻和/或足下垂;符合《中風病診斷與療效評定標準(試行)》[5](國家中醫院管理局,1996年)中“中風病”的診斷及分型標準;均首次發病,并導致一側肢體偏癱;病程<1年;有小腿脛骨前肌無力和/或三頭肌痙攣、足內翻和/或足下垂;知情同意、依從性好、愿意接受本實驗者。排除標準:雙側發病;不能獨自站立及行走;腓總神經損傷導致的足下垂;踝關節周圍或關節內存在感染、炎癥或血腫;在針刺刺激區域有淋巴結水腫的患者。兩組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2方法 兩組患者均進行營養神經等常規藥物治療及低頻脈沖電療法、電動起立床、良肢位擺放+橋式運動等常規康復治療。對照組采取運動療法結合普通針刺,運動療法:(1)仰臥位牽伸、俯臥位牽伸(利用前臂及身體重量對小腿三頭肌進行牽伸);(2)全蹲;(3)冰塊刺激踝背屈肌、外翻肌;(4)快速叩擊足背外側。30 min/次,2 次/d。普通針刺:(1)穴位選擇:陰陵泉、陽陵泉、丘墟、照海、三陰交、懸鐘;(2)針刺方法:患者仰臥位,選取華佗牌25號針灸針(蘇州醫療用品廠有限公司),規范消毒后,各穴均直刺進針0.5~1.0寸,以局部出現酸、麻、脹、痛等得氣感為度,按《刺法灸法學》[11]所述,陰陵泉、照海、三陰交行提插捻轉瀉法;陽陵泉、丘墟、懸鐘行提插捻轉補法;各穴留針30 min,留針10、20 min時行針1次,各穴行針1 min,2次/d。治療組采取踝關節CPM結合穴位透刺,踝關節CPM:采用JKF-1(增強型)踝關節CPM(浙江科惠醫療器械股份有限公司);啟動電源,檢查無故障之后,將患者的患足放置在腳踏板上,患肢小腿放置于固定桌上面,用綁帶固定好;運行設備,第一次設置為“內外翻”模式、第二次設置為“背趾屈”模式,運行速度為4°/s、運行時間兩種模式各15 min, 2次/d。穴位透刺:(1)穴位選擇:陰陵泉透刺陽陵泉、丘墟透刺照海、三陰交透刺懸鐘;(2)針刺方法:各穴常規消毒后,陽陵泉直刺進針,透向陰陵泉方向,進針0.8~1.0寸,以局部酸脹感和有觸電感向足部放射為度;由丘墟以45°角沿外踝間隙向照海穴透刺,進針0.5~0.8寸,以腳踝局部酸脹為度;三陰交直刺進針,透向懸鐘方向,進針0.5~0.8寸,以輕度小幅度提插捻轉為主,以小腿酸脹為度;各穴留針30 min,留針10、20 min時行針1次,各穴行針1 min,2次/d。兩組均連續治療6 d為1療程,療程間休息1 d,共治療8個療程。
1.3觀察指標 療效標準:分別于入組前、入組8周,參照1994年國家中醫藥管理局制定的《中醫病證診斷療效標準》[6]。治愈:足內翻癥狀完全消失,基本恢復正常生理曲度;顯效:足內翻癥狀基本消失,不影響日常活動,但行走姿勢仍與正常人有異;好轉:足內翻癥狀好轉,影響日常活動,生理曲度異常;無效:足內翻癥狀無明顯改善;總有效率=(治愈+顯效)/總例數×100%。臨床治療評估:分別于入組前、入組8周進行下肢痙攣程度評估:改良的Ashworth評估量表(MAS):對患者下肢(特別是小腿三頭肌)的痙攣程度進行評估;踝關節活動范圍(ROM):評價踝關節活動度。踝關節正常活動范圍,背屈0°~20°、跖屈0°~45°、內翻0°~35°、外翻0°~25°;步行能力評估:Tinetti平衡與步態分析量表(TBGA):包括平衡和步態測試兩部分,總分28分(平衡滿分16分、步態滿分12分),總分低于24分表示平衡功能障礙,總分低于15分表示有跌倒的危險性;安全性評價:治療期間對患者的生命體征、實驗室及心電圖檢查、藥物不良反應、針刺意外事件、康復訓練意外事件等進行評價。
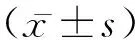
2 結 果
2.1臨床療效比較 入組8周,對照組治愈2例、顯效31例、好轉22例,總有效率為60.00%;治療組治愈8例、顯效37例、好轉10例,總有效率為81.80%。治療組臨床療效有效率明顯優于對照組(χ2=6.346,P<0.05)。
2.2患者下肢痙攣程度比較 入組8周,兩組患者MAS分級均較治療前有顯著改善(Z=-2.462、-5.586,P<0.05),且治療組明顯優于對照組(Z=-3.325,P<0.05)。見表1。

表1 兩組患者治療前后下肢MAS分級比較(n=55)
2.3患者踝關節活動度比較 入組8周,兩組踝關節活動度均較治療前有顯著改善(P<0.05),且治療組明顯優于對照組(F=12.895、12.647、13.563、12.943,P<0.05)。見表2。

表2 兩組患者治療前后踝關節活動范圍比較
注:與入組前比較,aP<0.05;與對照組比較,bP<0.05。
2.4患者步行能力比較 入組8周,兩組TBGA各項評分均較治療前提高(P<0.05),且治療組明顯高于對照組(F=12.425、7.158、13.344,P<0.05)。見表3。
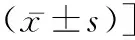
表3 兩組患者治療前后TBGA評分比較[分,
注:與入組前比較,aP<0.05;與對照組比較,bP<0.05。
2.5安全性評價 治療過程中,兩組患者的生命體征、實驗室及心電圖評估均無異常表現。研究期間,對照組發生不良事件10例(肌肉拉傷7例、針刺出血3例);治療組發生不良事件9例(肌肉拉傷5例、針刺出血4例)。整個研究過程中未發生任何嚴重不良事件。
3 討 論
70%~80%的腦卒中患者因遺留的下肢運動功能障礙而不能獨立生活[7]。腦卒中患者因大腿股四頭肌、小腿三頭肌力量減弱,髖關節、膝關節失穩,踝關節活動度差,最終導致步行功能障礙[8]。踝關節是人體穩定性的樞紐,背屈障礙會影響步行能力甚至全身的功能情況。因此,調節患者踝關節穩定性、改善踝關節活動度;緩解小腿三頭肌痙攣,對腦卒中患者步行功能的改善具有重要的作用。
踝關節CPM可最大程度的激發人體自然復原力,發揮組織代償作用;同時通過刺激周圍神經改善中樞神經功能。踝關節CPM通過被動牽拉踝關節周圍肌群,在無痛原則下基于大范圍被動周期性正旋曲線性緩慢運動,減少肌肉的被動僵硬程度,使攣縮及痙攣得到有效緩解。針灸在治療中樞性痙攣的有效率在53.12%~96.80%之間[9]。穴位透刺作為一種特殊針刺技法,以一針作用于一穴或多穴。本課題選用陰陵泉透刺陽陵泉、丘墟透刺照海、三陰交透刺懸鐘,既增強了刺激強度、使針感易于擴散傳導,又可松弛緊張側肌肉、收縮弛緩側肌肉,糾正足內翻狀態。腦卒中患者因上位神經元失去對下位神經元的控制,導致以小腿三頭肌痙攣伴腱反射亢進是導致患側足內翻的主要原因[10]。本文結果顯示,入組8周,治療組患者的下肢MAS分級、踝關節活動范圍較對照組比較明顯得到改善(P<0.05),表明踝關節CPM結合穴位透刺能更好的改善腦卒中偏癱患者下肢的痙攣程度。平衡及步態的穩定性是影響腦卒中患者下肢及步行功能恢復的重要因素之一。本文結果表明,兩組患者在入組8周時,TBGA評分較入組前均有顯著改善,且治療組明顯優于對照組(P<0.05),表明踝關節CPM結合穴位透刺可以通過維持平衡及步態的穩定性,從而加強患者的步行功能。
綜上所述,踝關節CPM結合穴位透刺可以通過糾正小腿三頭肌的痙攣程度來改善足內翻和/或足下垂,通過使患者的平衡和步態得到維持,提高患者步行的穩定性,還可以減少治療師的工作量、減輕患者的經濟負擔,值得臨床上推廣應用。

