腸內營養支持結合個性化營養護理對原發性腦出血患者病情康復效果的影響
龍艷 郭淑莉 鄒正榮
(1.咸陽市第一人民醫院普外科,陜西 咸陽 712000;2.陜西中醫學院附屬醫院骨科,陜西 咸陽 712000;3.安康市寧陜縣醫院內科二病區,陜西 安康 711699)
原發性腦出血(ICH)臨床特點為病情兇險、變化極快、高致殘率和高致死率[1]。ICH患者發病時處于高代謝水平,且大多伴隨意識障礙、吞咽功能障礙狀態,難以通過正常途徑獲得機體營養所需[2],導致大部分ICH患者均處于營養風險狀態,對患者預后康復極為不利。腸內營養是目前臨床普遍采用的對具備胃腸功能的ICH患者實施營養支持的方式。如何提升ICH患者腸內營養效果,改善患者病情是臨床面臨的重要課題。本方案對腸內營養支持治療的患者實施個性化營養護理,觀察其對患者病情康復的影響及安全性,以期為臨床ICH患者營養管理方案制定提供參考。
1 資料與方法
1.1一般資料 選取2017年2月至2019年1月在我院治療的原發性腦出血患者150例,將患者隨機分為對照組和觀察組,各75例。對照組中男51例,女性24例;年齡45~71 歲,平均(63.52±6.73)歲。觀察組中男50例,女性25例;年齡43~72 歲,平均(63.61±6.75)歲。納入標準:均符合《中國腦出血診治指南(2014)》[3]中對原發性腦出血的診斷標準;經治療后生命體征穩定;年齡18~75歲;胃腸道功能符合腸內營養支持治療指征,無腸內營養禁忌癥;了解并簽署知情同意書。排除標準:GCS≥12分,或NIHSS評分≥25分者;既往有腦出血、腦部腫瘤、嚴重腦外傷病史、腦部手術史、胃腸道手術史或嚴重胃腸道疾病影響本次評價指標者;入組后2周內死亡者;臨床資料收集不全者。兩組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2方法 兩組患者病情穩定后,均行腸內營養支持治療及常規護理,觀察組在對照組治療護理基礎上,給予個性化營養護理:(1)收集整理患者信息,結合醫生及營養師制定的營養方案,制定個性化的營養護理措施;(2)向患者講述腸內營養支持治療的目的、方法、可能出現的并發癥及其處理方法和對病情的影響等;(3)腸內營養期間針對性護理[4]:鼻飼時確保胃管在胃內適宜位置;鼻飼過程中加強觀察患者生理、表情反應,及時調整鼻飼速度,以患者易于接受的速度鼻飼,降低對胃腸道及呼吸道的刺激。仔細操作預防空氣進入胃內,每次鼻飼完成后,應根據患者病情調整床頭高度15°~30°,盡可能避免誤吸及返流。做好患者口腔護理,每次鼻飼后漱口,避免病原菌定植發生感染,防止口臭。在腸內營養期間操作應以穩準輕為基本原則,避免傷及胃黏膜導致胃出血。隨時觀察患者呼吸道、消化道反應,避免患者出現嗆咳、呼吸困難等,合適控制營養液溫度,避免過熱傷及胃黏膜,過冷致腹瀉等。(4)加強患者營養狀況監測:對患者的體力、面色、眼底等體表營養體征進行嚴密觀察,結合營養指標的監測,及時評估患者的營養狀況并配合營養師調整營養方案,確保患者獲得足夠的營養物質和能量。兩組患者均連續治療護理觀察2周。
1.3觀察指標 對兩組患者護理入組時、入組2周后的營養指標白蛋白(ALB)、血紅蛋白(HB)、前白蛋白(PA)、血清總蛋白(TP)進行檢測、格拉斯哥昏迷評分(GCS)、神經功能缺損評分(NIHSS)進行評估并比較,統計兩組患者觀察期內胃腸道不良反應(肺部感染、胃腸道菌群失調、消化道感染、胃出血、胃潴留、腹瀉等)情況。
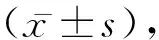
2 結 果
2.1營養相關指標比較 入組2周后,兩組患者ALB、HB、PA、TP均較入組時上升,且觀察組高于對照組(t=3.831、4.984、5.136、4.032,P<0.05)。見表 1。
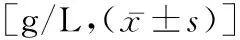
表1 兩組患者入組時、入組2周后營養相關指標比較
注:與治療前比較,aP<0.05;與對照組比較,bP<0.05。
2.2GCS、NIHSS評分比較 入組2周后,兩組患者NIHSS評分均較入組時下降,且觀察組低于對照組(t=4.427,P<0.05);GCS評分較入組時升高,且觀察組高于對照組(t=5.582,P<0.05)。見表 2。
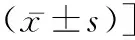
表2 兩組患者入組時、入組2周后GCS、NIHSS評分比較[分,
注:與治療前比較,aP<0.05;與對照組比較,bP<0.05。
2.3胃腸道不良反應情況比較 對照組患者出現胃腸道菌群失調2例、消化道感染2例、胃出血2例、腹瀉2例、肺部感染2例、胃潴留3例,不良反應率為17.33%;觀察組患者出現胃腸道菌群失調1例、消化道感染1例、胃出血1例、腹瀉1例、肺部感染1例、胃潴留2例,不良反應率為9.33%。觀察組患者胃腸道不良反應率明顯低于對照組(χ2=6.427,P<0.05)。
3 討 論
腸內營養成為具備胃腸道功能ICH患者的首選營養支持方案。雖然腸內營養為ICH患者提供所需的營養物質及熱量,使患者的免疫功能保持在一定水平上,但大多數ICH患者在病情康復期內采用的腸內營養支持方式為鼻飼,只有很小部分患者可通過口服[5]。但鼻飼時需要在食道內留置胃管,改變了正常的消化道生理環境,留置胃管對食道末端括約肌的關閉可能產生一定的影響,較易出現食管返流,食管返流進而導致嗆咳、呼吸困難、肺部感染等一系列不良反應[6],同時在進行鼻飼時,若操作粗放可能損傷消化道黏膜可導致胃出血,營養液的溫度、流速、量掌控不好可導致胃潴留、胃腸脹氣、腹瀉等并發癥[7]。因此對于行腸內營養支持的ICH患者加強營養支持治療期間的護理質量,降低并發癥,確保有效營養支持效果,對患者病情康復具有重要意義。
本方案對行腸內營養支持治療的ICH患者實施個性化營養護理,結果顯示,較之于常規護理,個性化營養支持護理在降低鼻飼期間胃腸道不良反應率,提高患者營養狀況更具優勢,從而促進了腦出血患者神經的康復效果。故腸內營養支持結合個性化營養護理更利于患者病情穩定后的營養攝入效率,降低患者胃腸道相關并發癥率,促進患者神經功能的恢復,具有較高的臨床價值。

