社區現實環境功能性步態訓練在腦卒中后康復期老年患者中的應用研究
陳皖萍,林 丹,盧 薇
臺州市中心醫院(臺州學院附屬醫院),浙江臺州 318015
腦卒中患者常因下肢肌力的下降、關節活動范疇的縮小、平衡功能的異常、步態異常等而處于較高的跌倒風險狀態[1],其中步態異常是跌倒最為直接與重要危險因素[2]。陳麗清等[3]的研究顯示,康復治療中腦卒中患者跌倒發生率高達14%~39%,返回社區生活的腦卒中患者跌倒發生率更上升至37.5%~70.0%。而跌倒又可致腦卒中患者遭受骨折及外傷等二次傷害,影響康復進程,并進一步增加臥床并發癥發生率[4-5]。因此,大量腦卒中患者一旦離開醫院康復治療室環境,開展基本非危險性日常活動時會因害怕跌倒而處于有意識的活動限制、社會參與度下滑以及長期臥床困境之中,影響康復。社區現實環境功能性步態訓練指讓患者在與社會生活環境高度相仿的場景下進行相應的康復訓練,以推動患者社區回歸進程,降低安全隱患。為了促進腦卒中患者康復效果,臺州市中心醫院設計社區現實環境功能性步態訓練方案,即讓患者在與社會生活環境高度相仿的場景下進行相應的康復訓練,并應用于腦卒中后康復期老年患者中,效果較好,現報告如下。
1 對象與方法
1.1 對象
本研究獲得醫院倫理委員會審核批準。納入標準:臺州市中心醫院中西醫結合科出院患者,符合腦卒中診斷標準[6],處于康復階段,年齡在60歲以上,未并存語言認知障礙,有能力在無輔助工具支持下獨立連續行走至少30 m距離,于居家環境中康復并有專人陪護;患者及家屬知情同意,簽署知情同意書。排除標準:嚴重腎肝心功能不全,惡性腫瘤,呼吸衰竭,有精神病史。脫落標準:出院3個月內死亡,失訪。2017年3月至2019年4月,符合納入和排除標準的患者120例,按隨機數字表分為對照組和觀察組,每組60例,干預過程未發生脫落病例。對照組:男35例,女25例;年齡60~76歲,平均(68.32±8.24)歲;高中及以下42例,大專及以上18例;腦梗死27例,腦出血33例;病程(18.55±2.36)d。觀察組:男36例,女24例;年齡60~76歲,平均(68.57±8.33)歲;高中及以下44例,大專及以上16例;腦梗死28例,腦出血32例;病程(18.61±2.19)d。兩組患者的性別、年齡、教育經歷、病種、病程等比較差異無統計學意義(P>0.05),具有可比性。
1.2 干預方法
1.2.1對照組
給予常規出院康復護理。出院后,通過每2周1次電話指導方式向患者開展個體化、循序漸進式康復訓練活動,內容包括肌力與重心轉移訓練、靜蹲與起立訓練、直抬腿與踝泵訓練、常規步態與平地行走訓練、側方位行走與交叉步行訓練、上下樓梯訓練等,每周訓練5次,每次訓練時長為60 min,連續訓練8周。
1.2.2觀察組
在對照組基礎上增加社區現實環境功能性步態訓練。即于常規訓練完成之后安排訓練,每次訓練30 min,每周訓練5次,連續訓練8周。
1.2.2.1 建立訓練小組
由1名專業康復治療師與2名專科主治醫師任訓練顧問,4名經過專項培訓的護士任訓練員確保訓練安全性與質量。
1.2.2.2 社區現實環境功能性步態訓練
訓練內容包括基于跌倒預防技巧的平衡訓練、社區現實環境模擬訓練及復雜行走技巧實境搭建訓練。基于跌倒預防技巧的平衡訓練:訓練患者技巧性抵抗不同方向的推動力以維持自身平衡,以不同方式與不同力度、不同方向向患者身體的不同部位發出推動力,引導其借助于髖、膝、踝等合理關節活動向不同方向適宜化伸展等技巧行為來完成跨步動作以防止跌倒,教會患者以不同姿勢向不同方向盡可能極限化地伸展肢體并做好姿勢控制,如練習單腳站立、墊起腳尖傳物等。社區現實環境模擬訓練:以社區生活環境為據給出適宜的訓練任務,鼓勵引導患者練習于不同復雜環境下的人群中完成有效安全的步行姿態與姿勢控制活動,如訓練其自不同方向轉動頭部與陪伴人員交流,在行走過程中及時改變行走方向并調整行走速度以避免碰撞,行走同時完成2項及以上其他任務(行走時接打電話、行走時傳遞物品等);引導患者分別于斜坡、草地、臺階等不同地形地面處開展平衡訓練活動。復雜行走技巧實境搭建訓練:社區衛生服務站有計劃地在服務站搭建復雜行走技巧訓練所需的情境,如旋轉高度不同的障礙物,以障礙物設置出環轉行走道路等,引導患者進行交替踏步、環轉行走、下蹲-站起后再行走以及跨越高度不同障礙物等訓練活動。實境搭建訓練中,訓練環境選擇現實環境,即與社區生活環境高度接近而又為患者所不熟悉的環境及不同類型的地形等,如菜市場、超市以及醫院等擁擠嘈雜環境區域,電梯與樓梯、斜坡與狹窄過道等不同地形。上述3種訓練活動每周一三五各訓練1種,每次訓練30 min。
1.2.2.3 訓練管理
患者出院時,邀請其加入社區現實環境功能性步態訓練專用微信互動平臺;患者出院后,以微信形式督導患者于每周一與周四微信上傳當日訓練(社區現實環境功能性步態訓練)視頻,同時對上傳訓練視頻打卡進行分級物質鼓勵,堅持持續打卡達1周、3周、5周、8周者均有不同級別的康復用具贈送(藥枕、藥囊及艾條等);患者及家屬在訓練過程如有問題可及時在微信上留言求助,有其他方面的康復疑難問題亦可于此求助,由4名項目護士輪流固定于每日 18:00-19:00微信在線交流與互動解惑答疑,項目組其他成員提供按需回復服務,及時解決患者社區現實環境功能性步態訓練疑難問題及其他相關康復疑難問題。
1.3 評價方法
干預8周后,采用害怕跌倒評估問卷、跌倒效能量表及康復訓練滿意度問卷評估患者跌倒情況及滿意度;出院3個月,統計患者出院3個月內跌倒發生情況。
1.3.1害怕跌倒評估問卷
參照孟凡嫣等[7]的相關研究成果,設計害怕跌倒評估問卷,為單條目問題“您擔心/害怕跌倒嗎?”,以患者的回答作為其有無害怕跌倒的心理及害怕程度,選擇“略微害怕”“有些害怕”“十分害怕”者均為害怕跌倒陽性,分別賦分為1分、2分與3分,選擇不害怕者為害怕跌倒陰性,賦0分,分值愈高提示其跌倒害怕心理愈強烈。
1.3.2跌倒效能量表
采用跌倒效能量表(中文修訂版)[8]進行相關評定,測評患者在日常行走、洗漱、穿衣等活動時不發生跌倒事件的自信程度,含測評條目14個(均賦以0至10分),總分值在0~140分,分值愈低提示其跌倒自我效能愈低,跌倒預防信心愈差。
1.3.3康復訓練滿意度問卷
自行設計康復訓練滿意度問卷,包括訓練內容選擇、訓練方案設計2項(均賦以0至10分),分值愈高提示康復訓練滿意度愈高。
1.3.4跌倒事件發生率
跌倒事件指患者突發、不自主、非故意的體位改變,倒在地面或比初始位置更低平面上的狀態。出院3個月內如果1例患者發生2次及以上跌倒,仍以1次計算。跌倒事件發生率=跌倒例數/總例數×100%。
1.4 統計學方法
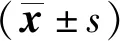
2 結果
2.1 兩組患者干預后跌倒評分的比較
觀察組患者害怕跌倒評分低于對照組,跌倒效能評分高于對照組,見表1。
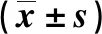
表1 兩組患者干預后跌倒評分的比較
2.2 兩組患者干預后康復訓練滿意度問卷評分的比較
觀察組訓練內容選擇、訓練方案設計評分高于對照組,見表2。
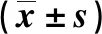
表2 兩組患者干預后康復訓練滿意度評分比較
2.3 兩組患者跌倒事件發生率的比較
觀察組出院后3個月內跌倒事件發生率低于對照組,見表3。
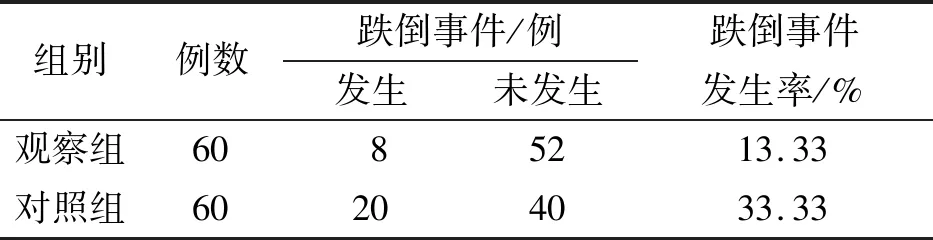
表3 兩組患者出院后3個月內跌倒事件發生率的比較
注:兩組發生率比較,x2=6.708,P=0.010。
3 討論
3.1 社區現實環境功能性步態訓練可降低腦卒中后康復期老年患者跌倒恐懼及提高跌倒效能
腦卒中患者因軀體移動障礙、下肢肌力減退及平衡功能受損等而成為跌倒事件高發群體[9],跌倒不僅會致其繼腦卒中后承受二次身體傷害[10],而且會使患者受跌倒恐懼心理影響而出現日常活動退化與社交退縮問題,是腦卒中康復的重大阻礙性因素[11]。平衡力與步行能力作為跌倒恐懼之獨立保護性因素而存在,腦卒中患者平衡力越佳、步行能力越高,則其越不易出現跌倒恐懼[12]。腦卒中患者在度過短暫的急性期住院治療后,必須于社區環境中面臨漫長康復過程與艱巨康復任務,故而科學積極的康復訓練非常必要及緊迫。本研究基于腦卒中老年患者回歸社區后日常生活活動對功能性步態的要求,設計了社區現實環境功能性步態訓練方案,以社區現實環境條件為基礎,有計劃有目的進行步態訓練活動,單腳站立、墊起腳尖傳物、多樣化身體推動等平衡訓練簡單實用易于執行,有助于老年腦卒中者跌倒預防技巧的提高;以社區生活環境與事件為據給出適宜的訓練任務,鼓勵患者于復雜環境下人群中進行頭部轉動、行走時方向速度調整、多任務模式等訓練活動,有利于改善糾正老年腦卒中患者的異常步行姿態,實現對步行姿勢良好自如的控制;引導其于多種地形下進行平衡訓練,提升老年腦卒中患者在生活行走實境中的平衡控制應對能力;創造條件搭建復雜行走技巧訓練所需的情境,為老年腦卒中患者提供實用型模擬訓練場地,確保訓練安全性,協助老年腦卒中患者克服跌倒恐懼,勇敢接受訓練,從而推進復雜行走能力的回歸,提高跌倒效能,降低跌倒事件發生風險。研究結果顯示,觀察組患者害怕跌倒評分低于對照組,跌倒效能評分高于對照組,經比較,差異均有統計學意義(P均<0.05)。
3.2 社區現實環境功能性步態訓練可提升老年腦卒中患者的康復訓練滿意度
由于醫院康復治療室環境與患者回歸社區中的現實生活環境及情境存在差異,加之老年患者在適應轉換能力方面的退化特點,使得老年腦卒中患者在社區環境中無法自然有效地將醫院康復過程中所取得的運動模式轉化應用于日常社區生活之中,導致其在社區現實生活情境與環境中處于跌倒高風險狀態。快速高效解決醫院康復訓練與社區生活實境需求間差距性問題的護理策略是高度符合腦卒中老年患者康復護理期待的護理供給。社區現實環境功能性步態訓練活動的實施,因其所選擇與設計搭建的訓練情境與老年腦卒中患者實際社區生活環境一致性較高,故而更易于激發老年腦卒中患者訓練意愿與興趣,實用型設計理念使訓練成果可快速應用于實踐,提高老年腦卒中患者實際受益度,促使老年患者在面臨社區現實生活環境時更具安全步行與活動信心,增強腦卒中后康復期老年患者的社區活動步行能力,高效率地掌握社區回歸所需行走步態技能,獲得行走平衡力與協調性的提高,改善跌倒害怕心理,提高跌倒效能,降低跌倒事件發生風險。由此可見,與常規模式康復訓練相比,社區現實環境功能性步態訓練在內容選擇上更具科學性,在方案設計上更具合理性,適宜型訓練情境的搭建更具實用性,訓練所獲能力更易轉化到實際運用中,可高度滿足腦卒中后康復期老年患者對康復訓練實用型、易行性及有效性的需求,深受患者高度認可。本研究結果顯示,觀察組干預后康復訓練滿意度高于對照組,經比較,差異有統計學意義。

