經皮穴位電刺激對腹腔鏡下胃癌根治術患者免疫功能的影響*
劉志毅,宋志平,唐芳,馮娜敏,趙偉紅,鄧偉武,張蔚,游學學
(南昌大學第一附屬醫院麻醉科,南昌 330006)
胃癌為臨床高發消化道惡性腫瘤,而且具有較高的致死率,臨床主要采用手術治療,但術后復發率是影響患者預后的關鍵[1]。研究表明,胃癌的預后與機體免疫功能相關,免疫功能差者則預后差。經皮穴位電刺激為一種有效的針刺鎮痛方法,不僅具有顯著的鎮痛效果,還可發揮機體免疫調節的作用[2]。本研究選擇韓氏穴位神經刺激儀,評價其對腹腔鏡胃癌根治術患者的鎮痛與免疫功能的影響,以指導腹腔鏡手術患者的麻醉治療,現報道如下。
1 資料與方法
1.1 一般資料 從 2019 年 1 月-2019 年 6 月我院收治的胃癌根治術患者中選取60 例研究,ASAⅠ-Ⅲ級。納入標準:組織病理檢查確診為胃癌;研究對象均接受胃癌根治術治療;無本次研究應用麻醉藥物過敏史;術前常規經心電圖與血常規檢查,無異常或顯示異常但比較輕微; 不能配合本次研究者。排除標準:經穴局部存在皮膚感染者;經穴循經線接受過手術治療者; 存在上肢或下肢深靜損傷者;不能獨立完成本次實驗;半年內應用過免疫性疾病者。剔除標準:術后自愿退出研究者;穴位電刺激失敗者;術中發生大出血者;術后應用免疫調節劑,因術后出血等原因需實施二次手術; 圍術期死亡者。該研究對象知情同意,且獲得醫學倫理委員會批準同意。
根據隨機原則分為兩組,對照組30 例,男20例,女 10 例,年齡為 38-65 歲,平均年齡為(51.0±5.2)歲;觀察組 30 例,男 18 例,女 12 例,年齡為 37-64 歲,平均年齡為(51.2±5.0)歲。兩組性別、年齡所統計資料進行比較,差異小無統計學意義 (P>0.05),可研究。
1.2 方法 麻醉方法:入室后,開放外周靜脈。麻醉誘導靜注、咪達唑侖0.1mg/kg,氣管插管后進行機械通氣,靶控輸注丙泊酚+瑞芬太尼,間斷靜注注射用苯磺酸順阿曲庫銨,維持BIS 值40-60。術中靜注6%分子羥乙基淀粉10-15ml/kg·h 或乳酸林格氏液,設置晶膠比例2:1。
對照組僅實施麻醉方法,觀察組在麻醉基礎上結合經皮穴位電刺激。
經皮穴電刺激方案: 麻醉誘導前0.5h 實施經皮穴電刺激,持續至手術結束,刺激穴位。一對電極放于單側合谷-勞宮穴位,另一對電極放于雙側的足三里穴位。按照2Hz、100Hz 疏密波實施交替刺激,設置刺激強度8-10mA,全麻誘導后,增加強度到20-30mA。手術結束后,將患者送回病房,鎮痛開始后3-4h 實施經皮穴電刺激,之后每間隔3h實施1 次經皮穴電刺激,術后第1d 刺激3 次,術后第2、3d 分別刺激1 次,每次的刺激時間為0.5h。
鎮痛方法: 手術結束前0.5h 給與靜脈注射氟比洛酚酯鎮痛銜接;術后實施靜脈自控鎮痛,將舒芬太尼+氟比洛酚酯+昂丹司瓊配成100ml 的混合液。
1.3 觀察指標 ⑴分別于入室后即刻(T0)、手術結束后 24h(T1)和 48h(T2)采頸內靜脈血 3ml 入抗凝管,采用雙抗體夾心酶聯免疫吸附法(ELISA)法對血清白細胞介素-2(IL-2)、白細胞介素-12(IL-12)、白細胞介素-6(IL-6)、可溶性白細胞介素-2受體(SIL-2R)濃度,嚴格按照試劑說明書規范操作。⑵術后VAS 評分:于術后1h(在麻醉恢復室PACU)(t0)、24h(t1)、48h(t2)時隨訪記錄患者疼痛程度,根據視覺模擬評分法VAS 進行評價,無痛0分,劇烈疼痛10 分。⑶術手術指標對比:比較兩組患者手術時間、術后首次下床活動時間、首次排氣時間以及術后住院時間的情況。
1.4 統計學分析 統計軟件為SPSS20.0。組間單因素方差分析t 檢驗,組間計數數據以χ2檢驗,差異顯著有統計學意義P<0.05。
2 結果
2.1 兩組圍術期不同時間點的細胞因子水平對比入室后即刻的各項細胞因子水平對比無差異(P>0.05),對照組 T1 時間點的 IL-2 明顯低于 T0,t1 時間點的 IL-6 指標高于 t0(P<0.05);觀察組 T1、T2時間點的 SIL-2R 水平低于 T0(P<0.05)。與對照組相比,觀察組 t1 時間點的 IL-2 水平高、IL-6 水平低,T1、T2 時間點的 SIL-2R 下降(P<0.05),見表1。
表1 兩組圍術期不同時間點細胞因子水平對比(±s,pg/ml)
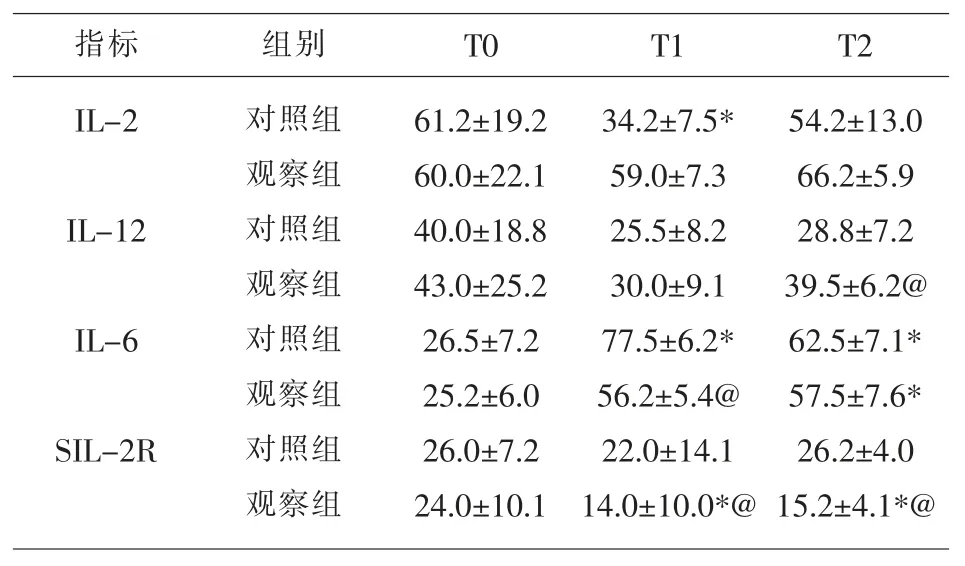
表1 兩組圍術期不同時間點細胞因子水平對比(±s,pg/ml)
注:* 表示與 T0 相比,P<0.05;@ 表示與對照組相比,P<0.05
指標 組別 T0 T1 T2 IL-2 IL-12 IL-6 SIL-2R對照組觀察組對照組觀察組對照組觀察組對照組觀察組61.2±19.2 60.0±22.1 40.0±18.8 43.0±25.2 26.5±7.2 25.2±6.0 26.0±7.2 24.0±10.1 34.2±7.5*59.0±7.3 25.5±8.2 30.0±9.1 77.5±6.2*56.2±5.4@22.0±14.1 14.0±10.0*@54.2±13.0 66.2±5.9 28.8±7.2 39.5±6.2@62.5±7.1*57.5±7.6*26.2±4.0 15.2±4.1*@
2.2 兩組患者術后不同時間點的VAS 評分 觀察組術后不同時間點的VAS 評分低于對照組 (P<0.05),見表2。
表2 兩組術后不同時間點的VAS 評分(±s,分)
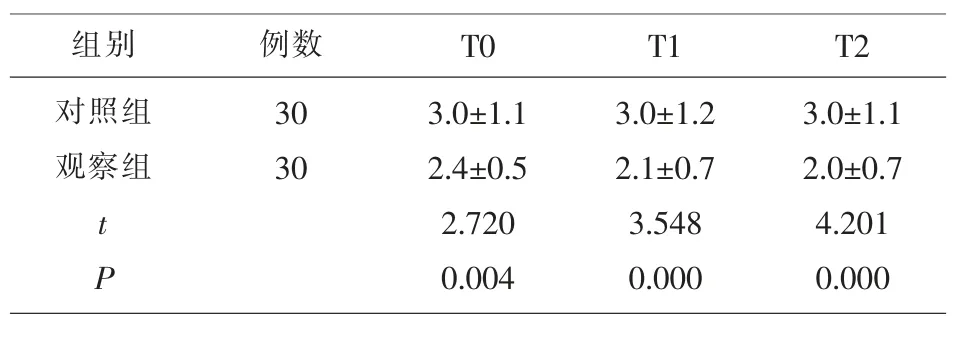
表2 兩組術后不同時間點的VAS 評分(±s,分)
組別 例數 T0 T1 T2對照組觀察組30 30 t P 3.0±1.1 2.4±0.5 2.720 0.004 3.0±1.2 2.1±0.7 3.548 0.000 3.0±1.1 2.0±0.7 4.201 0.000
2.3 術后康復指標對比 觀察組的手術時間、術后首次下床活動時間、首次排便時間與住院時間少于對照組,組間有顯著差異(P<0.05),見表3。
表3 兩組術后康復指標對比(±s)
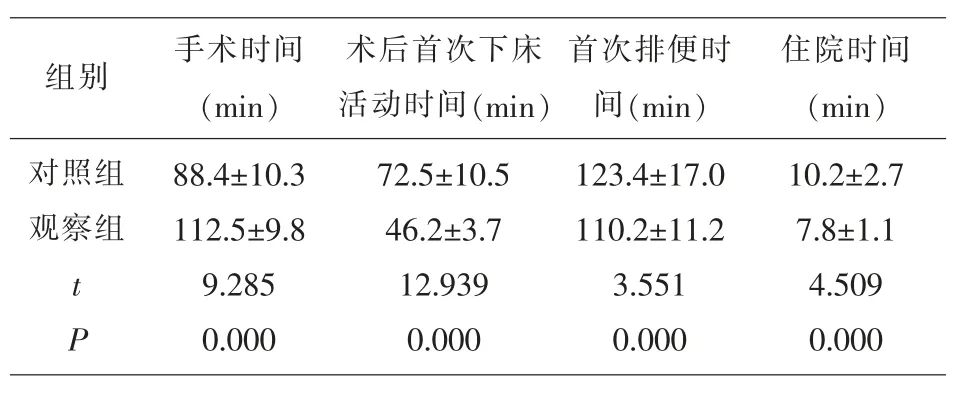
表3 兩組術后康復指標對比(±s)
住院時間(min)對照組觀察組組別 手術時間(min)術后首次下床活動時間(min)首次排便時間(min)t P 88.4±10.3 112.5±9.8 9.285 0.000 72.5±10.5 46.2±3.7 12.939 0.000 123.4±17.0 110.2±11.2 3.551 0.000 10.2±2.7 7.8±1.1 4.509 0.000
3 討論
據統計,我國是胃癌高發、高死亡率的國家,嚴重威脅著人們的生命健康,備受臨床重視,研究一種積極有效的治療方法,是當前臨床研究的主要內容[3]。隨著臨床醫學技術水平進步,我國關于胃癌的治療方法也有了明顯的進步發展,如手術結合化療、腹腔鏡手術、放化療聯用,其中手術為唯一確切有效的根治方法。但考慮到胃癌初期無典型癥狀,多數胃癌病情確診時,已經為晚期,如何有效控制胃癌患者的生存率,是當前臨床研究的主要內容。
手術為一種應激源,會對機體造成的創傷,誘發機體出現一系列應激反應,但這些不良應激會影響機體的免疫系統,而且手術造成的疼痛會導致免疫功能受抑,促殘余細胞生長,影響患者的預后[4]。如何有效鎮痛,改善機體免疫功能,是臨床研究重點。經皮穴位電刺激為一種有效的針刺鎮痛方法,是將經皮神經電刺激方法與針灸穴位相結合,臨床已經證實其具有與電針類似的鎮痛效果,而且應用安全、操作簡單、外科醫生容易配合的優勢。通過針刺某些穴位,發揮良好的鎮痛效果,同時還可提高巨噬細胞功能,有利于免疫球蛋白的分泌、抑制促炎癥因子的分泌,并提高機體的免疫功能。本研究中,利用刺激強度8-30mA,頻率2-100Hz 的交替疏密波間斷刺激足三里穴與合谷-勞宮穴,結果表明,觀察組患者術后不同時間點的VAS 評分低于對照組,表明經皮穴位電刺激為一種有效的非藥物輔助鎮痛方法。
IL-2 為特異性抗原刺激T 淋巴細胞而分泌的細胞因子,對于NK 細胞、B 細胞與T 細胞的成熟與功能維持具有積極的意義,可發揮免疫增強的效果。SIL-2R 可與 IL-2R 競爭性結合,抑制 IL-2 生物活性,為重要的免疫抑制物,因此臨床認為提高IL-2、降低SIL-2R 可改善機體免疫功能,促機體正常免疫功能的恢復。本研究中,對照組術后IL-2水平下降,表明腫瘤患者術后患者的免疫功能均有受抑,觀察組術后IL-2 水平高于對照組,SIL-2R 低于對照組,這表明經皮電穴位刺激可有效改善機體免疫受抑狀態。IL-12 為免疫促進因子,具有增強T 細胞、誘生干擾素的作用。研究表明,觀察組的IL-12 水平高于對照組,表明觀察組促機體免疫功能恢復效果顯著。IL-6 為機體重要免疫應激反應指標,是單核巨噬細胞釋放促炎因子,參與機體體液免疫與細胞免疫,手術后機體的IL-6 水平升高,其受損程度越重則IL-6 水平升高越明顯。手術應激狀態下機體免疫功能受抑,因此降低機體應激狀態,可有效抑制IL-6 釋放,有利于患者免疫功能的恢復[5]。本研究表明,兩組術后IL-6 指標均有升高,但觀察組術后不同的IL-6 水平低于對照組,這表明經皮穴位電刺激可有效抑制機體應激反應。
而且研究表明,觀察組手術時間、術后首次下床活動時間、首次排便時間與住院時間少于對照組,分析可能是因觀察組手術時間短,可減輕機體炎癥反應,有利于患者術后早期康復,而且鎮痛效果顯著,減少用藥,降低藥物對胃腸功能的毒副反應,促胃腸功能盡快恢復,減少患者的住院時間,促患者病情早日康復。
綜上所述,經皮穴位電刺激用于胃癌根治術患者中,可有效改善患者的機體免疫功能,減輕患者的疼痛程度,促患者身體狀況的早日恢復,應用價值顯著。

